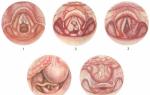
Նշագեղձի լուսանկարի հետևում կոկորդի ձևավորումը: Կոկորդի հիմնական հիվանդությունների ախտանիշները և բուժումը Կարո՞ղ է կոկորդի բարորակ ուռուցքը ցավ պատճառել:
Կոկորդի բարորակ ուռուցքները ուռուցքային գոյացություններ են, որոնք տեղայնացված են կոկորդում։ Դրանք բնութագրվում են մետաստազների կամ խոցերի բացակայությամբ և դանդաղ, ոչ ինվազիվ աճով: Բավականին հաճախ կոկորդի բարորակ ուռուցքներն ասիմպտոմատիկ են լինում։ Երբեմն դրանք դրսևորվում են որպես ձայնի խռպոտություն և խռպոտություն, շնչառության դժվարություն և հազ: Ուռուցքի զգալի չափերը առաջացնում են ասֆիքսիա և նույնիսկ աֆոնիա: Լարինքսի բարորակ ուռուցքների ախտորոշման համար պատասխանատու է քիթ-կոկորդ-ականջաբանը, ով կատարում է էնդոսկոպիկ բիոպսիա, հյուսվածաբանական հետազոտություն և լարինգոսկոպիա։ Կոկորդի բարորակ ուռուցքների բուժման ամենաարդյունավետ մեթոդը համարվում է վիրաբուժական։ Բուժման ընթացքի առանձնահատկությունների վրա ազդում է ուռուցքի բնույթը, տեսակը և աճը:
Կոկորդի բարորակ ուռուցքների հիմքում ընկած են տարբեր հյուսվածքային կառուցվածքներ՝ անոթներ, աճառային և շարակցական հյուսվածքներ, լորձաթաղանթի գեղձային բաղադրիչներ, նյարդային վերջավորություններ և կոճղեր: Նրանք կարող են հայտնվել հիվանդի կյանքի ընթացքում կամ բնածին լինել: Օտոլարինգոլոգիայում կոկորդի բոլոր բարորակ ուռուցքներից առավել տարածված են անգիոման, ֆիբրոման, պապիլոման և պոլիպները: Շատ ավելի հազվադեպ են ախտորոշվում լիպոմա, խոնդրոմա, կիստա, կոկորդի նեյրոֆիբրոմա և նեյրոմա: Կոկորդի բարորակ ուռուցքները տղամարդկանց մոտ շատ ավելի հաճախ են հայտնվում, քան կանանց մոտ։
Կոկորդի բարորակ ուռուցքների տեսակները
Ֆիբրոմաները կոկորդի բարորակ ուռուցքներ են, որոնք շարակցական հյուսվածքի ծագում ունեն: Շատ դեպքերում սա մեկ գնդաձև ձևավորում է, որը տեղայնացված է վերին մակերեսին կամ վոկալ ծալքի ազատ եզրին: Ֆիբրոմայի չափերը տատանվում են 0,5-1,5 սմ-ի սահմաններում, կոկորդի ֆիբրոմներն ունեն հարթ մակերես, մոխրագույն գույն և կարող են պեդունկուլացված լինել: Ֆիբրոմայի կառուցվածքում մեծ քանակությամբ արյունատար անոթներ կարող են փոխել նրա գույնը կարմիրի (անգիոֆիբրոմա): Կոկորդի այս բարորակ ուռուցքները կլինիկորեն արտահայտվում են տարբեր ձայնային փոփոխություններով: Ուռուցքի այս տեսակը կարող է շնչառության հետ կապված խնդիրներ առաջացնել, եթե հասնի մեծ չափսերի։
Կոկորդի պոլիպները կոչվում են ֆիբրոդների առանձին տեսակ, որոնց կառուցվածքը, բացի շարակցական հյուսվածքի մանրաթելերից, բաղկացած է նաև մեծ քանակությամբ հեղուկից և բջջային տարրերից։ Լարինգի այս բարորակ ուռուցքներն ունեն լայն հիմք կամ հաստ ցողուն և կարող են հասնել սիսեռի չափի։ Բացի այդ, պոլիպները կարող են ունենալ ավելի քիչ խիտ հետևողականություն, քան ֆիբրոդները: Այս գոյացությունները տեղայնացված են վոկալ ծալքերից մեկի դիմային մասում։ Պոլիպի միակ դրսեւորումը, որպես կանոն, ձայնի խռպոտությունն է։ Սովորաբար հազ կամ շնչառության փոփոխություններ չկան:
Անգիոմաները կոկորդի բարորակ ուռուցքներ են, որոնք ունեն անոթային ծագում: Անգիոմաները միայնակ գոյացություններ են և բնածին են։ Արյան անոթների ուռուցքները (հեմանգիոման) ուժեղ արյունահոսում են, երբ վիրավորվում են, կարող են աճել շրջակա հյուսվածքների մեջ և ունեն կարմիր գույն: Լիմֆատիկ անոթների ուռուցքները (լիմֆանգիոման) աճի միտում չունեն և ունեն դեղնավուն գույն:
Laryngeal papillomas-ը բարորակ ուռուցքի հատուկ տեսակ է: Մեծահասակների մոտ կոկորդի պապիլոմաները մեկ կամ բազմակի (ավելի հազվադեպ) խիտ գոյացություններ են՝ լայն սնկաձեւ հիմքով: Նրանք ունեն վարդագույն կամ սպիտակավուն գույն և կարող են լինել մուգ կարմիր՝ ինտենսիվ արյան մատակարարմամբ։ Շնչափողի լորձաթաղանթը կարող է ախտահարվել պապիլոմայով, սակայն դա նկատվում է միայն առանձին դեպքերում։ Երեխաների մոտ նկատվում են անչափահաս պապիլոմաներ։ Այս գոյացությունները առավել հաճախ հայտնվում են 1-ից 5 տարեկանում: Երեխայի սեռական հասունացման ընթացքում անչափահաս պապիլոմաները հակված են ինքնաբերաբար անհետանալ: Բազմակի պապիլոմաները հաճախ զարգանում են մանկության մեջ, նրանք զբաղեցնում են լորձաթաղանթի ամբողջ տարածքները. Հակառակ դեպքում, այս երեւույթը կոչվում է պապիլոմատոզ: Այս բարորակ կոկորդի ուռուցքներն արտաքին տեսքով նման են ծաղկակաղամբին։ Սովորաբար ախտահարումը տեղայնացված է վոկալ ծալքերի վրա։ Ճիշտ է, որոշ դեպքերում պրոցեսը կարող է տարածվել ենթագլոտային շրջանի, էպիգլոտտի, շնչափողի և արիէպիգլոտային ծալքերի վրա: Կոկորդի պապիլոմատոզը կլինիկորեն դրսևորվում է խռպոտությամբ, որը վերածվում է աֆոնիայի։ Խրոնիկական կոկորդի ստենոզը տեղի է ունենում, երբ առկա է ուռուցքի զգալի աճ:
Խոնդրոմաները կոկորդի բարորակ ուռուցքներ են՝ խիտ կառուցվածքով, որոնք առաջանում են աճառային հյուսվածքից։ Որոշ ժամանակ անց չարորակ դեգեներացիա կարող է առաջանալ խոնդրոսարկոմայի հետագա զարգացմամբ:
Կոկորդի կիստաները զարգանում են սաղմնային մաղձի ճեղքերից, որոնց առաջացումը պայմանավորված է սաղմոգենեզի խանգարումներով։ Երեխաների մոտ ախտորոշվում են ռետենցիոն կիստաներ: Այս կիստաները առաջանում են կոկորդի լորձաթաղանթի գեղձերից։ Laryngeal cysts-ը գործնականում ոչ մի ախտանիշ չի առաջացնում, քանի որ դրանք հազվադեպ են մեծ:
Լիպոմաները կոկորդի բարորակ ուռուցքներ են, ձվաձև ձևով, դեղին գույնով, հաճախ թիթեղավոր: Կոկորդի լիպոմաները, ինչպես երկրորդ տեղայնացման լիպոմաները, բաղկացած են ճարպային հյուսվածքից։
Կոկորդի վերը նշված բարորակ ուռուցքները պահանջում են վիրաբուժական միջամտություն, քանի որ հետագայում դրանք կարող են վնաս հասցնել առողջությանը։
Կոկորդի բարորակ ուռուցքների պատճառները
Կոկորդի բնածին բարորակ ուռուցքներն առաջանում են պտղի տարբեր տերատոգեն գործոնների ազդեցության և գենետիկ նախատրամադրվածության պատճառով: Տերատոգեն գործոններն են հղիության ընթացքում մոր վարակիչ հիվանդությունները (կարմրուկ, կարմրախտ, քլամիդիա, վիրուսային հեպատիտ, միկոպլազմոզ, ՄԻԱՎ, սիֆիլիս), հղի կնոջ կողմից սաղմնային դեղամիջոցներ ընդունելը, ճառագայթային ազդեցությունը և այլն:
Ձեռք բերված բնույթի կոկորդի բարորակ ուռուցքների առաջացման հիմնական պատճառները ներառում են որոշ վիրուսային հիվանդություններ (հերպես և ադենովիրուսային վարակներ, կարմրուկ, գրիպ, HPV), գրգռիչների երկարատև ազդեցություն (ծխախոտի ծխի ինհալացիա, բարակ փոշու ներթափանցում, ծխի մեջ աշխատելը): սենյակ), քրոնիկ բորբոքային հիվանդություններ (տոնզիլիտ, ադենոիդներ, քրոնիկ ֆարինգիտ և լարինգիտ), ուժեղ ձայնային սթրես, էնդոկրին համակարգի աշխատանքի փոփոխություններ:
Կոկորդի բարորակ ուռուցքների ախտանիշները
Կոկորդի բարորակ ուռուցքներով հիվանդների մոտ ձայնը նկատելիորեն փոխվում է։ Նա դառնում է խռպոտ կամ խռպոտ: Երկար ցողուններով կոկորդի բարորակ ուռուցքներին բնորոշ են հաճախակի հազը և ձայնի փոփոխությունները։ Ձայնի ամբողջական բացակայություն (աֆոնիա) կարող է առաջանալ, երբ ուռուցքը տեղայնացված է ձայնալարի տարածքում և խանգարում է դրա փակմանը: Խոշոր բարորակ ուռուցքները շնչառության դժվարություն են առաջացնում: Երբեմն դրանք դառնում են շնչահեղձության նախապայման, որը հատկապես կարող է ազդել փոքր երեխայի վրա։
կոկորդի բարորակ ուռուցքների ախտորոշում
Կոկորդի փոքր բարորակ ուռուցքները չեն խանգարում ձայնալարերի փակմանը և ասիմպտոմատիկ են: Շատ դեպքերում քիթ-կոկորդ-ականջաբանը դրանք հայտնաբերում է պատահաբար, երբ հիվանդին հետազոտում է այլ ծագման հիվանդություն:
Կոկորդի բարորակ ուռուցքները կլինիկորեն ունեն բավականին բնորոշ ախտանիշներ, որոնց շնորհիվ հնարավոր է ախտորոշել։ Միաժամանակ բժիշկը պետք է տարբերի բարորակ ուռուցքները չարորակ պրոցեսներից, սկլերոմայից և օտար մարմիններից, որոնք կարող են ունենալ նմանատիպ ախտանիշներ։
Կոկորդի բարորակ ուռուցքի ախտորոշումը հաստատելու համար կատարվում է միկրոլարինգոսկոպիա, որը թույլ է տալիս ավելի մանրամասն ուսումնասիրել ուռուցքի արտաքին տեսքը։ Ձևավորման ճշգրիտ տեսակը կարող է որոշվել նրա հյուսվածքաբանական հետազոտությունից հետո: Լարինգի բարորակ ուռուցքի հյուսվածաբանությունը կատարվում է դրա հեռացումից հետո։ Երբեմն նշանակվում է գոյացության լրացուցիչ էնդոսկոպիկ բիոպսիա։ Ձայնալարերի շարժունակության և փակման աստիճանի և վոկալ ֆունկցիայի ուսումնասիրությունն իրականացվում է ստրոբոսկոպիայի, հնչյունագրության, էլեկտրագլոտոգրաֆիայի և առավելագույն հնչյունավորման ժամանակի որոշման միջոցով։ Կոկորդի բարորակ ուռուցքների տարածվածության ախտորոշումն իրականացվում է ուլտրաձայնային, MRI կամ CT, գանգի ռադիոգրաֆիայի միջոցով: Այս փուլում կարևոր է որոշել ձևավորման տարածման տարածքը, առանց դրա հնարավոր չի լինի սկսել բուժումը:
Լարինգի բարորակ ուռուցքների բուժում
Կոկորդի բարորակ ուռուցքները, չարորակ ուռուցքի հավանականության և բարդությունների (շնչառության և ձայնի խանգարումների) զարգացման պատճառով, ենթակա են վիրահատական հեռացման։ Փոքր պոլիպների և ֆիբրոդների դեպքում կատարվում է էնդոսկոպիկ հեռացում կոկորդի պինցետով կամ հատուկ օղակով։ Փոքր կոկորդի կիստաները կարող են հեռացվել իրենց թաղանթի հետ միասին: Խոշոր կոկորդի կիստաները ծակվում են հեռացնելուց առաջ և ամբողջ հեղուկը հանվում է դրանցից: Կիստայի կրկնությունից խուսափելու համար վիրահատությունից հետո հիմքը կրիոտրացվում է:
Լարինգի բարորակ ուռուցքների հեռացման մեթոդը ուղղակիորեն կախված է ուռուցքի աճի բնույթից և տարածությունից: Տեղական հեմանգիոմաները, որոնք բնութագրվում են էկզոֆիտ աճով, հեռացվում են, իսկ տուժած հատվածի վրա իրականացվում է հակառեցիդիվ բուժում կրիոթերապիայի, լազերային ճառագայթման կամ դիաթերմոկոագուլյացիայի միջոցով։ Սկլերոզը կամ սնուցող անոթների խցանումը օգտագործվում է բարորակ ուռուցքների էնդոֆիտ աճի և դրանց տարածված բնույթի համար։
Ամենադժվարը բուժելը կոկորդի պապիլոմատոզն է, քանի որ անհրաժեշտ է հեռացնել լորձաթաղանթի այն հատվածները, որոնք փոխվել են: Առանց վիրաբուժական մանրադիտակի նման վիրահատություն իրականացնելն անհնար է պատկերացնել։
Պապիլոմատոզի սահմանափակ տարածքները հեռացվում են լազերային կամ կրիոդեստրուկցիայի, դիաթերմոկոագուլյացիայի միջոցով: Ռեցիդիվները կանխելու համար վիրահատությունը պետք է ուղեկցվի իմունոմոդուլացնող և հակավիրուսային թերապիայի միջոցով: Պապիլոմատոզով երեխաներին տրվում է ավտոպատվաստում իմունիտետը բարձրացնելու նպատակով: Անհրաժեշտության դեպքում կարող է անցկացվել բուժման երկրորդ կուրս։ Վիրահատությունից հետո պապիլոմատոզի կրկնությունը և պապիլոմայի աճի զգալի աճը պահանջում են քիմիաթերապիայի հատուկ կուրս: Հակառակ դեպքում բարորակ ուռուցքը կվերածվի չարորակի, որի դեմ պայքարելը շատ ավելի դժվար է։
Լարինգի բարորակ ուռուցքների կանխատեսում
Կոկորդի բարորակ ուռուցքների ժամանակին բուժումը բարենպաստ կանխատեսում է տալիս վերականգնման համար։ Այնուամենայնիվ, կա ուռուցքների որոշ տեսակների հաճախակի ռեցիդիվների վտանգ: Այս իմաստով կոկորդի բոլոր բարորակ ուռուցքներից ամենաանբարենպաստը կոկորդի պապիլոմատոզն է, հատկապես փոքր երեխաների համար: Մեծահասակների մոտ նման ռեցիդիվները շատ հազվադեպ են լինում: Այնուամենայնիվ, վիրահատությունից հետո ձայնի ամբողջական վերականգնումը միշտ չէ, որ տեղի է ունենում:
Իննա Բերեզնիկովա
Ընթերցանության ժամանակը` 6 րոպե
Ա Ա
Կոկորդի ուռուցքը կարող է լինել կամ բարորակ կամ չարորակ: Չարորակ ուռուցքը համարվում է ավելի տարածված հիվանդություն մաշկի ուռուցքից հետո (չարորակ) և ավելի հաճախ հանդիպում է տղամարդկանց մոտ:
Բացի այդ, կոկորդի չարորակ ուռուցքը կապված է թունդ ըմպելիքների չարաշահման և ծխելու հետ։ Բարորակ ուռուցքները տեսանելի են անզեն աչքով և փոքր ծավալով: Կոկորդի ուռուցքներ. նշանները, ախտորոշումը, բուժումը կախված են նրանից, թե արդյոք այն քաղցկեղ է, թե ոչ:
Բարորակ ծագման ուռուցքներ
Կոկորդի բարորակ ուռուցքներն առավել հաճախ ախտորոշվում են 20-40 տարեկան տղամարդկանց մոտ և շատ ավելի տարածված են, քան չարորակ ուռուցքները:
Էպիթելային ծագման ուռուցքները ներառում են պապիլոմաներ և հազվադեպ ադենոմաներ: Ոչ էպիթելային գոյացություններն են.
- fibroids;
- լիմֆանգիոմա;
- անգիոմա;
- լիպոմաներ;
- միքսոմա;
- խոնդրոմա;
- նեյրոմաներ;
- ռաբդոմիոմա;
- fibroids.
Լիմֆանգիոմաները նույնպես կազմում են բարորակ նորագոյացությունների 1%-ը: Հեմանգիոման առաջանում է հիմնականում վոկալ ծալքերի, հազվադեպ դեպքերում՝ փորոքային ծալքերի վրա։ Լարինգոսկոպիայի ժամանակ դրանք հաճախ ունենում են կարմրավուն գույն՝ տարբեր երանգներով (կապտույտ, շագանակագույն, մանուշակագույն)։ Ծավալներում դրանք սկսվում են 5 մմ-ից և բարձրից, մակերեսը կոպիտ է։
Լիմֆանգիոման առաջանում է էպիգլոտտի լեզվական մակերեսից և արիտենոիդ աճառի տարածքում՝ սովորաբար ախտահարելով կոկորդի 1 կեսը։

Լարինգի ուռուցքների էնդոսկոպիկ պատկերը
Անգիոմաները և լիմֆանգիոմաները բուժվում են վիրահատության և ճառագայթային թերապիայի միջոցով: Նրանք հեռացվում են էլեկտրակոագուլյացիայի հանգույցի միջոցով: Հազվագյուտ դեպքերում կատարվում է բիոպսիա՝ ֆարինգիալ այտուցվածության և շնչահեղձության հնարավորության պատճառով։
Ֆարինքսի այլ ոչ էպիթելային ուռուցքների ախտորոշումը հաստատվում է անուղղակի լարինգոսկոպիայի միջոցով՝ բիոպսիայով: Ամբողջական վերականգնման համար ուռուցքը հեռացվում է էնդոլարինգային ճանապարհով կամ կոկորդի միջով:
Պապիլոմաները կազմում են բոլոր դեպքերի 5-5%-ը: Պապիլոմաները հակված են շատ արագ աճել և կրկնվել: Նրանք կարող են առաջանալ բացարձակապես ցանկացած տարիքում: Հետևյալ պատճառները կարող են ծառայել պապիլոմայի զարգացմանը.
- բորբոքային պրոցեսներ;
- էնդոկրին խանգարումներ;
- վիրուսային հիվանդություններ;
- բոլոր տեսակի վարակների.
Ուռուցքների դասակարգում
Ըստ իրենց ծագման՝ ուռուցքները բաժանվում են բնածին և ձեռքբերովի։
Այս խմբի հիվանդությունների հիմնական պատճառները դեռ չեն հաստատվել:
Գիտնականները կարծում են, որ բնածին ծագման գոյացությունները զարգանում են հղի կնոջ վրա որոշակի տերատոգեն գործոնների ազդեցության տակ, որոնցից ամենակարևորներն են.
- վարակիչ հիվանդություններ, հատկապես մինչև 16 շաբաթ;
- դեղեր ընդունելը, որոնք թունավոր ազդեցություն ունեն աճող սաղմի վրա.
- ալկոհոլային խմիչքներ և ծխելը;
- ճառագայթման ազդեցությունը.
Էթիոլոգիական պատճառների շարքում հիմնական դերը խաղում է որոշակի ուռուցքի գենետիկ նախատրամադրվածությունը:
Սակայն այս միտումը տեղի է ունենում միայն կոկորդի լորձաթաղանթի մշտական վնասման դեպքում, որը ներառում է.
- ծխելը, հաճախակի խմելը;
- կոկորդի քրոնիկ բորբոքում;
- վիրուսներ, քրոնիկական վարակներ;
- ձայնային ապարատի գերբեռնվածություն;
- վատ էկոլոգիա;
- աշխատանքային գործողություններ, որոնք կապված են վտանգավոր արտադրության հետ.
Ի հավելումն այս պատճառների, էական նշանակություն ունեն իմունիտետի զգալի նվազումը և էնդոկրին համակարգի խանգարումները:
Հիվանդության զարգացման ախտանիշները
Բավականին պարզ է տարբերակել բարորակ գոյացությունը՝ դրսևորման ակնհայտ ախտանիշների շնորհիվ.
- դանդաղ աճ;
- հստակ սահմանված սահմաններ;
- մակերեսը հարթ է, հարթ;
- լորձաթաղանթ առանց խոցային դրսևորումների;
- մետաստազների բացակայություն;
- ավշային հանգույցները ներգրավված չեն գործընթացում:
Սկզբնական փուլերում այն ոչ մի կերպ չի արտահայտվում։ Որպես կանոն, հիվանդը չի նկատում սեփական առողջության հետ կապված խնդիրներ և նույնիսկ տեղյակ չէ նման լուրջ խնդիրների մասին։

Երբ կոկորդի ուռուցքը մեծանում է, հիվանդը նշում է հետևյալ ախտանիշները.
- անհարմարության զգացում;
- հայտնվում է կոկորդի ցավ;
- պարբերական հազ;
- ծանր շնչառություն.
Երբ ուռուցքը աճում է քթի խոռոչի մեջ, հիվանդի մոտ արյունահոսություն է նկատվում, հոտառությունը վատանում է, նկատվում է քթի ձայն, իսկ քթով շնչելը դառնում է անհնար։
Բարորակ գոյացություններով հիվանդը հիմնականում դժգոհում է ձայնի տեմբրի փոփոխությունից և խռպոտությունից։ Եթե ուռուցքը գտնվում է ձայնալարերին շատ մոտ կամ դրանց վրա, ձայնը կարող է ընդհանրապես անհետանալ:
Երկար ցողուն ունեցող ուռուցքների նշաններն են համակարգված հազը և ձայնի ուժգնության և տեմպի պարբերական փոփոխությունները: Խոշոր ուռուցքները, որոնք արգելափակում են կոկորդի լույսը, դժվարանում են շնչել:
Ախտորոշում
Հուսալի ախտորոշում կարող է կատարել միայն օտոլարինգոլոգը: Երբեմն հետազոտության ժամանակ հայտնաբերվում է բարորակ ծագման ուռուցք՝ ԼՕՌ օրգանների սուր, քրոնիկական բորբոքային հիվանդության պատճառով։
Ուռուցքը կարող է ախտորոշվել բժշկի կասկածների հիման վրա՝ հիմնվելով հիվանդի գանգատների, բժշկական պատմության և հիվանդի ապրելակերպի վրա: Դրանից հետո բժիշկը կանցկացնի կոկորդի ուղիղ հետազոտություն՝ լարինգոսկոպիա, կամ կուսումնասիրի այն՝ օգտագործելով տեսախցիկով ճկուն խողովակ՝ մանրաթելային էնդոսկոպ:
Էնդոսկոպիայի ընթացքում հայտնաբերված պաթոլոգիական գոյացության բջիջները կարող են վերցվել։ Այնուհետև նյութը կուսումնասիրվի մանրադիտակի տակ՝ որոշելու դրա կապը որևէ հիվանդության հետ:
Ախտորոշումը պարզաբանելու և հասկանալու համար, թե արդյոք կոկորդի մոտ գտնվող օրգանները ներգրավված են պաթոլոգիական գործընթացում, պետք է կատարվի ուլտրաձայնային հետազոտություն:
Բարորակ ուռուցքների բուժում
Այս տիպի ուռուցքները, առաջացնելով շնչառության դժվարություններ և ձայնի խանգարումներ, զգալիորեն վատթարացնում են հիվանդի կյանքի վիճակը։ Բուժումը պետք է սկսվի հիվանդության առաջին իսկ փուլերից։ Բարորակ ծագման կոկորդի ուռուցքները 100% դեպքերում բուժվում են վիրահատությամբ։


Մեթոդը, որով կկատարվի վիրահատությունը, կախված է հանդիպած ուռուցքի տեսակից:
- ուռուցքի հեռացում. Այն իրականացվում է ձևավորման կեղևի հեռացմամբ։ Ուռուցքի պարունակությունը նախ ներծծվում է.
- էնդոսկոպիա. Ուռուցքը հեռացվում է հատուկ աքցանով;
- հեղուկ ազոտի բուժում: Այն իրականացվում է ուռուցքի կրկնությունը կանխելու համար։
- վիրաբուժական հեռացում. Լորձաթաղանթի պաթոլոգիական փոփոխված հատվածները ամբողջությամբ հեռացվում են։ Նշանակված է կոկորդում պապիլոմատոզի համար;
- ձևավորման հեռացում հետագա դիաթերմոկոագուլյացիայի, լազերային ճառագայթման կամ հեղուկ ազոտով մշակման միջոցով: Նշանակված է հեմանգիոմաների համար;
- արյան անոթների խցանումը, որոնք կերակրում են ուռուցքը;
- կազմավորման սկլերոզ. Նշանակվում է խոշոր հեմանգիոմաների դեպքում, որոնք բնութագրվում են կոկորդի պատի հաստության աճով։
Կանխարգելիչ գործողություններ
Այս խմբի հիվանդությունների հատուկ կանխարգելում չի մշակվել: Նախածննդյան շրջանում այս պաթոլոգիայի զարգացման ռիսկը զգալիորեն նվազեցնելու համար չծնված երեխայի մայրը պետք է հետևի հետևյալ կարևոր կանոններին.
- անտեսել գործողությունները, որոնք ունեն տերատոգեն ազդեցություն պտղի վրա.
- Ծխելը և ալկոհոլային խմիչքներ խմելը խստիվ արգելվում է.
- կանխարգելիչ միջոցառումներ իրականացնել վարակիչ հիվանդությունների դեմ.
- եթե ձեզ դեռ հաջողվում է վարակվել կամ մրսել, ապա ուշադիր ուսումնասիրեք դեղերը դրանք օգտագործելուց առաջ և մի օգտագործեք նյութեր, որոնք կարող են մեծ վնաս հասցնել չծնված երեխայի առողջությանը.
- ավելի հաճախ դուրս գալ բնություն, զբոսնել մաքուր օդում, խուսափել էկոլոգիապես անբարենպաստ պայմաններ ունեցող վայրերից.
Կեղևի և կոկորդի գոյացությունների ձեռքբերովի տեսակների տարածումից խուսափելու համար անհրաժեշտ կլինի նվազագույնի հասցնել բոլոր հնարավոր ազդեցությունները այդ օրգանների լորձաթաղանթի վրա: Արժե նաև անհապաղ վերացնել այն պատճառները, որոնք նպաստում են հիվանդության հնարավոր զարգացմանը.
- ուշադիր եղեք ձեր սեփական առողջության նկատմամբ և, անհրաժեշտության դեպքում, սկսեք ժամանակին բուժել ԼՕՌ օրգանների սուր բորբոքային հիվանդությունները: Չի կարելի թույլ տալ, որ հիվանդությունները վերածվեն խրոնիկական բնույթի.
- Ձեր սովորական կենսակերպից հնարավորինս վերացրեք կոկորդի վրա վնասակար ազդեցությունները։ Ծխելը կարող է մեծապես վնասել ձեր առողջությանը.
- խուսափել ձայնային ապարատի ծանրաբեռնվածությունից;
- Հնարավորության դեպքում աշխատեք ներկա չգտնվել էկոլոգիապես բացասական միջավայրում։ Եթե աշխատանքի վայրը վտանգավոր արտադրություն է, ապա պարտադիր է անձնական պաշտպանիչ սարքավորումների օգտագործումը.
- մեծ ուշադրություն դարձրեք իմունիտետին և էնդոկրին համակարգի վիճակին.
Շատ դեպքերում այն հիվանդները, որոնց ուռուցքը ժամանակին ախտորոշվել և ժամանակին անհրաժեշտ թերապիա է սկսվել, հասնում են ամբողջական ապաքինմանը։

Ուռուցքներից մի քանիսը, օրինակ՝ կոկորդի պապիլոմատոզը, ունեն կրկնվելու մեծ պոտենցիալ: Նրանց ընթացքը ամենաքիչ բարենպաստն է, քանի որ ամբողջական ապաքինում չի նկատվում, իսկ որոշ դեպքերում նույնիսկ կրկնակի վիրահատություն է պահանջվում ուռուցքի մնացորդները հեռացնելու համար։
Այն դեպքերում, երբ արդեն ուշ է ուռուցքը ախտորոշելու համար, ուռուցքը կարող է չարորակ դառնալ։ Այսինքն, երբ բարորակ գոյացությունը այլասերվում է և ստանում չարորակ ձև:
Այս դեպքում, բացի վիրահատությունից, հիվանդին ցուցված է ճառագայթային թերապիայի կամ քիմիաթերապիայի համար: Ճիշտ է, այս դեպքում անհնար է երաշխավորել ամբողջական բուժումը։ Ամբողջական ապաքինման հնարավորությունները կախված են ուռուցքի տեսակից, հիվանդության տարածման փուլից, հիվանդի ընդհանուր առողջական վիճակից և ստացված բուժմանը նրա անհատական արձագանքից։
|
Աչքի վրա ուռուցքի ախտանիշները և բուժումը |
Մարդկանց մեծ մասը բախվել է մարդու պապիլոմավիրուսին (HPV), երբ ակտիվանում է, մարմնի վրա հայտնվում են տարբեր չափերի ուռուցքներ։
Երկրագնդի գրեթե ողջ բնակչությունը վիրուսի կրող է։
Փոխադրումն ասիմպտոմատիկ է և այլ մարդկանց համար վտանգ չի ներկայացնում:
- Կայքի ողջ տեղեկատվությունը միայն տեղեկատվական նպատակների համար է և գործողության ուղեցույց ՉԻ:
- Կարող է ձեզ ճշգրիտ ախտորոշում տալ միայն ԲԺԻՇԿ!
- Սիրով խնդրում ենք, որ չզբաղվեք ինքնաբուժությամբ, այլ պայմանավորվել մասնագետի հետ!
- Առողջություն ձեզ և ձեր սիրելիներին:
Քչերը գիտեն, որ պապիլոմաները կարող են աճել ոչ միայն էպիդերմիսի, այլև ներքին օրգանների լորձաթաղանթների վրա:
Վտանգավոր է արդյոք պապիլոման կոկորդում, քթում, կոկորդում, ուլունքի ծայրին կամ կերակրափողի պատերին, և ինչ անել, եթե հայտնաբերվեն գոյացություններ, կախված է մարդու վիրուսի տեսակից և օնկոգեն հատկություններից:
Պապիլոման ունի կլոր կամ մի փոքր ձգված ձև, կարող է լինել բաց կամ մուգ գույնի (կախված տեղանքի պիգմենտացիայից), ունի լայն կամ բարակ ցողուն, որով սնվում է։
- Լորձաթաղանթների վրա աճող պապիլոմաները սովորաբար ունենում են արտաքին էպիթելային շերտ և ներքին ենթամեկուսային շերտ։
- Առանձին գոյացություններն արտաքին տեսքով նման են սիսեռի, իսկ բազմաթիվ պապիլոմաներ (պապիլոմատոզ) նման են ծաղկակաղամբի։
- Մարսողական համակարգի և շնչուղիների օրգանների վրա գոյացությունների մեծ մասը բարորակ են, այսինքն՝ չեն կարող քաղցկեղ առաջացնել։
Բայց աճի դեգեներացիայի բարձր ռիսկ կա, երբ այն դառնում է օնկոգեն:
Այդ իսկ պատճառով նման պապիլոմաները պետք է հեռացվեն մասնագետի կողմից՝ մանրակրկիտ հետազոտությունից և ախտորոշումից հետո։
Լորձաթաղանթների վրա գորտնուկների առաջացման հիմնական պատճառը համարվում է ՄՊՎ-ի ակտիվացումը, որը մշտապես առկա է օրգանիզմում, սակայն ոչ մի վնաս չի հասցնում։
Վիրուսը պարունակվում է հատուկ պաշտպանիչ բջիջներով, որոնք պատասխանատու են տեղային և համակարգային իմունիտետի համար:
Լուսանկարում՝ կոկորդի ցավը կարող է վկայել HPV վարակի մասին
Իմունիտետի նվազումը հանգեցնում է նրան, որ միկրոօրգանիզմները սկսում են ակտիվորեն բազմանալ, մինչդեռ էպիթելը պաթոլոգիկորեն աճում է և ձևավորվում են պապիլոմաներ:
Իմունիտետի պաշտպանիչ հատկությունների նվազումը տեղի է ունենում հետևյալ պատճառներով.
- սուր շնչառական հիվանդություններ քիթ-կոկորդում բորբոքային պրոցեսներով;
- էնդոկրին հիվանդություններ;
- հակաբակտերիալ դեղեր ընդունելը;
- սննդանյութերի և վիտամինների պակաս;
- սանիտարահիգիենիկ ստանդարտներին չհամապատասխանելը.
- ալկոհոլի չարաշահում, ծխելը.
Վիրուսային վարակը մարդուց մարդուն փոխանցվում է սերտ շփման միջոցով.
- սեռական ճանապարհով (վիրուսով վարակվելու վտանգը եռապատկվում է անառակության դեպքում);
- համբույրների միջոցով;
- կենցաղային միջոցներով (հասարակական վայրերում);
- ծննդյան ջրանցքի միջոցով նորածին մորից;
- վնասվածքների, միկրոճաքերի և այլ վնասների համար (ինքնավարակ):
Լուսանկարը՝ HPV-ն կարող է փոխանցվել համբույրի միջոցով
Երեխաների մոտ ռիսկի գործոնները ԼՕՌ օրգանների հաճախակի վարակներն են.
- քրոնիկ տոնզիլիտ (անգինա);
- լարինգիտ, տրախեիտ, ֆարինգիտ;
- սուր և թարախային միջին օտիտ:
Պապիլոմատոզ հիվանդությունը տարածված է 20-ից 40 տարեկան մարդկանց մոտ, ովքեր վարում են ոչ պատշաճ կենսակերպ, ենթարկվում են սթրեսի և ունեն վատ սովորություններ։
Կան անուղղակի գործոններ, որոնք կարող են ազդել վիրուսի ակտիվության վրա.
- կանանց կողմից հորմոնալ հակաբեղմնավորիչների ընդունում;
- պասիվ ծխելը;
- օդի աղտոտվածություն արտանետվող գազերից և արդյունաբերական արտանետումներից.
- բերանի խոռոչի ոչ պատշաճ խնամք;
- ժառանգականություն;
- տարիքը և հարակից հորմոնալ անհավասարակշռությունը (մինչև երկու տարեկան երեխաները, դեռահասները սեռական հասունության շրջանում, կանայք դաշտանադադարի ժամանակ, հղի կանայք առավել վտանգված են);
- սթրես.
Սորտերի
Կան պապիլոմաների բազմաթիվ սորտեր և դասակարգումներ:
Միայն տեսողական հետազոտությամբ բժիշկը կարող է որոշել, թե ինչ ուռուցքի մասին է խոսքը և ճիշտ բուժում նշանակել։
Պապիլոմատոզի տարիքային դասակարգում.
- բնածին կամ ներարգանդային;
- ձեռք բերված կենցաղային կամ սեռական շփման միջոցով;
- մանկական (անչափահաս);
- կրկնվող;
- չափահաս, որն ավելի հաճախ տեղի է ունենում տղամարդկանց մոտ, երբ սեռական հորմոնների արտադրությունը նվազում է:
Ըստ աճի աստիճանի.
- կոկորդի որոշակի տարածքում `սահմանափակ տեսք;
- բազմաթիվ ոլորտներում - լայն տարածում;
- օբստրուկտիվ տիպ, որը խանգարում է օդի հոսքը շնչառական ուղիներով:
Ըստ ախտանշանների և շնչառական համակարգի գործառույթների.
- մի փոքր դժվար է ներշնչել և արտաշնչել, եթե շնչառության ընթացքում խռպոտություն և աղմուկ է առաջանում, սա առաջին փոխհատուցման աստիճանն է.
- դեկոմպենսացիայի երկրորդ աստիճանին բնորոշ են շնչահեղձությունը, թթվածնի պակասը, կապտավուն մաշկը, անհանգստությունը, սառը քրտինքը.
- շնչառության ամբողջական դադարեցումը, գիտակցության կորուստը տեղի է ունենում պապիլոմատոզի երրորդ աստիճանի ասֆիքսիայի պատճառով:
Ելնելով օնկոգեն հատկությունների առկայությունից՝ պապիլոմաները բաժանվում են.
- բարորակ;
- չարորակ.
Շնչառական համակարգի վրա պապիլոմատոզի վտանգը կայանում է նրանում, որ բազմաթիվ գոյացությունները կարող են խցանել շնչուղիները՝ կանխելով օդի մուտքը թոքեր:
Լուսանկարը `կոկորդի պաթոլոգիական փոփոխությունները
կոկորդում
Ամենավտանգավորն է կոկորդում պապիլոմաների աճը։
- Հաճախ գոյացություններ են հայտնվում ձայնալարերի վրա և խանգարում խոսքին։
- Նորագոյացությունների տեղակայումը մոտ է շնչուղիներին, և դրանց տարածումը դեպի շնչափող տարածք հղի է շնչառական խնդիրներով, այդ թվում՝ շնչահեղձությամբ։
Փոքր երեխայի մոտ կոկորդում բազմաթիվ գոյացությունների առկայությունը կարող է հանգեցնել բացասական հետևանքների՝ շնչառական լույսի նվազման պատճառով՝ շնչահեղձություն, ուղեղի թթվածնի մատակարարման դադարեցում և նույնիսկ մահ:
Մեծահասակների մոտ կոկորդում պապիլոմաների խիստ աճը հազվադեպ է լինում:
Պապիլոմատոզը կարող է տարածվել կերակրափողի վերին հատվածում՝ խցանելով տարածությունը՝ խանգարելով սնունդը կուլ տալու կարողությանը։
Բարորակ ուռուցքը երբեմն վերածվում է չարորակի:
Լուսանկարը` կերակրափողի տափակ բջջային պապիլոմա
Պապիլոմաների առկայությունը կերակրափողում առաջացնում է հետևյալ ախտանիշները.
- կոկորդում գոյացություն կա;
- սնունդը կուլ տալու դժվարություն;
- ցավ կրծքի ետևում գտնվող վերին հատվածում.
Երբ կերակրափողի մեջ պապիլոմաները վնասվում են, առաջանում է փսխում կամ արյունոտ կղանք:
Գաստրոէնտերոլոգը ախտորոշում է կերակրափողի պապիլոմատոզը:
Պապիլոմաների ի հայտ գալը քթի գավթում կամ նրա ներքին կողային պատերին հազվադեպ չէ։
- Ուռուցքները սովորաբար փոքր չափերի են, բայց կարող են դժվարացնել քթային շնչառությունը:
- Ավելի հաճախ դրանք հայտնվում են երեխաների մոտ 6 տարեկանից հետո և մեծահասակների մոտ։
Կան քթի պապիլոմաների հետևյալ տեսակները.
- էկզոֆիտ- բարակ ցողունի վրա պապիլայի տեսքով թեթև աճ;
- շրջված- աճում է քթի կողային պատերին, կարող է արյունահոսություն առաջացնել.
- սյունաձև բջիջ- հաճախ տարածվում է սինուսների վրա՝ լինելով ամենավտանգավոր տեսակը, որը կարող է քաղցկեղ առաջացնել՝ քայքայելով քթի փափուկ և աճառային հյուսվածքները։
Կոկորդի փոքրիկ պապիլոման հաճախ ընդհանրապես ախտանշաններ չի ունենում, բայց միայն այն ժամանակ, երբ աճում է, հայտնվում են հետևյալը.
- կոկորդի և նշագեղձերի տարածքում օտար մարմնի սենսացիա;
- կոկորդի ցավ, անհանգստություն առանց պատճառի;
- կուլ տալու գործառույթների խախտում;
- ծանր շնչառություն;
- խոսքի խանգարում, եթե գորտնուկները տեղայնացված են ձայնալարերի վրա, ձայնի ամբողջական կորուստ;
- հազ, և բազմաթիվ աճերով, հազալով պապիլոմաների կտորներ:
Հիվանդության սկզբում սովորաբար ի հայտ է գալիս թեթև խռպոտություն և թեթև շնչառություն։
Երեխաների մոտ պապիլոմատոզը կարող է հանգեցնել.
- մտավոր և ֆիզիկական զարգացման խանգարում;
- էնդոկրին խանգարումներ;
- քրոնիկական հիվանդություններ nasopharynx;
- նյարդային համակարգի խանգարման համար.
Պապիլոմատոզը ախտորոշվում է միանգամից մի քանի մեթոդների կիրառմամբ, ինչը թույլ է տալիս ոչ միայն որոշել աճի առկայությունը, այլև դրանց բաշխման տեղը, օրգանների վնասման աստիճանը և չափը:
Ախտորոշման մեթոդներ.
- տեսողական հետազոտություն օտոլարինգոլոգի կողմից՝ օգտագործելով լարինգոսկոպ՝ կոկորդը հետազոտող հատուկ սարք;
- կոկորդի հետազոտություն օպերացիոն մանրադիտակի միջոցով - միկրոլարինգոսկոպիա;
- ռադիոգրաֆիա և համակարգչային տոմոգրաֆիա;
- վոկալ ապարատի աշխատանքի խանգարումները հայտնաբերելու համար, մասնավորապես, օգտագործվում են կապանները, լարինգոստրոբոսկոպիան և էլեկտրագլոտոգրաֆիան.
- աճի բիոպսիայից ստացված նյութի վերլուծություն;
- հեռացված պապիլոմաները հետազոտվում են հիստոլոգիայի համար՝ քաղցկեղի բջիջների առկայություն:
Անալիզի համար անհրաժեշտ է արյուն վերցնել:
Արդյունավետ է համալիր թերապիան, ներառյալ ուռուցքների հեռացումը և դեղերի նշանակումը:
Բժիշկը որոշում է, թե հեռացման ինչ մեթոդներ կիրառել և ինչպես բուժել պապիլոմատոզը:
Պապիլոմաները հեռացնելու համար կան հետևյալ մեթոդները.
- քիմիական, որի ընթացքում գորտնուկներին քսում են թթու, կապարի կամ արծաթի նիտրատի աղեր, պերհիդրոլի և կալիումի պերմանգանատի լուծույթներ։ Այս մեթոդը հակացուցված է երեխաների և քիմիական նյութերի նկատմամբ գերզգայունություն ունեցող անձանց օգտագործման համար.
- Ռադիոթերապիան պապիլոմաներից ազատվելու ամենաանվտանգ միջոցն է՝ չթողնելով սպիներ կամ կտրվածքներ և գրեթե ամբողջությամբ վերացնելով ռեցիդիվների առաջացումը:
Պապիլոմաների վիրաբուժական հեռացումն իրականացվում է սկալպելի, լազերի, հեղուկ ազոտի ազդեցության (կրիոթերապիա), էլեկտրակոագուլյացիայի (էլեկտրական հոսանքի օգտագործում) և ուլտրաձայնային տարրալուծման միջոցով:
- Դժվար հասանելի վայրերում (կոկորդում, լեզվի վրա) լազերային հեռացումն ամենաարդյունավետն է։ Հեռացնելուց հետո ձեր առողջությունը արագ վերադառնում է նորմալ, և կտրված վայրերում ձևավորված կեղևներն ինքնուրույն թափվում են:
- Կոկորդի ներսում նոր գոյացությունները հեռացվում են առանց մաշկի արտաքին կտրվածքների` օգտագործելով լարինգոսկոպիա կամ հատուկ հայելի: Պապիլոմաները կերակրափողում կտրվում են ֆորսպսերի միջոցով:
- Extralaryngeal գոյացությունների հեռացումը տեղի է ունենում մաշկի, ենթամաշկային հյուսվածքի, շնչափողի կտրվածքի և տրախեոստոմիայի կիրառման միջոցով՝ խողովակ, որով հիվանդը շնչում է վիրահատության ժամանակ:
Վիրահատությունից հետո արդյունավետ է հակաուռուցքային քսուքների և ներարկային դեղամիջոցների (Պրոսպիդին) օգտագործումը։
Արդյո՞ք բերանի խոռոչի նորագոյացությունները վտանգավոր են:
- Բերանի խոռոչում գոյացությունները սովորաբար բարորակ են, չեն խանգարում շնչառությանը և չեն խանգարում խոսքին։
- Այնուամենայնիվ, բժիշկը, ամենայն հավանականությամբ, խորհուրդ կտա հեռացնել նույնիսկ մեկ պապիլոման, քանի որ չարորակ ուռուցքի վերածվելու վտանգը միշտ կա։
Դա կարող է տեղի ունենալ պատահական վնասվածքներից հետո, օրինակ՝ ատամները խոզանակելիս կամ կոշտ սնունդը ծամելիս կամ կուլ տալիս:
Հնարավո՞ր է ինքնուրույն հեռացնել այն:
Խստիվ խորհուրդ չի տրվում ինքնուրույն հեռացնել պապիլոմաները կոկորդի, բերանի խոռոչի և այլ օրգանների լորձաթաղանթի վրա։
- Վատ տեսանելիությունը և կոկորդի կամ կերակրափողի խորքում գոյացությունների հնարավոր աճը թույլ չի տա հեռացնել ամբողջ ուռուցքը, այլ միայն կվնասի այն:
- Նման մանիպուլյացիայի մեջ վտանգավորն այն է, որ պապիլոմայի վերածվելու հավանականությունը քաղցկեղային ուռուցքի էականորեն մեծանում է:
Պետք չէ խաղալ ձեր առողջության հետ, միակ ճիշտ որոշումը «ինչպե՞ս բուժել» հարցերը տալն է. և «պե՞տք է ջնջեմ այն»: մասնագետին։
Երեխաներին ցուցված է տեղային անզգայացման տակ գտնվող պապիլոմաների հեռացման համար, բուժում հակավիրուսային և իմունոմոդուլացնող ազդեցություն ունեցող դեղամիջոցներով, բայց միայն բժշկի նշանակմամբ:
Երեխաների պապիլոմաների հեռացումն իրականացվում է փորձառու մասնագետի կողմից, քանի որ հավանականություն կա, որ վիրահատության ընթացքում երեխան դադարի շնչել: Հետևաբար, մայրիկի՝ պապիլոման այրելու փորձը կարող է վերածվել մեծ աղետի:
Երեխաների և մեծահասակների համար հիանալի լրացուցիչ թերապիա կլինի ժողովրդական միջոցները.
- խմել ամեն օր մեկ ճաշի գդալ մեղր՝ նոսրացված մի բաժակ ջրի մեջ, գերադասելի է դատարկ ստամոքսին (ալերգիայի բացակայության դեպքում);
- մի գդալ ծովաբողկի արմատը մանրացված միջուկի մեջ խառնեք մեկ գդալ մեղրի հետ և ընդունեք այն օրը մեկ անգամ տաք ջրով;
- Թերմոսում եռացրած ջուր լցրեք սուսամբարի, ուրցի, կոլտֆոտի, լորձաթաղանթի արմատի, ազնվամորու տերևների, սոսի, սև հաղարջի և թռչնի բալի խառնուրդի վրա և թողեք ամբողջ գիշեր: Խմեք հավաքածուն ամբողջ օրվա ընթացքում 3-4 ամիս։ Կարող եք մի քիչ մեղր ավելացնել, որպեսզի երեխան հաճույքով խմի։
Ժողովրդական միջոցներով բուժումը ոչ մի կերպ չի փոխարինի դեղորայքային բուժումը և ուռուցքը հեռացնելու անհրաժեշտությունը:
Բուժման ոչ մի մեթոդ, նույնիսկ վիրաբուժական, 100% երաշխիք չի տալիս, որ պապիլոմաները նորից չեն առաջանա։
- Ռեցիդիվների տեսքով բարդությունների ռիսկը նվազեցնելու համար ձեզ հարկավոր է ամբողջությամբ փոխել ձեր ապրելակերպը, ճիշտ սնվել, ավելի շատ թարմ բանջարեղեն և մրգեր ուտել, չարաշահել վատ սովորությունները և մարզվել:
- Կարևոր է բարելավել կյանքի հուզական ոլորտը, նվազեցնել սթրես առաջացնող գործոնների քանակը, սովորել չկենտրոնանալ բացասական հույզերի վրա և պարզապես վայելել կյանքը։
Տարբեր հիվանդությունների արդյունքում կոկորդի լորձաթաղանթները, որոնք պետք է լինեն հարթ և համաչափ, կարող են պատվել սպիտակ կամ կարմիր բշտիկներով։
Բշտիկները բերանում, հատկապես կոկորդում, տհաճ երեւույթ են։
Դրանք առաջացնում են անհանգստություն, ցավ կուլ տալու ժամանակ, այտուցվածության զգացում։
Բշտիկներ կոկորդի վրա - ինչ են դրանք և ինչու է դա առաջանում: Բշտիկների առաջացումը հաճախ կարող է լինել վարակիչ կամ քրոնիկ հիվանդություններ.
Սպիտակ բշտիկներ կոկորդում. ինչ են դրանք: Միգուցե follicular տոնզիլիտ. Սա լուրջ վարակիչ հիվանդություն է, որը կապված է նշագեղձերի բորբոքումով.
Հիվանդությունը թույլ իմունիտետ ունեցող մարդկանց մոտ հիպոթերմիայի հետևանք է։
Ահա թե ինչու են տուժում նշագեղձերի վրա տեղակայված կոկորդի ավշային հանգույցները։
Ֆոլիկուլներ- ավշային հյուսվածքի խիտ թրոմբները բորբոքվում են և նմանվում են սպիտակ հանգույցների: Չափըդրանք սովորաբար չեն գերազանցում լուցկու գլխի չափը: Նման հանգույցի վերջում կարող է առաջանալ թարախակույտ։
Ախտանիշները:
- միգրեն;
- ջերմաստիճանի բարձրացում;
- սրտխառնոց, փսխում;
- կոկորդի ցավ, կուլ տալու դժվարություն;
- կոկորդի լորձաթաղանթը կարմիր է, նշագեղձերի վրա հստակ երևում է սպիտակ ծածկույթ;
- ընդլայնված պարոտիդ և ենթածնոտային ավշային հանգույցներ;
- քթից, հազ.
Առաջին ֆոլիկուլյար կոկորդի ցավը
կարող է նմանվել աղիքային վարակի. Բայց բավական է լայն բացել բերանը և նայել հայելու մեջ՝ համոզվելու համար, որ ախտորոշումը սխալ է՝ նշագեղձերի վրա սպիտակ բշտիկները երևում են անզեն աչքով։
Բշտիկներ կոկորդի պատին. ֆոլիկուլային կոկորդի ցավով ֆոլիկուլների լուսանկար:





Դա չափազանց վարակիչ է վարակ. Նրա հիմնական ախտանիշը կոկորդի հետևի մասում առաջացող բշտիկներն են։ թափանցիկ բովանդակությամբ. Նրանք կոչվում են վեզիկուլներ և ձևավորվում են մեծ քանակությամբ:
Ախտանիշներ:
- ջերմություն;
- ցավ կուլ տալու ժամանակ;
- սրտխառնոց և փսխում;
- որովայնային ցավ;
- sinusitis, runny քթի;
- սպիտակ բշտիկները կոկորդի և բերանի խոռոչում թափանցիկ հեղուկով:
Կարևոր! Կոկորդի վառ կարմիր լորձաթաղանթների ֆոնին վառ աչքի են ընկնում թեթև հանգույցները։ Դուք ինքներդ չեք կարող հեռացնել դրանք, քանի որ դրանց տեղում կարող են առաջանալ ցավոտ խոցեր։
Բշտիկները կոկորդի հետևի մասում. ստորև ներկայացված ֆոտոնյութերը.




Հետևանք էփոխանցվել է շնչառական հիվանդություն. Դրա ախտանիշները, ներառյալ կոկորդի հետևի բշտիկները, չեն անհետանա այնքան ժամանակ, քանի դեռ դրա պատճառն ամբողջությամբ չի բուժվել:
Բշտիկները այս դեպքում նման են փոքր փուչիկներըլցված թափանցիկ հեղուկով: Նրանք անհարմարություն են առաջացնում, բայց մարդը սուր ցավ չի զգում.
Բշտիկներ կոկորդում. ֆոտոնյութեր ֆարինգիտի համար





Դա քրոնիկ է տոնզիլիտ, որն արտահայտվում է կոկորդում կոշտ սպիտակ կամ դեղնավուն խոցերի առկայությամբ։
Նրանք չեն առաջացնում անհանգստություն, չեն ցավում, բայց առաջացնել փտած հոտի տեսքբերանից.
Բշտիկներ նշագեղձերի վրա դուք կարող եք ջնջել այն ինքներդքանի որ թարախը դուրս է գալիս խցանների տեսքով, բայց ավելի լավ է բուժումը թողնել մասնագետներին.
Տեսանյութը դիտելուց հետո դուք կսովորեք, թե ինչպես բուժել քրոնիկ տոնզիլիտը:
Կարմիր բշտիկները կոկորդի հետևի մասում. ինչ են դրանք: Հնարավոր է թարախակույտ! Սա լուրջ հիվանդությունկապված կոկորդի թարախային բորբոքման հետ. Առաջանում է նախկինում առաջացած կոկորդի ցավի կամ լորձաթաղանթի վնասվածքի հետևանքով։
Կոկորդի պատին հայտնվում են մեծ կարմիր բշտիկներ, որոնք միայն ավելանում է ժամանակի ընթացքում. Նրանք լցված թարախով, հետևաբար, ոչ մի դեպքում դրանք չպետք է հեռացվեն տանը:
Ախտանիշները:
- ջերմություն;
- սրտխառնոց;
- ցավ թարախակույտի շուրջ;
- կուլ տալու դժվարություն;
- փտած հոտ բերանից;
- պարանոցի արտաքին մասը կարմիր է, տաք և այտուցված:
Կարմիր բշտիկները կոկորդի վրա. թարախակույտի նման լուսանկար.



Երբ իմունային համակարգը թուլանում է, հերպեսի վիրուսը ակտիվանում է մարդու մարմնում: Կարմիր բշտիկները կոկորդում, շուրթերին, լեզվին և բերանի պատերին, անկանոն ձևի և տարբեր չափերի, կարող են բնութագրել հերպեսին:
Եթե հիվանդությունը զարգանում է, բշտիկների գլուխները կարող են սպիտակել, ապա պայթել. Սա կհանգեցնի չափազանց ցավոտ վերքերի:
Բշտիկներ կոկորդի վրա՝ հերպեսի վիրուսի պատճառով կարմիր բշտիկների ֆոտոնյութեր.



Ուշադրություն! Բշտիկներ կոկորդի հետևի մասում. վերևի լուսանկարները ցույց են տալիս տարբեր աստիճանի հիվանդություն: Ամենափոքր կարմրության դեպքում դուք պետք է խորհրդակցեք բժշկի հետ:
Երեխաների այս հիվանդությունը կարող է ուղեկցվում է կարմիր բծերի առաջացմամբկոկորդում. Նրանք սովորաբար չեն վերածվում բշտիկների և բուժվում են այնպես, ինչպես արտաքին վնասվածքները:
Բշտիկներ կոկորդում, ինչպե՞ս բուժել. Սա ընդամենը ինչ-որ հիվանդության ախտանիշ է: Հետևաբար, բշտիկներից ազատվելու համար. հիմքում ընկած հիվանդությունը պետք է բուժվի.
Քանի որ կոկորդի պատի սպիտակ բշտիկները սովորաբար վարակիչ հիվանդության արդյունք են, դրանք գրեթե միշտ բուժվում են: ըստ մեկ սխեմայի.
Կարևոր! Եթե հայտնվում են ֆոլիկուլյար կամ հերպեսային կոկորդի ցավի նշաններ, դուք պետք է անհապաղ խորհրդակցեք բժշկի հետԲուժումը պահանջում է հակաբիոտիկներ, որոնք կարող են նշանակել միայն մասնագետը:
Վարակիչ հիվանդությունների համար բժիշկը նշանակում է հետևյալ բուժումը:
- հակաբիոտիկներբակտերիաներից ազատվելու համար;
- նախաբիոտիկներաջակցել մարսողական օրգաններին;
- հակավիրուսային դեղամիջոցներ;
- հակահիստամիններթեթևացնել այտուցը և նվազեցնել բորբոքումը;
- հակաբորբոքայինդեղեր;
- իմունոստիմուլյատորներ;
- ցավազրկողներդեղամիջոցներ (լոզիներ, աերոզոլներ);
- անկողնային հանգիստ.
Եթե բշտիկները պայթեն, և դրանց տեղում խոցեր առաջանան, բժիշկը պետք է նշանակի հակասեպտիկԱյն կպաշտպանի բաց վերքը այլ վիրուսներից և վարակներից: Սա վերաբերում է նաև շուրթերի ներսի և լեզվի վրա բշտիկների առկայությանը։
Բուժման այս սխեման հիանալի կերպով լրացվում է ժողովրդական միջոցներ.
- Խմեք շատ հեղուկներ. Այն կօգնի վերացնել օրգանիզմում թունավորումը, նվազեցնել ջերմաստիճանը և բարելավել ինքնազգացողությունը։ Վիտամինային ըմպելիքը, որը հիմնված է կիտրոնի կամ մասուրի վրա, կուժեղացնի իմունային համակարգը։
- Վիտամինների ընդունում. Դրանք կարելի է ձեռք բերել թարմ բանջարեղենից և մրգերից, կամ կարող եք օգտագործել դեղատնային վիտամին-հանքային համալիր:
- Ինհալացիա. Այն կարելի է պատրաստել ինչպես խոտաբույսերից (եղեսպակ, երիցուկ, անանուխ), այնպես էլ պրոպոլիսից։ Երկրորդ դեպքում բավական է 1 լիտր եռման ջրին ավելացնել 1 թ/գ. լ. պրոպոլիս. Պետք է գոլորշին շնչել առնվազն 10-15 րոպե։
- Կոկորդը յուղելըպրոպոլիսի թուրմ.
- Կաղամբի կոմպրեսներ. Այս միջոցը թեթևացնում է այտուցը, թեթևացնում է ցավն ու ջերմությունը։ Ամեն 2 ժամը մեկ պետք է կոկորդին քսել կաղամբի նոր տերեւ։
- ողողում. Եթե 2 ժամը մեկ մանրակրկիտ ողողեք, կարող եք արագ ազատվել թարախային բորբոքումից։
Շատ բաղադրատոմսեր կան:
- երիցուկի, կալենդուլայի, էվկալիպտի, եղեսպակի եփուկներ;
- 200 մլ տաք ջրի լուծույթ, 0,5 ճ.գ. սոդա և 10 կաթիլ յոդ;
- սոդայի լուծույթ;
- թուրմ բուսական հավաքածուից՝ 0,5 ճ.գ. լ. Լորենի եւ էվկալիպտի տերեւները խառնել 0,5 ճ.գ. լ. երիցուկի ծաղիկներ և թողնել 30 րոպե;
- 1 մաս ջրի խառնուրդ 1 մաս հալվեի հյութով;
- ուռենու կեղևի ներարկում;
- furatsilin լուծում.
Բացի այդ, հիվանդը պետք է մնա անկողնում.
Իսկ նրա սենյակը պետք է պարբերաբար օդափոխվի։
Եթե արդյունքում հայտնվում է սպիտակ բշտիկ թարախային թարախակույտ, բժիշկը կնշանակի վիրահատություն.
Հաճախակի կոկորդի ցավերի դեպքում կարող է նշանակվել նաև վիրաբուժական միջամտություն. նշագեղձերի հեռացում.
Կարմիր բշտիկները կոկորդի վրա, որոնք հայտնվում են ստոմատիտի հետևանքով, հնարավոր է բուժել միայն մասնագետի օգնությամբ։ Բժիշկը կնշանակի.
- հակավիրուսային դեղամիջոցներ (հաբեր կամ ներերակային);
- հակավիրուսային քսուքներ կոկորդի տուժած տարածքների համար;
- իմունոստիմուլյատորներ;
- անզգայացնող գելեր.
Խորհուրդ! Ստոմատիտի բուժման ժամանակ խիստ բերանի խոռոչի հիգիենայի պահանջներ, ինչպես նաև բացառել լորձաթաղանթների լրացուցիչ վնասվածքները։ Դա անելու համար հարկավոր է ուտել միայն փափուկ սնունդ՝ սենյակային ջերմաստիճանում։
Ինքնաբուժությունը կարող է հանգեցնել լուրջ բարդությունների!
Ամեն դեպքում պետք է այցելել բժշկի։ Վարակիչ հիվանդությունները, որոնք առաջացնում են կոկորդի բշտիկներ, չեն կարող վերացվել առանց հատուկ բուժման։
Կարիք չկա վտանգել ձեր սեփական առողջությունը. եթե ձեր նշագեղձի կամ կոկորդի վրա կարմիր բշտիկի նման մի բան հայտնվի. շտապ անհրաժեշտ է այցելել թերապևտի կամ օտոլարինգոլոգի.
Հեշտ է կանխել կոկորդի հիվանդությունների առաջացումը՝ պարզապես ամրապնդել իմունային համակարգը. Դա անելու համար հարկավոր է ավելի շատ թարմ բանջարեղեն և մրգեր ուտել, վիտամիններ կամ իմունոստիմուլյատորներ ընդունել և ավելի շատ ժամանակ անցկացնել մաքուր օդում:
Խորհուրդ! Ցանկալի է ծխողների համար հրաժարվել ծխախոտից. Նիկոտինի գոլորշին վնասակար ազդեցություն է ունենում կոկորդի լորձաթաղանթի վրա, այն քայքայվում է և ավելի հաճախ ենթակա է վարակների։
Կոկորդում փուչիկը լուրջ վարակիչ հիվանդությունների նշան է։ Դրանք միայն տնային միջոցներով չեն բուժվում՝ հիվանդը պետք է դիմի բժշկի։
Դեղորայքային բուժումը արագ արդյունքներ կտա և կկանխի հնարավոր բարդությունները.
Տեսնո՞ւմ եք անճշտություններ, թերի կամ սխալ տեղեկատվություն: Գիտե՞ք, թե ինչպես կարելի է ավելի լավ դարձնել հոդվածը:
Կցանկանայի՞ք առաջարկել թեմայի վերաբերյալ լուսանկարներ հրապարակման համար:
Խնդրում ենք օգնել մեզ ավելի լավ դարձնելու կայքը:Թողեք հաղորդագրություն և ձեր կոնտակտները մեկնաբանություններում. մենք կկապվենք ձեզ հետ և միասին կդարձնենք հրապարակումը ավելի լավը:
Դուք կարող եք տեսնել, որ սկզբնական փուլում նշագեղձերի քաղցկեղը լուսանկարում մի տեսակ չարորակ գործընթաց է, որի ժամանակ տեղի է ունենում բջիջների արագ բաժանում, որը բաղկացած է նշագեղձերի հյուսվածքային թաղանթից: Տոնզիլը, որը գտնվում է բերանի խոռոչում, բաղկացած է լիմֆոիդ հյուսվածքից։ Քչերը գիտեն, որ մենք վեց նշագեղձ ունենք։ Pharyngeal, լեզվական, եւ մի զույգ tubal եւ palatine. Հաճախ ախտահարվում են պալատինները: Նորագոյացությունը բաղկացած է փոքր այտուցներից՝ խոցերի տեսքով։ Հիվանդների մահվան պատճառների շարքում երկրորդ տեղում է գոյացության չարորակ տեսակը։
Կոկորդի տհաճ սենսացիաները կարող են վտանգավոր հիվանդության ախտանիշ լինել
Չարորակ գոյացությունները բաժանվում են երեք տեսակի.
Նախքան լուրջ միջոցներ ձեռնարկելը, անհրաժեշտ է պարզել հիվանդության աստիճանը։ Այն որոշվում է ներկա բժշկի կողմից ախտորոշման ժամանակ: Գնահատելով հիվանդության փուլը՝ բժիշկը կնշանակի անհրաժեշտ հետազոտություն։ Ինչպես ցանկացած չարորակ ուռուցք, նշագեղձերի քաղցկեղը, որի լուսանկարը երբեմն թույլ կտա մասնագետին որոշել նույնիսկ նախնական փուլի աստիճանը, բաժանված է 4 տեսակի.
- Առաջին փուլ. Ուռուցքը գտնվում է լորձաթաղանթի վրա։ Որպես կանոն, հիվանդը չի զգում որևէ տհաճ սենսացիա, և այս փուլը չի հանգեցնում ավշային հանգույցների վնասվածքների: Ուռուցքը կարող է հայտնաբերվել միայն հետազոտության միջոցով:
- Ուռուցքի երկրորդ փուլը զբաղեցնում է գրեթե ողջ նշագեղձը։ Տեղակայման կողմում ավշային հանգույցները կարող են մեծանալ: Հիմնական ախտանշաններն են կոկորդի ցավն ու անհանգստությունը ուտելու ժամանակ։
- 3-րդ փուլ - ուռուցքը ազդում է ոչ միայն նշագեղձերի վրա, այլև արդեն տարածվում է դրանցից դուրս: Պալպացիայի օգնությամբ կարելի է նկատել ավշային հանգույցների մեծացումը։ Հիվանդը սկսում է գանգատվել կոկորդում ուժեղ ցավից կամ թքի մեջ արյան առկայությունից, ինչպես նաև բերանից տհաճ հոտ է գալիս։
- Փուլ 4 - ուռուցքը ծածկում է կոկորդի տարածքը, և ներգրավված են նաև այնպիսի մասեր, ինչպիսիք են քիթ-կոկորդը և Էվստաքյան խողովակները:
Հանգույցների քաղցկեղի պատճառները, որոնք կարելի է հայտնաբերել վաղ փուլում լուսանկարներից, դեռևս հայտնի չեն: Կան բազմաթիվ գործոններ, որոնք կարող են բացասական ազդեցություն ունենալ: Նրանցից ոմանք կարող են առաջացնել նշիկների քաղցկեղի կրկնություն: Դրանք ներառում են.
- Վատ սովորություններ, ինչպիսիք են ծխելը, ալկոհոլից կախվածությունը;
- Էյնշտեյն-Բառի հիվանդություն;
- Դեղորայք ընդունելը, որոնք օգնում են դեպրեսիան;
- իմունային անբավարարություններ;
- Քիմիաթերապիայի բուժում;
- Ուղիղ շփում բարձր քաղցկեղածին նյութերի հետ.
Լուսանկարները, որոնք ցույց են տալիս նշագեղձերի քաղցկեղը սկզբնական փուլում, կարելի է մանրամասն ուսումնասիրել ռենտգենից հետո: Որոշ ժամանակ հիվանդությունը ոչ մի կերպ չի դրսևորվում, բայց հետագայում քաղցկեղի ախտանիշները սկսում են անհանգստացնել հիվանդին, ամենից հաճախ դրսևորվելով հետևյալ կերպ.
- Չորություն և ցավ ի հայտ են գալիս կուլ տալու ժամանակ, անհանգստությունը կարող է տարածվել նաև ականջի հատվածում՝ նշագեղձերից,
- Թքի մեջ կարող է լինել փոքր քանակությամբ արյուն կամ թարախ,
- Կոկորդում ինչ-որ օտար բանի զգացում կա,
- Հետազոտության ընթացքում բժիշկը բորբոքված նշագեղձերի վրա կհայտնաբերի խոցեր,
- Վնասված գեղձի վրա նկատվում է ակնհայտ կարմրություն կամ այտուց,
- Կարող է ցավ առաջացնել ավշային հանգույցների տարածքում,
- դյուրագրգռություն, հոգնածություն,
- Ճաշակի ճանաչման հետ կապված խնդիրներ
- Ընդհանուր առողջության վատթարացում (գլխացավեր, քնի հետ կապված խնդիրներ):
Հնարավոր է նաև այնպիսի ախտանիշներ, ինչպիսիք են հազը: Այն ունի ռեֆլեքսային ծագում և ուղեկցվում է խորխի առատությամբ։ Ուժեղ և երկարատև հազի դեպքում նկատվում է նաև արյան փոքր քանակություն։ Հիվանդության հարձակումը, ինչպիսին է քաղցկեղը, կարող է բազմիցս առաջանալ՝ ազդելով կոկորդի վրա: Որոշ հիվանդներ զգում են ձայնալարի դիսֆունկցիա:
Խորհրդատվություն իսրայելցի մասնագետի հետ
Հիվանդության սկզբնական փուլը, որպես կանոն, այդքան լուրջ հետեւանքներ չի ունենում։ Դրսևորումը սկսվում է ավելի ուշ: Սկզբում խռպոտությունը հայտնվում է: Ուռուցքը հեշտ է ճանաչել, քանի որ այն մշտական է: Սա լուրջ խնդիրներ է առաջացնում, քանի որ հիվանդը կարող է ամբողջությամբ կորցնել ձայնը։

Ուռուցքի զարգացումը կարող է ունենալ մի շարք հետեւանքներ, ուստի կարեւոր է ժամանակին սկսել բուժումը
Հիվանդության բացասական հետեւանքներից է կոկորդի անհանգստությունը։ Ձևավորման արդյունքում ուռուցքը սկսում է աճել հարակից հյուսվածքների մեջ, այնուհետև ցավն ուժեղանում է, և լրացուցիչ ուղեկցվում է մի շարք մտահոգություններով, ինչպիսիք են միջին ականջի բորբոքումը և լսողության կորուստը:
Երբ նշագեղձերի քաղցկեղը զարգանում է, այն ազդում է նյարդերի վրա՝ ճնշում գործադրելով նրանց վրա՝ առաջացնելով որոշ ախտանիշներ.
- Եռյակ նյարդի բորբոքային պրոցես,
- Էքստրակուլյար մկանների կաթված
- կուրության առաջացումը՝ պայմանով, որ աչքի պաթոլոգիաներ չհայտնաբերվեն,
- Քիմքի պարեզ
- Կուլ տալու դժվարություն
- Խոսքի խանգարում կամ լսողության հնարավոր կորուստ,
- Հիվանդի քաշի հանկարծակի փոփոխություն
- Բոլոր տեսակի խանգարումներ, ինչպիսիք են փսխումը, թուլությունը,
- Պարոդոնտալ հիվանդություն.
Նման ախտորոշումը, ինչպիսին է նշագեղձերի քաղցկեղը, պետք է դրվի միայն անամնեզ հավաքելուց հետո: Անամնեզը հիվանդի կյանքի մանրամասն պատմություն է, որն արտացոլում է առկա ռիսկի բոլոր գործոնները:
Հետազոտման պահին նկատվում է մեկ կամ պակաս հաճախ երկու նշագեղձի խիստ կարմրություն, որոնց վրա առկա են խոցեր։ Վիզը կարող է դեֆորմացվել նաև ավշային հանգույցների պատճառով։ Երբ շոշափում են, ավշային հանգույցները տհաճ, անհանգստացնող սենսացիաներ են առաջացնում, նրանք իրենք ունեն սեղմված կառուցվածք: Ախտորոշման փուլում ախտորոշման հաստատման լավագույն տարբերակը կլինի արյան թեստը, քսուքների ընդունումը և բիոպսիայի նմուշի ախտահիստոլոգիական հետազոտությունը:
Լիմֆյան հանգույցների վիճակը ճշգրիտ ախտորոշելու համար օգտագործվում են այնպիսի մեթոդներ, ինչպիսիք են համակարգչային տոմոգրաֆիան և պոզիտրոնային էմիսիոն տոմոգրաֆիան: Այս մեթոդների կիրառումը կօգնի ճանաչել ուռուցքների և մետաստազների առկայությունը։ Այս ընթացակարգի առավելությունը քաղցկեղի վաղ ախտորոշումն է։
Կոկորդը բուժելու համար նշանակվում է վիրաբուժական բուժում կամ քիմիական թերապիա՝ տարբեր դեղամիջոցների հետ համատեղ։ Հաշվի առնելով այն հանգամանքը, որ բերանի խոռոչում մեծ թվով նյարդային վերջավորություններ կան, ուռուցքը հնարավոր է հեռացնել միայն վաղ փուլերում։ Հաճախ ճառագայթային թերապիայից հետո նշանակվում է վիրահատություն, քանի որ ուռուցքը փոքրանում է: Կարող է օգտագործվել նաև CRT թերապիա:

Հիվանդության բուժման ուղիներից մեկը վիրահատական հեռացումն է
Եկեք ավելի սերտ նայենք ճառագայթային թերապիայի օգտագործմանը: Այն թույլ է տալիս որոշել բերանի խոռոչում մետաստազների առկայությունը։ Օգտագործելով գամմա կամ բետա մասնիկներ՝ բժիշկները կկարողանան բացահայտել միայն տուժած տարածքները: Մասնագետների կողմից ճառագայթային թերապիա իրականացնելուց հետո մնացած ուռուցքը և ավշային հանգույցները, որոնք նույնպես վնասված են, վիրահատական ճանապարհով կհեռացվեն: Քանի որ հիվանդության հետևանքը ստոմատիտն է, բուժումը սկսելուց առաջ անհրաժեշտ է բուժել բոլոր ատամները, որոնք ախտահարված են կարիեսով կամ ատամնաբուժական այլ խնդիրներով։ Եթե վարակ կա, ուրեմն անպայման պետք է ազատվել դրանից։ Բորբոքումը թեթևացնելու համար մասնագետները կարող են նշանակել ներարկումներ կամ ներերակային:
Որպես կանոն, ճառագայթային թերապիան օգտագործվում է քիմիաթերապիայի հետ համատեղ: Երկրորդ տարբերակն ավելի արդյունավետ է, երբ խոսքը վերաբերում է խիստ տարբերակված ուռուցքներին։ Նման դեպքերում օգտագործվում են ցիտոստատիկներ, որոնք ակտիվորեն պայքարում են քաղցկեղի բջիջների դեմ։
Քիմիաթերապիան օգտագործում է հակաուռուցքային դեղամիջոցներ: Դրանք հիմնականի հետ մեկտեղ օգտագործվում են որպես օժանդակ բուժում՝ ուռուցքը զգալիորեն նվազեցնելու համար։ Ուռուցքաբանական հետևանքների դեպքում նպատակահարմար է ընդունել Erbitux:
Պայմանով, որ հիվանդը երկար ժամանակ ունեցել է քաղցկեղ և արդեն հայտնվել են մետաստազներ, խորհուրդ է տրվում համատեղել քիմիաթերապիան և ճառագայթային բուժումը։ Լինում են դեպքեր, երբ քաղցկեղն ախտահարում է ծնոտի ստորին հատվածը, և այլ տարբերակ չկա, քան հեռացնել այն և դրա տեղում պատվաստել:
Վիրահատությամբ բուժումը լավագույնս զուգորդվում է այլ պրոցեդուրաների հետ, ինչպիսին է վնասված տարածքի ճառագայթումը: Հիվանդը պատշաճ բուժում անցնելուց հետո անհրաժեշտ է պարբերաբար այցելել բժշկի, ով կհետևի, թե ինչպես է վերականգնումը ընթանում:
Ախտորոշումից հետո բժիշկը կարող է նշանակել ուռուցքի ձևավորման օգտագործումը: Բուժումն իրականացվում է հետևյալ դեպքերում.
- Գործող գործընթացը, պայմանով, որ հյուսվածքը ախտահարված է,
- Լիմֆյան հանգույցներում այտուցվածություն կա,
- Օրգանների վրա կան քաղցկեղային բջիջներ։
Եթե ախտահարումը շատ արագ է տարածվել և ախտահարվել են կենսական նշանակություն ունեցող հյուսվածքները, ապա դիմում են վիրաբուժական միջամտության։ Իրականացվում են հետևյալ գործառնական աշխատանքները.
- Եթե ուռուցքը փոքր է, կարող է օգտագործվել լազերային թերապիա
- Եթե բջիջները ծածկել են ախտահարված հյուսվածքի մեծ տարածքներ, ապա կարող է նշվել ախտահարված տարածքների հեռացումը:
- Փափուկ ճաշակի կամ լեզվի մի փոքր հատվածը կարող է հեռացվել: Բժիշկը կարող է դրանք վերականգնել պլաստիկ վիրահատության միջոցով։
Հիվանդը պետք է տեղյակ լինի, որ այս բուժումը կարող է ունենալ բացասական կողմնակի ազդեցություններ: Դրանցից մեկը կարող է լինել շնչառության դժվարությունը, որն առաջանում է ականջների մոտ փոքր այտուցների պատճառով։ Որոշ տեսակի միջամտություններ կարող են ազդել խոսքի ֆունկցիայի վրա:
Ֆոտոդինամիկ թերապիան օգտագործվում է որպես փորձարարական բուժման մեթոդ։ Բուժման այս տեսակը ներառում է դեղամիջոցների ընդունում, որոնք կարող են պայքարել վարակված բջիջների դեմ: Այս բժշկական պրոցեդուրան օգտագործում է հատուկ լույս, որը ոչնչացնում է ուռուցքային գոյացությունները։
Ծխելը թողնելը և առողջ ապրելակերպ պահպանելը հիվանդության կանխարգելման հիմնական միջոցներն են
Չկա հարյուր տոկոս երաշխիք, որ որևէ նախազգուշական միջոց ձեռնարկելով՝ դուք կպաշտպանեք ձեզ այնպիսի հիվանդությունից, ինչպիսին է նշագեղձերի քաղցկեղը։ Այնուամենայնիվ, պետք է հետևել հետևյալ առաջարկություններին.
- Ավելի լավ է ամբողջությամբ բացառել ծխախոտի արտադրանքը և ալկոհոլային խմիչքները դիետայից.
- Պահպանեք անձնական հիգիենայի կանոնները;
- Փորձեք կանխել ցանկացած փոխազդեցություն խտացված նյութերի հետ, որոնք կարող են վնասել շնչառական ուղիները.
- Փորձեք նվազագույնի հասցնել շփումը HPV-ով վարակված մարդկանց հետ;
- Հնարավորինս հաճախ այցելեք ատամնաբույժ:
Բնակչության մեջ կոկորդի բարորակ ուռուցքները շատ ավելի տարածված են, քան քաղցկեղը: Նման ուռուցքները չեն սահմանափակում ձայնալարերի շարժունակությունը։
Կոկորդի բարորակ նորագոյացություններից հաճախ հայտնաբերվում են հետևյալները.
- Պապիլոմաներ;
- Միոմա;
- Լեյոմիոմա.
Կոկորդի ավելի հազվադեպ բարորակ գոյացությունները ներառում են.
- միքսոմա;
- Հեմանգիոմա;
- Լիմֆանգիոմա.
Ֆիբրոմը պապիլոմայի հետ միասին կազմում է կոկորդի բոլոր բարորակ ուռուցքների ավելի քան 85%-ը: Հյուսվածքների կառուցվածքի առումով դրանց կառուցվածքը նման է. Միջբջջային հեղուկի մեծ պարունակությամբ ֆիբրոման կոչվում է պոլիպ։ Պապիլոման ունի նաև շարակցական հյուսվածքի հիմք, սակայն այն պարունակում է զարգացած անոթային ցանց և դրսից ծածկված է թաղանթային էպիթելով։ Հետազոտության ժամանակ այն հիշեցնում է պապիլա կամ «ծաղկակաղամբ»:
Պապիլոմաների ճշգրիտ պատճառը անհայտ է: Բժիշկները հաճախ կոկորդում նման ուռուցքների առաջացումը կապում են HPV-ի (մարդու պապիլոմավիրուս) հետ։
Այս տեսակի կոկորդի ուռուցքները շատ ավելի տարածված են մինչև հինգ տարեկան երեխաների մոտ: Լարինգային պապիլոմաներին բնորոշ ախտանշանները.
- Խռպոտություն;
- Խռպոտություն;
- Ֆոնացիայի խախտում;
- Աֆոնիա;
- Շնչառության դժվարություն;
- Շնչառության շնչառություն.
Ֆիբրոմաները, հեմանգիոմաները, լիմֆանգիոմաները և միքսոմաները բնութագրվում են պապիլոմաների նման ախտանիշներով: Թվարկված ուռուցքային տարբերակները տարբերվում են միայն ըստ լարինգոսկոպիայի արդյունքների և ըստ բիոպսիայի տվյալների։
Բուժման հիմնական մեթոդը վիրահատությունն է։ Հարկ է նշել, որ հաճախ միջամտությունից հետո ուռուցքը կարող է կրկնվել։ Մեծահասակների մոտ կրկնվող պապիլոման կոկորդի քաղցկեղի վտանգավոր նախանշան է: Հնարավորության դեպքում նրանք փորձում են խուսափել բաց վիրահատություններից, նրանք գերադասում են կատարել էնդոլարինգային մուտք: Եթե ասֆիքսիայի վտանգ կա, հատկապես փոքր երեխաների մոտ, օգտագործվում է տրախեոստոմիա:
Հեմմանգիոմաների և լիմֆանգիոմաների դեպքում կիրառվում է սկլերոզի թերապիա։
կոկորդի չարորակ նորագոյացություններ.
Կոկորդի չարորակ ուռուցքները ներառում են կոկորդի քաղցկեղը: Կոկորդի քաղցկեղի դեպքում գիտնականները հայտնաբերել են ռիսկի հետևյալ գործոնները.
- պապիլոմատոզ մեծահասակների մոտ;
- Կրկնվող ֆիբրոմա;
- Լեյկոպլակիա;
- Տուբերկուլյոզի ծագման ցիկատրիկ փոփոխություններ;
- Այրված սպիներ.
Քաղցկեղի կլինիկական պատկերը բազմազան է. Լարինգի քաղցկեղի հիմնական ախտանիշները.
- Չոր կոկորդ;
- ցավ, կոկորդում օտար մարմնի սենսացիա;
- Խռպոտություն, խռպոտություն, աֆոնիա։ Հնչյունափոխության խանգարումը հիմնականում պայմանավորված է ձախ կողմում գտնվող ձայնալարի ֆունկցիայի կորստով։ Ձախ ձայնալարը վիճակագրորեն շատ ավելի հաճախ է ախտահարվում, քան աջ կողմը.
- Շնչառության դժվարություն, մեծ ուռուցքի չափերով;
- Ադամի խնձորի տարածքում ուռուցքի ձևավորման որոշում. Քանի որ ուռուցքը մեծանում է կանանց մոտ, այն կարող է ստեղծել «կեղծ Ադամի խնձորի» տեսք.
- Հիվանդների բողոքները Ադամի խնձորի շարժունակության փոփոխության վերաբերյալ: Մեծ չափերի հասնելով՝ ուռուցքը ներթափանցում է հարևան հյուսվածքներ (Ադամի խնձոր, վահանաձև գեղձ);
- Ցավային համախտանիշ;
- Հնարավոր են բողոքներ սրտից. Այն դեպքերում, երբ ուռուցքը գրգռում է թափառող նյարդի մոտակա բունը, հիվանդները կարող են զգալ սրտի բաբախյուն, սրտի աշխատանքի ընդհատումներ և առիթմիա;
- Ստամոքսի գանգատներն ավելի հազվադեպ են լինում: Երբ թափառող նյարդը գրգռվում է, ստամոքսի արտազատական և շարժիչ գործառույթները խախտվում են։
Առաջնային ախտորոշումը ներառում է պատմություն և հետազոտություն: Այնուհետև նրանք անցնում են օրոֆարինգոսկոպիայի: Օգտագործվում են ուղղակի և անուղղակի լարինգոսկոպիայի մեթոդներ:
- Ֆիբրոսկոպիկ հետազոտություն նպատակային բիոպսիայով;
- կոկորդի օրգանների ուլտրաձայնային հետազոտություն;
- Ռենտգեն հետազոտություն;
- CT սկանավորում;
- Մագնիսական ռեզոնանսային պատկերացում.
Լարինգի քաղցկեղի բուժման երկու հիմնական մեթոդ կա՝ վիրահատություն և ճառագայթում։ Քիմիաթերապիան կարող է լրացնել երկու առաջարկված մեթոդները: Լարինգի քաղցկեղը բնութագրվում է ռեցիդիվներով, որոնց դեպքում հիվանդները կրկնակի բուժում են անցնում: Հիվանդության հետագա փուլերում, երբ արմատական բուժումը հնարավոր չէ, կիրառելի է պալիատիվ խնամք։
Մետաստազների բուժման համար վիրահատությունը կատարվում է դեղորայքային և ճառագայթային թերապիայի աջակցությամբ: Մետաստատիկ օջախներով ավշային հանգույցների հեռացման վիրահատությունը (դիսեկցիա) կատարվում է հիվանդի մանրամասն զննումից հետո։ Ուռուցքաբանության մեջ ինտեգրված մոտեցումը լավ կանխատեսման բանալին է:
Կեղևի բարորակ ուռուցքները մինչև տասն անգամ ավելի հաճախ են հանդիպում, քան չարորակ նորագոյացությունները։
Կեղևի բարորակ ուռուցքները ներառում են.
- Պապիլոմաներ;
- Ադենոմաներ;
- Հեմանգիոմա;
- Միոմա;
- Լիպոմաներ;
- Նեյրոմաներ;
- Այլ.
Կլինիկական դրսեւորումները բարորակ pharyngeal ուռուցքների:
- կոկորդում օտար մարմնի սենսացիա;
- կոկորդի ցավ;
- Շնչառական բողոքներ. Ռնգային շնչառության դժվարություն կամ անհնարինություն;
- Ձայնի փոփոխություն, քթի փոփոխություն:
Ախտորոշումը հիմնված է հավաքագրված բողոքների, բժշկական պատմության և ընդհանուր հետազոտության տվյալների վրա: Նախնական ախտորոշումը հաստատվում է հետազոտության լրացուցիչ մեթոդների կիրառմամբ։ Կատարվում է ռինո- և ֆարինգոսկոպիա: Վերցվում է բիոպսիա՝ հաստատելու, որ ուռուցքը բարորակ է: Նպատակային բիոպսիան ուռուցքի ախտորոշման ոսկե ստանդարտն է: Համակարգչային տոմոգրաֆիան և մագնիսական ռեզոնանսային տոմոգրաֆիան նպատակահարմար է մեծ չափերի ուռուցքների դեպքում: Ուլտրաձայնային հետազոտությունը նույնպես ռացիոնալ է զարգացած բարորակ նորագոյացությունների դեպքում:
Ֆարինքսի բարորակ ուռուցքի բուժում.
Ընտրության մեթոդը ընտրովի վիրահատությունն է։ Վիրահատությունները կատարվում են ներֆարինգային հասանելիության միջոցով, հիվանդին ամենից հաճախ անհրաժեշտ չէ տեղային անզգայացում; Կրիոթերապիան հաճախ օգտագործվում է պապիլոմաների համար: Հեմանգիոմաների դեպքում ցուցված են սկլերոթերապևտիկ մեթոդներ և դիաթերմային կոագուլյացիա:
Բացառիկ դեպքերում, երբ ուռուցքի չափը թույլ չի տալիս ներֆարինգիալ մուտք, վիրաբույժները դիմում են կողային ֆարինգոտոմիայի: Այս տեսակի միջամտությունը պահանջում է ընդհանուր անզգայացում:
Ֆարինքսը բնութագրվում է բազմաթիվ տեսակի նորագոյացություններով, սակայն ամենատարածվածը տափակ բջջային քաղցկեղն է: Տափակ բջջային քաղցկեղը կազմում է կոկորդի բոլոր չարորակ ուռուցքների մինչև 70%-ը: Ոչ էպիթելային չարորակ նորագոյացությունները ներառում են լիմֆոսարկոման և լիմֆոման, որոնք կազմում են կոկորդի չարորակ ուռուցքի պաթոլոգիայի մինչև 20%-ը:
Կլինիկական ախտանշանները մեծապես որոշվում են ուռուցքի աճի բնույթով և կոկորդի տեղակայմամբ:
Ֆարինգի քաղցկեղի հիմնական ախտանիշները.
- Քթից և ականջից.
- Շնչառության դժվարություն;
- Քթի տեսքը;
- ականջի ցավ;
- Գլխացավ;
- Ականջի մեջ սեղմելու ախտանիշ;
- Եթե ուռուցքն աճում է քիթ-կոկորդից այն կողմ, կարող են առաջանալ հետևյալը.
- Էկզոֆթալմոս;
- Հորների համախտանիշ (պտոզ, միոզ, էնոֆթալմոս);
- Դեմքի նյարդի վնաս, որն արտահայտվում է դեմքի ասիմետրիկությամբ;
- Լեզվի շեղում դեպի կողմը;
- Օկուլոմոտորային նյարդի վնասման ախտանիշները. Ստրաբիզմ, տեղավորման խանգարում;
- կուլ տալու խանգարումներ;
- Այլ.
Իրականացվում են առաջնային ախտորոշիչ միջոցառումներ։ Բողոքների պարզաբանում, բժշկական պատմության հավաքագրում և հետազոտություն: Նախնական ախտորոշում հաստատելուց հետո անցնում են լրացուցիչ հետազոտության։
Իրականացնել:
- Օտո-, ռինո-, ֆարինգոսկոպիա;
- Հյուսվածքաբանական հետազոտության բիոպսիա;
- Ուլտրաձայնային հետազոտություն;
- Մարմնի համակարգչային և մագնիսական ռեզոնանսային սկանավորում:
Ֆարնսի ցածրորակ ուռուցքների թերապիա.
Եթե ուռուցքը գտնվում է քիթ-կոկորդում, ապա բուժումը հնարավոր է միայն պահպանողական մեթոդներով։ Օգտագործվում են քիմիաթերապիայի դեղեր և ճառագայթային թերապիա: Oropharyngeal ուռուցքների դեպքում վիրաբուժական թերապիան կարող է օգտագործվել հիվանդության վաղ փուլերում: Այնուամենայնիվ, վաղ ախտորոշումը հաճախ դժվար է, և ընտրության մեթոդները մնում են նույն ճառագայթումը և քիմիաթերապիան:
Լիմֆյան հանգույցներում մետաստազները բուժելու համար օգտագործվում է վիրաբուժական մեթոդ. Վիրահատությունն իրականացվում է ճառագայթային և դեղորայքային թերապիայի միջոցով:
Չարորակ նորագոյացությունների բուժման ինտեգրված մոտեցումը ավելի լավ արդյունքներ է տալիս՝ համեմատած մեթոդներից մեկի առանձին օգտագործման հետ:
Ընդհանուր առմամբ, կոկորդի բարորակ ուռուցքների կանխատեսումը միշտ բարենպաստ է պատշաճ թերապիայի դեպքում: Եթե բարորակ ուռուցքը հաճախ կրկնվում է, բժիշկը պետք է մտածի նախաքաղցկեղային վիճակի մասին և խորությամբ ուսումնասիրի նման հիվանդին։
Կոկորդի և կոկորդի չարորակ նորագոյացությունների դեպքում կանխատեսումն ավելի քիչ բարենպաստ է: Այսօր բժշկությունը կանգ չի առնում և բուժման տարբերակներ են գտնում նույնիսկ ծանր հիվանդների համար։ Վաղ հայտնաբերման և ճիշտ ընտրված համալիր թերապիայի դեպքում նման հիվանդների համար կանխատեսումը զգալիորեն բարելավվում է:
- էպիդերմալ (պապիլոմաներ);
- cartilaginous (chondromas);
- ճարպային հյուսվածքից (լիպոմա);
- նյարդային հյուսվածքից (նեյրինոմա);
- վարակիչ հիվանդություններ, հատկապես հղիության առաջին 16 շաբաթվա ընթացքում՝ գրիպ, կարմրուկ, կարմրախտ, սիֆիլիս, ՄԻԱՎ, վիրուսային հեպատիտ, միկոպլազմոզ և այլն;
- ծխելը և ալկոհոլը խմելը;
- ճառագայթման ազդեցությունը.
- կոկորդի և կոկորդի քրոնիկ բորբոքային հիվանդություններ - ֆարինգիտ, լարինգիտ, տոնզիլիտ;
- դանդաղ աճ;
- հստակ սահմաններ;
- հարթ, հարթ մակերես;
- ստրոբոսկոպիա;
- հնչյունագրություն;
- էլեկտրագլոտոգրաֆիա;
Կեղևի և կոկորդի բարորակ ուռուցքներ. ախտանիշներ և բուժում
Կեղևի և կոկորդի բարորակ ուռուցքները, բարեբախտաբար, ավելի քան 10 անգամ ավելի հաճախ են առաջանում, քան չարորակները։ Նրանք հիմնականում ազդում են 20-45 տարեկան տղամարդկանց վրա: Չնայած այս խմբի ուռուցքային գոյացությունների անվանմանը` բարորակ, դրանցից մի քանիսը նախաքաղցկեղային վիճակներ են, այսինքն` որոշակի գործոնների ազդեցության տակ նրանք կարող են փոխել իրենց կառուցվածքը` վերածվելով քաղցկեղի: Հետևաբար, այս խմբի հիվանդությունների ժամանակին ախտորոշումը և համարժեք բուժումը չափազանց կարևոր են, և որքան շուտ ձեռնարկվեն այդ միջոցները, այնքան մեծ կլինի հիվանդի լիարժեք վերականգնման հնարավորությունները:
Լարինգային պապիլոմատոզը լայնածավալ վնասի դեպքում կարող է հանգեցնել շնչահեղձության նոպաների:
Ըստ առաջացման ժամանակի՝ ուռուցքները բաժանվում են բնածին (առաջացած նախածննդյան շրջանում) և ձեռքբերովի (զարգանում են մարդու կյանքի ընթացքում):
Կախված ուռուցքի աղբյուրի հյուսվածքից, դրանք կարող են լինել.
- էպիդերմալ (պապիլոմաներ);
- միացնող հյուսվածք (պոլիպներ, ֆիբրոմա);
- անոթային (հեմանգիոմա, լիմֆանգիոմա);
- cartilaginous (chondromas);
- ճարպային հյուսվածքից (լիպոմա);
- նյարդային հյուսվածքից (նեյրինոմա);
- խառը (շարակցական և անոթային հյուսվածքներից՝ ֆիբրոանգիոմա, նյարդային և շարակցական հյուսվածքներից՝ նեյրոֆիբրոմա)։
Ցավոք սրտի, այս խմբի հիվանդությունների ճշգրիտ պատճառները անհայտ են:
Ենթադրվում է, որ բնածին ուռուցքները զարգանում են հղի կնոջ վրա որոշակի տերատոգեն գործոնների ազդեցության տակ, որոնցից ամենակարևորներն են.
- վարակիչ հիվանդություններ, հատկապես հղիության առաջին 16 շաբաթվա ընթացքում `գրիպ: կարմրուկ, կարմրախտ, սիֆիլիս, ՄԻԱՎ, վիրուսային հեպատիտ, միկոպլազմոզ և այլն;
- դեղեր ընդունելը, որոնք թունավոր ազդեցություն ունեն աճող սաղմի վրա.
- ծխելը և ալկոհոլը խմելը;
- ճառագայթման ազդեցությունը.
Կեղևի և կոկորդի ձեռքբերովի բարորակ ուռուցքների էթոլոգիական գործոնների շարքում առաջատար դերը խաղում է որոշակի ուռուցքի գենետիկ նախատրամադրվածությունը: Այնուամենայնիվ, այս նախատրամադրվածությունը պարտադիր չէ, որ հանգեցնի հիվանդության. այն կառաջանա միայն կոկորդի և կոկորդի լորձաթաղանթի կանոնավոր վնասման դեպքում՝ պայմանավորված որոշակի գործոններով, որոնցից հիմնականներն են.
- ծխելը (ներառյալ պասիվ ծխելը - մոտակա ծխողից ծխախոտի ծուխը ներշնչելը) և ալկոհոլային խմիչքներ խմելը.
- կոկորդի և կոկորդի քրոնիկ բորբոքային հիվանդություններ - ֆարինգիտ. լարինգիտ. տոնզիլիտ;
- սուր և քրոնիկ վիրուսային վարակներ - հերպես, ադենովիրուս, մարդու պապիլոմավիրուս, կարմրուկ, գրիպ և այլն;
- վոկալ ապարատի չափազանց ծանրաբեռնվածություն (օրինակ, ուսուցիչներ, դասախոսներ, երգիչներ);
- վատ էկոլոգիա - օդում և փոշու մեջ պարունակվող գրգռիչ նյութերի ինհալացիա (ածուխի մասնիկներ, ասբեստ);
- աշխատել ծխի և աղտոտված սենյակում.
Բացի այս գործոններից, կարևոր է նաև օրգանիզմի իմունային վիճակի նվազումը և էնդոկրին համակարգի պաթոլոգիան։
Բարորակ ուռուցքներն ունեն մի շարք առանձնահատկություններ, որոնք թույլ են տալիս նրանց տարբերել չարորակ ընթացք ունեցող ուռուցքներից.
- դանդաղ աճ;
- հստակ սահմաններ;
- հարթ, հարթ մակերես;
- ուռուցքը ծածկող լորձաթաղանթը խոցերի հակում չունի.
- ուռուցքի կառուցվածքը նման է այն հյուսվածքի կառուցվածքին, որից այն առաջացել է.
- չունի մետաստազներ տալու ունակություն;
- ավշային հանգույցները ներգրավված չեն պաթոլոգիական գործընթացում.
- որոշակի պայմաններում հնարավոր է ուռուցքի չարորակ զարգացում:
Հիվանդության վաղ փուլերում կոկորդի և կոկորդի բարորակ ուռուցքները ոչ մի կերպ չեն դրսևորվում. հիվանդն իրեն սովորական է զգում՝ չնկատելով իր վիճակում որևէ փոփոխություն և չի կասկածում, թե որքան ծանր է հիվանդ:
Երբ կոկորդի ուռուցքը մեծանում է, հիվանդը նկատում է անհարմարության զգացում, կոկորդի ցավ, պարբերական հազ և քթով շնչելու որոշակի դժվարություն։ Երբ ուռուցքն աճում է կոկորդից դեպի ռնգային խոռոչ կամ պարանազային սինուսներ, հիվանդի մոտ առաջանում է քթից արյունահոսություն, հոտառությունը վատանում է, ախտահարված կողմի քթով շնչելը դադարում է, և առաջանում է քթի տոն: Երբ ուռուցքը էկզոֆիտ կերպով աճում է (օրգանի խոռոչի մեջ, և այս դեպքում ՝ կոկորդը), այն մասամբ արգելափակում է կոկորդի լույսը ՝ կանխելով օդի ներթափանցումը շնչառական ուղիներ. հիվանդը նշում է շնչառության դժվարություն (նրա համար դժվար է. ներշնչել և արտաշնչել):
Կոկորդի բարորակ ուռուցքների դեպքում հիվանդների հիմնական բողոքը ձայնի տեմբրի փոփոխությունն է. նշվում է նրա խռպոտությունը կամ խռպոտությունը, այն դառնում է ավելի կոպիտ: Որոշ դեպքերում, եթե ուռուցքը գտնվում է ձայնալարերի մոտ կամ դրանց վրա, ձայնը կարող է ամբողջությամբ անհետանալ: Երկար ցողուն ունեցող ուռուցքների ախտանիշներն են մշտական հազը և ձայնի ուժգնության և տեմպի պարբերական փոփոխությունները: Խոշոր ուռուցքները, որոնք զգալիորեն արգելափակում են կոկորդի լույսը, առաջացնում են շնչառության դժվարություն, բացի այդ, նման հիվանդները հաճախ կորցնում են իրենց ձայնը.
 ԼՕՌ բժիշկը հայտնաբերում է ուռուցք՝ կատարելով լարինգոսկոպիա (կոկորդի հետազոտություն):
ԼՕՌ բժիշկը հայտնաբերում է ուռուցք՝ կատարելով լարինգոսկոպիա (կոկորդի հետազոտություն):
Ախտորոշումը կատարվում է օտորինոլարինգոլոգի կողմից (ԼՕՌ բժիշկ): Որոշ դեպքերում բարորակ ուռուցքը հայտնաբերվում է պատահաբար՝ ԼՕՌ օրգանների սուր կամ քրոնիկ բորբոքային հիվանդության հետազոտման ժամանակ։
Ուռուցքի ախտորոշմանը մասնագետը կարող է կասկածել՝ հիմնվելով գանգատների, հիվանդության անամնեզի վրա (որքան ժամանակ առաջ են սկսվել գանգատները և ինչպես է զարգացել հիվանդությունը դրանից հետո) և կյանքի (առանձնահատուկ ուշադրություն է դարձվում ուռուցքի պատճառող գործոններին): ) հիվանդի. Դրանից հետո բժիշկը կկատարի կոկորդի անմիջական հետազոտություն՝ լարինգոսկոպիա, կամ կուսումնասիրի այն՝ օգտագործելով ճկուն խողովակ՝ վերջում տեսախցիկով՝ մանրաթելային էնդոսկոպ։ Էնդոսկոպիայի ընթացքում կարող են նաև վերցվել կոկորդում հայտնաբերված պաթոլոգիական գոյացության բջիջները (բիոպսիա), որոնք այնուհետև հետազոտվում են մանրադիտակի տակ՝ պարզելու, թե արդյոք դրանք պատկանում են որոշակի տեսակի հյուսվածքին:
- ստրոբոսկոպիա;
- հնչյունագրություն;
- էլեկտրագլոտոգրաֆիա;
- առավելագույն հնչյունավորման ժամանակի որոշում.
Ախտորոշումը պարզաբանելու և կոկորդի և կոկորդի մոտ գտնվող օրգանների մասնակցությունը պաթոլոգիական գործընթացում պարզելու համար կարող է իրականացվել ուլտրաձայնային (ուլտրաձայնային), ինչպես նաև գեղձի ռենտգեն, համակարգչային տոմոգրաֆիա կամ մագնիսական ռեզոնանսային պատկերացում (CT կամ): MRI):
Քանի որ այս տեսակի ուռուցքները, որոնք առաջացնում են շնչառական խնդիրներ և ձայնի խանգարումներ, զգալիորեն վատթարացնում են հիվանդի կյանքի որակը, դրանք պետք է բուժվեն որքան հնարավոր է շուտ՝ ախտորոշումից հետո: Կեղևի և կոկորդի բարորակ ուռուցքների բուժումը 100% դեպքերում վիրահատական է։ Վիրաբուժական մեթոդները տարբերվում են՝ կախված ուռուցքի տեսակից.
- էնդոսկոպիկ վիրահատություններ - ուռուցքի հեռացում հատուկ կոկորդի աքցանով կամ հանգույցով (մեկուսացված պապիլոմաների, փոքր միայնակ պոլիպների և ֆիբրոմաների համար);
- ուռուցքի հեռացում մեմբրանի հետ միասին՝ դրա բովանդակության նախնական ներծծմամբ կամ առանց դրա (կոկորդի և կոկորդի կիստաներ);
- ուռուցքի կրկնությունը կանխելու համար դրա հիմքը մշակվում է հեղուկ ազոտով.
- լորձաթաղանթի պաթոլոգիկորեն փոփոխված տարածքների հեռացում (կոկորդի պապիլոմատոզով);
- ուռուցքի հեռացում, որին հաջորդում է դիաթերմոկոագուլյացիա, լազերային ճառագայթում կամ բուժում հեղուկ ազոտով (օրգանի լույսի մեջ աճող փոքր հեմանգիոմաներ);
- ուռուցքը սնուցող անոթների խցանում, ուռուցքի սկլերոզ (մեծ հեմանգիոմաներ, որոնք բնութագրվում են կոկորդի կամ կոկորդի պատի հաստության աճով):
Այս խմբի հիվանդությունների հատուկ կանխարգելում չի մշակվել: Նախածննդյան շրջանում այս պաթոլոգիայի առաջացման վտանգը նվազեցնելու համար ապագա մայրը պետք է խուսափի պտղի վրա տերատոգեն ազդեցություն ունեցող գործոնների ազդեցությունից. չծխել, խուսափել ալկոհոլային խմիչքներից, կանխել վարակիչ հիվանդությունները, իսկ հիվանդության դեպքում՝ դեղեր ընդունել։ որոնք անվտանգ են պտղի համար և հնարավորության դեպքում մնալ էկոլոգիապես բարենպաստ պայմաններում:
Ֆարնսի և կոկորդի ուռուցքների ձեռքբերովի տեսակների զարգացումը կանխելու համար անհրաժեշտ է նաև նվազագույնի հասցնել այս օրգանների լորձաթաղանթի վրա դրանց զարգացման հավանականությունը մեծացնող գործոնների ազդեցությունը.
- արագ բուժել ԼՕՌ օրգանների սուր բորբոքային հիվանդությունները՝ կանխելով դրանց քրոնիկությունը.
- վերացնել վատ սովորությունները `ծխելը և ալկոհոլը խմելը;
- խուսափել վոկալ ապարատի կանոնավոր ավելացված բեռներից.
- աշխատեք չգտնվել էկոլոգիապես անբարենպաստ միջավայրում՝ ծխով և փոշոտ սենյակներում, իսկ աշխատավայրում նման պայմանների դեպքում օգտագործեք անհատական պաշտպանության միջոցներ.
- վերահսկել իմունային և էնդոկրին համակարգերի առողջությունը.
Շատ դեպքերում, հիվանդները, որոնց ուռուցքը ախտորոշվել է ժամանակին և ստացել է համապատասխան թերապիա, լիովին ապաքինվում են, այսինքն՝ կանխատեսումը լիովին բարենպաստ է վերականգնման համար:
Ուռուցքների որոշ տեսակներ (օրինակ՝ կոկորդային պապիլոմատոզ) ունեն կրկնվելու բարձր ունակություն. դրանց ընթացքը պակաս բարենպաստ է, քանի որ ամբողջական վերականգնումը տեղի չի ունենում, և ժամանակ առ ժամանակ պահանջվում են կրկնակի վիրաբուժական միջամտություններ՝ ուռուցքը հեռացնելու համար:
Եթե ուռուցքը ուշ է ախտորոշվում, ապա այն կարող է ունենալ չարորակության նշաններ (բարորակ պրոցեսից անցում չարորակի): Այս դեպքում, բացի վիրահատությունից, հիվանդին կնշանակվի ճառագայթային կամ քիմիոթերապիա՝ ըստ արձանագրությունների, և, ցավոք, ամբողջական բուժման երաշխիքներ չկան. ապաքինման հնարավորությունները կախված են ուռուցքի տեսակից, անտեսման աստիճանից։ գործընթացի, հիվանդի ընդհանուր առողջության և նրա անհատական արձագանքը ստացված բուժմանը:
Այս հոդվածում դուք իմացաք կոկորդի և կոկորդի բարորակ ուռուցքների ընդհանուր բնութագրերը: Խնդրում ենք կարդալ այս խմբի նորագոյացությունների առանձին տեսակների առանձնահատկությունների մասին մեր հաջորդ հոդվածում:

Կոկորդի նորագոյացությունը (չարորակ կամ բարորակ ծագում) ուռուցքանման պաթոլոգիաների ամբողջություն է, որը ազդում է կոկորդի, շնչափողի, ինչպես նաև շրջակա ոսկորների, փափուկ հյուսվածքների և մաշկի վրա: Վիճակագրական հետազոտությունների համաձայն՝ կոկորդի քաղցկեղը չարորակ էթիոլոգիայի ամենատարածված հիվանդություններից է։ Վերջին տասը տարիների ընթացքում այս պաթոլոգիան անկում է ապրել, այսինքն՝ հիվանդությունների մակարդակը նվազել է ուռուցքների դեմ պայքարին ուղղված կանխարգելիչ միջոցառումների շնորհիվ։
Կոկորդի քաղցկեղի դեպքերի նվազեցման դրական արդյունք է ձեռք բերվել սոցիալական գործոնի մեթոդով, այն է՝ թողնելով ծխելը, ալկոհոլը, նարգիլե ծխելը և առողջ սնունդ ուտելը, ինչպես նաև առօրյա կյանքում օգտագործել բացառապես բնական սնունդ և էկոլոգիապես մաքուր շինանյութեր։ Այս պաթոլոգիան ավելի հաճախ ազդում է տղամարդկանց, կանանց և երեխաների մոտ՝ ավելի քիչ։ Սա բացատրվում է մի պարզ գործոնով՝ տղամարդիկ չարաշահում են ծխախոտն ու ալկոհոլը։
Ուռուցքաբանական գոյացությունները թերի ուսումնասիրված ծագում ունեն, և ի լրումն դրան, ուռուցքները հաճախ հայտնաբերվում են զարգացման երրորդ կամ չորրորդ փուլում (տես Լարինգի քաղցկեղ 4-րդ փուլ՝ ախտորոշում, թե՞ մահապատիժ), երբ մետաստազները տարածվում են ամբողջ մարմնով։ Ավելի քիչ հաճախ, կոկորդի քաղցկեղը հայտնաբերվում է առաջին և երկրորդ փուլերում, դա տեղի է ունենում պատահական բժշկական զննումների կամ ատամնաբույժ այցելելու ժամանակ:
Յուրաքանչյուր մարդու համար կարևոր տեղեկությունը հետևյալն է՝ ուռուցքների առաջացման համար մեղավոր են այնպիսի ռիսկային գործոններ, ինչպիսիք են նիկոտինը և ալկոհոլի չարաշահումը, կոկորդում վիրուսային պապիլոմաների առկայությունը։ կոկորդի ցավ, հաճախակի վիրուսային հիվանդություններ և էկոլոգիա՝ ճառագայթման և քաղցկեղածին նյութերի ավելացված ֆոնով։
Հիվանդությունը կարող է զարգանալ և դրսևորվել տարբեր ձևերով, ամեն ինչ կախված է ուռուցքի գտնվելու վայրից: Նվազ ախտանիշները և նախնական փուլում կլինիկական պատկերի բացակայությունը հանգեցնում են օնկոլոգիական գործընթացի անտեսմանը մինչև մետաստազներ:
Բայց կան որոշ նրբերանգներ, որոնք պետք է լրջորեն մոտենալ, մասնավորապես՝ հայտնաբերված կետ կամ բախում ֆարինքսում, ստորին ծնոտի կամ պարանոցի ավշային հանգույցների մի փոքր ավելացում, ինչպես նաև քաշի կորուստ, եթե վիճակը բավարար է: Երբ կոկորդում այտուց կա, առաջին նշանը անհարմարությունն է կամ օտար մարմնի սենսացիա, հատկապես զգացվում է կուլ տալու ժամանակ։ Այս պատկերը նկատվում է նորագոյացության երկրորդ փուլի սկզբում։
Կարևոր! Եթե հիվանդները տառապում են կոկորդի քրոնիկական բորբոքային-վարակիչ կամ վիրուսային հիվանդություններից (տոնզիլիտ, լարինգիտ, լարինգոտրախեիտ, վիրուսային պապիլոմաներ կամ կոկորդի լորձաթաղանթի լեյկոպլակիա), խորհուրդ է տրվում մշտապես վերահսկել ԼՕՌ բժիշկը: Եվ եթե հայտնաբերվում է կասկածելի գոյացություն, անմիջապես դիմեք ուռուցքաբանին, այս կերպ դուք կարող եք հայտնաբերել պաթոլոգիան վաղ փուլում կամ «in vitro» փուլում, այսինքն՝ դրա զարգացման բջջային մակարդակում։
Կոկորդի չարորակ ուռուցքի առաջացման շարժիչ մեխանիզմը գենետիկ նախատրամադրվածությունն է, քրոնիկ վարակիչ և բորբոքային հիվանդությունները և ագրեսիվ արտաքին գործոնների ազդեցությունը։
Քաղցկեղ առաջացնող գործոնների ցանկը.
- Գենետիկ գործոն, որը փոխանցում է քաղցկեղը շղթայի երկայնքով՝ ծնողներից երեխաներին: Վիճակագրորեն ապացուցված է, որ քաղցկեղը կարող է ազդել անընդմեջ մի քանի սերունդների վրա։
- Սեռը մեծ դեր է խաղում քաղցկեղի առաջացման հարցում (տղամարդիկ ավելի հաճախ են հիվանդանում):
- Նիկոտինը, ալկոհոլային խմիչքները և թմրամիջոցները ռիսկի գործոններ են:
- Վերին շնչուղիների, կոկորդի և շնչափողի քրոնիկ վիրուսային և վարակիչ-բորբոքային պաթոլոգիաները.
- Թունավորում թունաքիմիկատներից և ներկանյութերից.
- Նվազեցված անձեռնմխելիություն.
- Անեմիա.
- Անբարենպաստ էկոլոգիական մթնոլորտ.
- Վատ սնուցում (աղի, պղպեղի, քացախի, տապակած և յուղոտ մթերքների չափից ավելի օգտագործում):
- Ձայնալարի լարվածության հետ կապված զբաղմունք:
- Ջերմաստիճանի կտրուկ փոփոխություն. սա վերաբերում է սառնարանային արդյունաբերության մեջ աշխատող մարդկանց (սառեցնող սնունդ):

Լուսանկարում` կոկորդի ուռուցք վիրուսային պապիլոմաների ֆոնի վրա
Ախտանիշների ցանկը և դրանց համապատասխանությունը զարգացման փուլերին.
Կոկորդի ուռուցքի թվարկված նշանները վերաբերում են ոչ միայն չարորակ նորագոյացություններին, այլև բարորակներին, քանի որ ուռուցքի աճի հետ առաջանում է շնչառության պակաս, ցավ, տհաճություն կուլ տալու ժամանակ, խռպոտություն, պարանոցի աննորմալ չափս և մեծացած ավշային հանգույցներ։ Բարորակ ուռուցքները քաղցկեղի համեմատ չեն մետաստազավորում:
Եթե կոկորդի ներսում կա ուռուցք կամ բջջային մակարդակում միայն դրա ռուդիմենտները, ապա նախ պետք է ճիշտ ախտորոշել պաթոլոգիան:
Այդ նպատակով կատարվում է հետևյալը.
- Առաջնային հետազոտություն՝ գանգատների հավաքում, տեսողական հետազոտություն և ախտահարված տարածքի պալպացիա։
- Երկրորդ քայլը լաբորատոր և գործիքային հետազոտությունն է:
Ուռուցքաբանական պաթոլոգիայի տեսակը որոշելու համար, այսինքն՝ կոկորդի այս ուռուցքները բարորակ են, թե չարորակ, կատարվում են հետևյալ ախտորոշիչ ընթացակարգերը.
- Լարինգոսկոպիա. Այս մեթոդը թույլ է տալիս որոշել ուռուցքի ճշգրիտ տեղը կոկորդում:
- Էնդոսկոպիա. Հատուկ հետազոտական համակարգ՝ հագեցած միկրոտեսախցիկով և ներարկիչով, որի միջոցով կարելի է հյուսվածք վերցնել բիոպսիայի համար, ներմուծվում է ստամոքս-աղիքային տրակտ և շնչուղիներ։ Տեսողական և բիոպսիայի ընթացակարգը թույլ է տալիս գնահատել օրգանների վիճակը և վնասի չափը: Այս պրոցեդուրաները հաստատում են կոկորդի քաղցկեղի ախտորոշումը և բացառում են այլ համակարգերում մետաստազների կամ ուռուցքների առկայությունը:
- կոկորդի ուլտրաձայնային հետազոտություն. ճշգրիտ չափում է կոկորդի և մոտակա հյուսվածքների վնասվածքի խորությունը: Համակարգչի մոնիտորի վրա ստացված նկարը որոշում է օնկոպաթոլոգիայի ճշգրիտ վայրը և դրա կառուցվածքը:
- Ռենտգեն երեք կանխատեսումներով, օգտագործելով կոնտրաստային նյութ. այս մեթոդը թույլ է տալիս որոշել քաղցկեղի ֆոկուսի սահմանները և տեղայնացումը:
- MRI և համակարգչային տոմոգրաֆիա. Հետազոտության առավել ճշգրիտ մեթոդները, դրանք թույլ են տալիս միկրոն ճշգրտությամբ որոշել ուռուցքի տեղը, վնասվածքի խորությունը և մետաստազների առկայությունը:
- Լաբորատոր արյան ստուգում. քաղցկեղի ծագման մարկերների որոշում.
- Հյուսվածքային հատվածների հյուսվածաբանական հետազոտություն (բիոպսիա): Հետազոտության համար նյութը հյուսվածք է, որը վերցված է էնդոսկոպիայի ընթացքում կամ տուժած տարածքի պարզ պունկցիայի միջոցով: Հյուսվածքաբանական և բջջաբանական հետազոտության ենթարկված կենսաբանական նյութի հիման վրա կատարվում է վերջնական ախտորոշում։
Կոկորդի բարորակ ուռուցք, գուցե էպիթելային տիպի, դրանք վիրուսային պապիլոմաներ են, ինչպես նաև կոկորդի հազվագյուտ ուռուցքներ՝ ադենոմաների տեսքով։ Կան կոկորդի գոյացումներ, որոնք կապված չեն էպիթելի հետ, ինչպիսիք են ֆիբրոմա, լիմֆանգիոմա, անգիոմա, լիպոմա, միքսոմա, խոնդրոմա, նեյրոմա, ռաբդոմիոմա և միոմա:
Առաջին երկու տեսակները զբաղեցնում են բարորակ գոյացությունների ընդհանուր զանգվածի մեկ տոկոսը, մնացածը 2-ից 5%: Յուրաքանչյուր տեսակի բնութագրվում է որոշակի տեղայնացումով:
Այս բոլոր պաթոլոգիաները բուժվում են վիրաբուժական (էնդոլարինգային կամ լարինգոֆիսուրալ) կամ կոագուլյացիայի միջոցով: Վիրահատության փուլերն ավելի հստակ պատկերացնելու համար դիտեք այս տեսանյութը «կոկորդի ուռուցքի և այն բուժելու» մասին։

Կոկորդի ուռուցքների լարինգոսկոպիայի արդյունքները
Ներկայումս պրոֆեսիոնալ բժիշկները հստակ գիտեն, թե ինչպես բուժել կոկորդի ուռուցքը առանց հետագա ռեցիդիվների:
Օպտիմալ արդյունավետ մեթոդները ներառում են.
- Ուռուցքի վիրաբուժական հեռացում
Այն իրականացվում է ըստ բժշկական ցուցումների՝ ուռուցքի ամբողջական ռեզեկցիայով կամ մասնակի հեռացմամբ։ Հաջող բուժումից հետո որոշ ժամանակ անց կատարվում է կոկորդի պլաստիկ շտկում։
Բարձր ակտիվ իոնացնող ճառագայթումը, որն ուղղված է քաղցկեղի ուռուցքին, ոչնչացնում է քաղցկեղածին բջիջները: Այս մեթոդն իրականացվում է հեռակա կամ շփման միջոցով:
Այս մեթոդը հիմնված է քաղցկեղային ուռուցքի կիզակետի կայունացման վրա՝ հետագա վիրահատական հեռացման նպատակով։ Եվ հակառակը՝ հետվիրահատական տարածքի ազդեցությունը ռադիոակտիվ ճառագայթների վրա՝ բջջային մակարդակում քաղցկեղն ամբողջությամբ ոչնչացնելու համար:
- Քիմիաթերապիայի բուժում կոկորդի քաղցկեղի համար
Ցիտոստատիկ դեղամիջոցները օգտագործվում են ըստ սխեմայի, որոնց հրահանգները միշտ առկա են փաթեթում:
Հակաքաղցկեղային դեղերի ցանկը բաղկացած է.
- ալկիլացնող միջանկյալ նյութեր;
- ալկիլսուլֆոնատներ;
- տրիազեն;
- ազոտի մանանեխ (մելֆալան, ցիկլոֆոսֆամիդ, իֆոսֆամիդ);
- nitrosourea;
- մետոտրեքսատ;
- պուրինի և պիրիմիդինի հակառակորդներ;
- էթիլենիմիններ;
- մեթիլհիդրազիններ;
- պլատինե համալիրներ (ցիսպլատին, կարբոպլատին);
- բիոֆոսֆատներ;
- հորմոնալ դեղամիջոցներ (anastrozole (Arimidex), exemestane (Aromasin), letrozole (Femara) և tamoxifen);
- հակամետաբոլիտներ.
Բուժման ազդեցությունը կախված է մարդու մարմնի անհատական իմունային հնարավորություններից և քաղցկեղի բջիջների մուտացիայի աստիճանից։ Դեղերի գինը ողջամիտ է, ուստի դեղերը հասանելի են բոլոր քաղցկեղով հիվանդներին:
Բուժման ամբողջ շրջանակն իրականացնելուց հետո կոկորդի քաղցկեղով հիվանդների գոյատևման մակարդակը կազմում է ուղիղ հինգ տարի, այս ցուցանիշը միջին է։
Եվ կախված փուլից ստացվում են հետևյալ տվյալները.
Նախ, անհրաժեշտ է բացառել ռիսկի բոլոր հնարավոր գործոնների ազդեցությունը (դրանք վերը նշված են), առաջին հերթին դա վերաբերում է ծխելուն։ Երկրորդ՝ մշտական ստուգումները ԼՕՌ բժշկի կամ ուռուցքաբանի մոտ կնվազեցնեն պաթոլոգիայի զարգացման հավանականությունը: Եվ երրորդ՝ սուր և քրոնիկ վիրուսային և վարակիչ-բորբոքային հիվանդությունների ժամանակին բուժումը, ինչպես նաև հավասարակշռված սննդակարգն ու առողջ ապրելակերպը 80-90%-ով կնվազեցնեն պաթոլոգիայի առաջացման հավանականությունը։

Ես փորձեցի քեզ համար
Մեր թիմում ունենք 15 հավաստագրված մասնագետ։ Մենք պատրաստ ենք օգնել ձեզ խոսքով և գործով:
Թարախային կոկորդի ցավ երեխաների մոտ՝ անհապաղ բուժեք, որպեսզի հետեւանքներ չլինեն
Ստաֆիլոկոկ երեխայի կոկորդում. ի՞նչ վտանգ է սպասվում և ինչպե՞ս ազատվել դրանից:
Laryngeal cyst - նման նորագոյացությունը վտանգավոր է:
կոկորդի բարորակ ուռուցքներ
Կոկորդի բնածին բարորակ ուռուցքների առաջացումը կապված է գենետիկ նախատրամադրվածության և պտղի վրա տարբեր տերատոգեն գործոնների ազդեցության հետ: Վերջիններս ներառում են հղիության ընթացքում մոր վարակիչ հիվանդությունները (կարմրախտ, կարմրուկ, վիրուսային հեպատիտ, քլամիդիա, միկոպլազմոզ, սիֆիլիս, ՄԻԱՎ), ճառագայթահարումը և հղի կնոջ կողմից սաղմնային դեղամիջոցների ընդունումը:
Ձեռք բերված բնույթի կոկորդի բարորակ ուռուցքների զարգացման պատճառներն են իմունային համակարգի խանգարումները, որոշ վիրուսային հիվանդություններ (HPV, ադենովիրուսային և հերպեսային վարակներ, գրիպ, կարմրուկ), քրոնիկ բորբոքային հիվանդություններ (քրոնիկ լարինգիտ և ֆարինգիտ, տոնզիլիտ, ադենոիդներ): ), գրգռիչների երկարատև ազդեցություն (նուրբ փոշու ներշնչում, ծխախոտի ծուխ, ծխախոտ սենյակում աշխատելը), էնդոկրին համակարգի աշխատանքի փոփոխություններ, ձայնային ուժեղ սթրես:
Կոկորդի բարորակ ուռուցքներով հիվանդների հիմնական բողոքը ձայնի փոփոխությունն է։ Ձայնը դառնում է խռպոտ կամ խռպոտ։ Կոկորդի բարորակ ուռուցքներին, որոնք ունեն երկար ցողուն, բնորոշվում են ձայնի ընդհատվող փոփոխություններով և հաճախակի հազով։ Եթե ուռուցքը տեղայնացված է ձայնալարերի տարածքում և խանգարում է դրանց փակմանը, ապա կարող է առաջանալ ձայնի իսպառ բացակայություն (աֆոնիա): Կոկորդի մեծ բարորակ ուռուցքները դժվարանում են շնչել և կարող են առաջացնել շնչահեղձություն: որն ավելի հաճախ հանդիպում է փոքր երեխաների մոտ։
Միոմա- կապ հյուսվածքի ծագման կոկորդի բարորակ ուռուցքներ. Սովորաբար դրանք միայնակ գնդաձև գոյացություններ են, որոնք տեղակայված են վոկալ ծալքի ազատ եզրին կամ վերին մակերեսին: Նրանց չափերը տատանվում են 0,5-ից 1,5 սմ-ի սահմաններում, կոկորդի ֆիբրոդները մոխրագույն գույնի են և ունեն հարթ մակերես և կարող են պեդունկուլացված լինել: Երբ ֆիբրոմայի կառուցվածքը պարունակում է մեծ քանակությամբ արյունատար անոթներ, այն ունենում է կարմիր գույն (անգիոֆիբրոմա): Կլինիկական առումով, կոկորդի այս բարորակ ուռուցքները դրսևորվում են տարբեր ձայնային փոփոխություններով: Երբ դրանք հասնում են մեծ չափերի, դրանք կարող են հանգեցնել շնչառական խնդիրների։
Laryngeal polypsֆիբրոդների առանձին տեսակ են, որոնց կառուցվածքը, բացի շարակցական հյուսվածքի մանրաթելերից, ներառում է բջջային տարրեր և մեծ քանակությամբ հեղուկ։ Կոկորդի այս բարորակ ուռուցքներն ունեն ավելի քիչ խիտ հետևողականություն, քան ֆիբրոդները, ունեն հաստ ցողուն կամ լայն հիմք և կարող են հասնել սիսեռի չափի։ Դրանք առավել հաճախ տեղայնացվում են վոկալ ծալքերից մեկի դիմային մասում։ Որպես կանոն, պոլիպի միակ դրսեւորումը ձայնի խռպոտությունն է։ Շնչառության կամ հազի փոփոխությունները սովորաբար չեն նկատվում։
Laryngeal papillomasմեծահասակների մոտ դրանք միայնակ են, ավելի հազվադեպ՝ բազմակի, խիտ սնկաձեւ ելքեր՝ լայն հիմքով։ Նրանք ունեն սպիտակավուն կամ վարդագույն գույն, իսկ արյան ինտենսիվ մատակարարման դեպքում կարող են լինել մուգ կարմիր։ Որոշ դեպքերում նկատվում է պապիլոմաների տարածում դեպի շնչափողի լորձաթաղանթ։ Երեխաների մոտ նկատվում են անչափահաս պապիլոմաներ, որոնք առավել հաճախ ի հայտ են գալիս 1-ից 5 տարեկանում։ Այս տեսակի բարորակ կոկորդի գոյացությունները հակված են ինքնաբուխ անհետացման երեխայի սեռական հասունացման ընթացքում: Մանկության տարիներին հաճախ զարգանում են բազմաթիվ պապիլոմաներ՝ զբաղեցնելով լորձաթաղանթի ամբողջ տարածքները։ Նման դեպքերում խոսում են պապիլոմատոզի մասին։ Արտաքինից կոկորդի նման բարորակ ուռուցքներն առանձնանում են իրենց նուրբ բլթակավոր կառուցվածքով և նմանվում են ծաղկակաղամբին։ Վնասվածքը սովորաբար տեղայնացված է վոկալ ծալքերի վրա, սակայն գործընթացը կարող է տարածվել էպիգլոտտի, ենթագլոտային շրջանի, արիէպիգլոտիկ ծալքերի և շնչափողի վրա: Կլինիկական առումով կոկորդային պապիլոմատոզը դրսևորվում է խռպոտությամբ, որը վերածվում է աֆոնիայի։ Պապիլոմաների զգալի աճով առաջանում է կոկորդի քրոնիկական ստենոզ:
Անգիոմաներ- անոթային ծագման կոկորդի բարորակ ուռուցքներ. Որպես կանոն, դրանք բնածին են և ներկայացնում են միայնակ գոյացություններ։ Հեմանգիոման (արյան անոթների ուռուցքները) կարմիր գույնի են, կարող են աճել շրջակա հյուսվածքների մեջ և ուժեղ արյունահոսել վնասվածքի դեպքում: Լիմֆանգիոմաները (ավշային անոթների ուռուցքները) ունեն դեղնավուն գույն և աճի միտում չունեն։
Laryngeal cystsկարող է զարգանալ սաղմնային մաղձի ճեղքերից՝ սաղմի ստեղծման խանգարումների հետևանքով։ Երեխաները նաև նկատում են պահման կիստաներ, որոնք ձևավորվում են կոկորդի լորձաթաղանթի գեղձերից, երբ նրանց արտազատվող խողովակները արգելափակված են: Նրանք հազվադեպ են մեծ չափերի, հետևաբար, գործնականում ոչ մի ախտանիշ չեն առաջացնում:
Քոնդրոմաներ- կոկորդի խիտ բարորակ ուռուցքներ, որոնք առաջանում են աճառային հյուսվածքից. Ժամանակի ընթացքում նրանք կարող են ենթարկվել չարորակ դեգեներացիայի՝ խոնդրոսարկոմայի զարգացմամբ։
Լիպոմաներ- կոկորդի բարորակ ուռուցքները դեղին գույնի են և ձվաձև ձևի, հաճախ ոտնաթաթերի տեսքով: Այլ տեղայնացման լիպոմաների նման, կոկորդի լիպոմաները բաղկացած են ճարպային հյուսվածքից:
Կոկորդի բարորակ ուռուցքի ախտորոշման հաստատումն իրականացվում է միկրոլարինգոսկոպիայի համաձայն։ թույլ է տալիս մանրամասն ուսումնասիրել դրա տեսքը: Հնարավոր է ճշգրիտ որոշել գոյացության տեսակը նրա հյուսվածքաբանական հետազոտությունից հետո։ Հաճախ կոկորդի բարորակ ուռուցքի հյուսվածաբանությունը կատարվում է դրա հեռացումից հետո: Որոշ դեպքերում ցուցված է գոյացության էնդոսկոպիկ բիոպսիա։ Վոկալ ֆունկցիայի, ձայնալարերի փակման աստիճանի և շարժունակության ուսումնասիրությունն իրականացվում է հնչյունագրության միջոցով։ ստրոբոսկոպիա. առավելագույն հնչյունավորման և էլեկտրագլոտոգրաֆիայի ժամանակի որոշումը: Գանգի ռադիոգրաֆիան կարող է օգտագործվել կոկորդի բարորակ ուռուցքների տարածվածությունը ախտորոշելու համար: Ուլտրաձայնային. CT կամ MRI.
Աղբյուրներ:
Կոկորդի բարորակ ուռուցքները կոկորդում տեղայնացված ուռուցքային գոյացություններ են, որոնք բնութագրվում են դանդաղ, ոչ ինվազիվ աճով, խոցերի բացակայությամբ և մետաստազներով։
Լարինգի բարորակ ուռուցքները կարող են լինել ասիմպտոմատիկ: Մյուս դեպքերում դրանք դրսևորվում են որպես խռպոտություն և խռպոտություն, հազ, շնչառական խնդիրներ։ Ուռուցքի զգալի չափերի դեպքում կարող է առաջանալ ամբողջական աֆոնիա և ասֆիքսիա: Կոկորդի բարորակ ուռուցքների ախտորոշումն իրականացվում է քիթ-կոկորդ-ականջաբանի կողմից և ներառում է լարինգոսկոպիա, էնդոսկոպիկ բիոպսիա և հյուսվածաբանական հետազոտություն։ Կոկորդի բարորակ ուռուցքների բուժումն իրականացվում է վիրաբուժական ճանապարհով։ Նրա տեխնիկան կախված է ուռուցքի տեսակից և դրա աճի բնույթից։
Կոկորդի բարորակ ուռուցքներն առաջանում են տարբեր հյուսվածքային կառուցվածքներից՝ արյունատար անոթներից, նյարդային կոճղերից և վերջավորություններից, աճառից և շարակցական հյուսվածքից, լորձաթաղանթի գեղձային բաղադրիչներից։ Դրանք կարող են լինել բնածին կամ ի հայտ գալ հիվանդի կյանքի ընթացքում: Քիթ-կոկորդ-ականջաբանության մեջ կոկորդի բարորակ ուռուցքներն են՝ ֆիբրոմաները, պոլիպները, պապիլոմաները և անգիոմաները: Ավելի հազվադեպ են նկատվում խոնդրոմաներ, լիպոմաներ, կիստաներ, նեյրոմաներ և կոկորդի նեյրոֆիբրոմաներ։ Նշվել է, որ կոկորդի բարորակ ուռուցքներն ավելի հաճախ են առաջանում տղամարդկանց մոտ։
Կոկորդի բնածին բարորակ ուռուցքների առաջացումը կապված է գենետիկ նախատրամադրվածության և պտղի վրա տարբեր տերատոգեն գործոնների ազդեցության հետ: Վերջիններս ներառում են հղիության ընթացքում մոր վարակիչ հիվանդությունները (կարմրախտ, կարմրուկ, վիրուսային հեպատիտ, քլամիդիա, միկոպլազմոզ, սիֆիլիս, ՄԻԱՎ), ճառագայթահարումը և հղի կնոջ կողմից սաղմնային դեղամիջոցների ընդունումը:
Ձեռք բերված բնույթի կոկորդի բարորակ ուռուցքների զարգացման պատճառներն են իմունային համակարգի խանգարումները, որոշ վիրուսային հիվանդություններ (HPV, ադենովիրուսային և հերպեսային վարակներ, գրիպ, կարմրուկ), քրոնիկ բորբոքային հիվանդություններ (քրոնիկ լարինգիտ և ֆարինգիտ, տոնզիլիտ, ադենոիդներ): ), գրգռիչների երկարատև ազդեցություն (նուրբ ցրված փոշու ներշնչում, ծխախոտի ծուխ, ծխախոտ սենյակում աշխատելը), էնդոկրին համակարգի աշխատանքի փոփոխություններ, ձայնային ուժեղ սթրես:
Կոկորդի բարորակ ուռուցքներով հիվանդների հիմնական բողոքը ձայնի փոփոխությունն է։ Ձայնը դառնում է խռպոտ կամ խռպոտ։ Կոկորդի բարորակ ուռուցքներին, որոնք ունեն երկար ցողուն, բնորոշվում են ձայնի ընդհատվող փոփոխություններով և հաճախակի հազով։ Եթե ուռուցքը տեղայնացված է ձայնալարերի տարածքում և խանգարում է դրանց փակմանը, ապա կարող է առաջանալ ձայնի իսպառ բացակայություն (աֆոնիա): Կոկորդի մեծ բարորակ ուռուցքները դժվարանում են շնչել և կարող են առաջացնել շնչահեղձություն, որն ավելի հաճախ հանդիպում է փոքր երեխաների մոտ:
Ֆիբրոմաները շարակցական հյուսվածքի ծագման կոկորդի բարորակ ուռուցքներ են։ Սովորաբար դրանք միայնակ գնդաձև գոյացություններ են, որոնք տեղակայված են վոկալ ծալքի ազատ եզրին կամ վերին մակերեսին: Նրանց չափերը տատանվում են 0,5-ից 1,5 սմ-ի սահմաններում, կոկորդի ֆիբրոդները մոխրագույն գույնի են և ունեն հարթ մակերես և կարող են պեդունկուլացված լինել: Երբ ֆիբրոմայի կառուցվածքը պարունակում է մեծ քանակությամբ արյունատար անոթներ, այն ունենում է կարմիր գույն (անգիոֆիբրոմա): Կլինիկական առումով, կոկորդի այս բարորակ ուռուցքները դրսևորվում են տարբեր ձայնային փոփոխություններով: Երբ դրանք հասնում են մեծ չափերի, դրանք կարող են հանգեցնել շնչառական խնդիրների։
Կոկորդի պոլիպները ֆիբրոդների առանձին տեսակ են, որոնց կառուցվածքը, բացի շարակցական հյուսվածքի մանրաթելերից, ներառում է բջջային տարրեր և մեծ քանակությամբ հեղուկ։ Կոկորդի այս բարորակ ուռուցքներն ունեն ավելի քիչ խիտ հետևողականություն, քան ֆիբրոդները, ունեն հաստ ցողուն կամ լայն հիմք և կարող են հասնել սիսեռի չափի։ Դրանք առավել հաճախ տեղայնացվում են վոկալ ծալքերից մեկի դիմային մասում։ Որպես կանոն, պոլիպի միակ դրսեւորումը ձայնի խռպոտությունն է։ Շնչառության կամ հազի փոփոխությունները սովորաբար չեն նկատվում։
Մեծահասակների մոտ կոկորդի պապիլոմաները միայնակ, ավելի քիչ հաճախ բազմակի, խիտ սնկաձեւ ելքեր են՝ լայն հիմքով: Նրանք ունեն սպիտակավուն կամ վարդագույն գույն, իսկ արյան ինտենսիվ մատակարարման դեպքում կարող են լինել մուգ կարմիր։ Որոշ դեպքերում նկատվում է պապիլոմաների տարածում դեպի շնչափողի լորձաթաղանթ։ Երեխաների մոտ նկատվում են անչափահաս պապիլոմաներ, որոնք առավել հաճախ ի հայտ են գալիս 1-ից 5 տարեկանում։ Այս տեսակի բարորակ կոկորդի գոյացությունները հակված են ինքնաբուխ անհետացման երեխայի սեռական հասունացման ընթացքում: Մանկության տարիներին հաճախ զարգանում են բազմաթիվ պապիլոմաներ՝ զբաղեցնելով լորձաթաղանթի ամբողջ տարածքները։ Նման դեպքերում խոսում են պապիլոմատոզի մասին։ Արտաքինից կոկորդի նման բարորակ ուռուցքներն առանձնանում են իրենց նուրբ բլթակավոր կառուցվածքով և նմանվում են ծաղկակաղամբին։ Վնասվածքը սովորաբար տեղայնացված է վոկալ ծալքերի վրա, սակայն գործընթացը կարող է տարածվել էպիգլոտտի, ենթագլոտային շրջանի, արիէպիգլոտիկ ծալքերի և շնչափողի վրա: Կլինիկական առումով կոկորդային պապիլոմատոզը դրսևորվում է խռպոտությամբ, որը վերածվում է աֆոնիայի։ Պապիլոմաների զգալի աճով առաջանում է կոկորդի քրոնիկական ստենոզ:
Անգիոմաները անոթային ծագման կոկորդի բարորակ ուռուցքներ են։ Որպես կանոն, դրանք բնածին են և ներկայացնում են միայնակ գոյացություններ։ Հեմանգիոման (արյան անոթների ուռուցքները) կարմիր գույնի են, կարող են աճել շրջակա հյուսվածքների մեջ և ուժեղ արյունահոսել վնասվածքի դեպքում: Լիմֆանգիոմաները (ավշային անոթների ուռուցքները) ունեն դեղնավուն գույն և աճի միտում չունեն։
Կոկորդի կիստաները կարող են զարգանալ սաղմնային մաղձի ճեղքերից՝ սաղմնածին խանգարումների հետևանքով։ Երեխաները նաև նկատում են պահման կիստաներ, որոնք ձևավորվում են կոկորդի լորձաթաղանթի գեղձերից, երբ նրանց արտազատվող խողովակները արգելափակված են: Նրանք հազվադեպ են մեծ չափերի, հետևաբար, գործնականում ոչ մի ախտանիշ չեն առաջացնում:
Խոնդրոմաները կոկորդի խիտ բարորակ ուռուցքներ են, որոնք առաջանում են աճառային հյուսվածքից։ Ժամանակի ընթացքում նրանք կարող են ենթարկվել չարորակ դեգեներացիայի՝ խոնդրոսարկոմայի զարգացմամբ։
Լիպոմաները կոկորդի բարորակ ուռուցքներ են՝ դեղին գույնի և ձվաձև ձևի, հաճախ ոտնաթաթերի տեսքով: Այլ տեղայնացման լիպոմաների նման, կոկորդի լիպոմաները բաղկացած են ճարպային հյուսվածքից:
Կոկորդի փոքր բարորակ ուռուցքները, որոնք չեն կանխում ձայնալարերի փակումը, ասիմպտոմատիկ են և կարող են պատահաբար հայտնաբերել քիթ-կոկորդ-ականջաբանը, երբ հիվանդին հետազոտում է այլ հիվանդության համար: Կլինիկորեն դրսևորված կոկորդի բարորակ ուռուցքներն ունեն բավականին բնորոշ ախտանիշներ, որոնք թույլ են տալիս ախտորոշել դրանք: Այնուամենայնիվ, անհրաժեշտ է տարբերել կոկորդի բարորակ ուռուցքները օտար մարմիններից, սկլերոմայից և չարորակ պրոցեսներից, որոնք կարող են տալ նմանատիպ ախտանիշներ։
Բարորակ ուռուցքի ախտորոշման հաստատումն իրականացվում է կոկորդի էնդոսկոպիայի համաձայն, որը թույլ է տալիս մանրամասն ուսումնասիրել նրա արտաքին տեսքը։ Հնարավոր է ճշգրիտ որոշել գոյացության տեսակը նրա հյուսվածքաբանական հետազոտությունից հետո։ Հաճախ կոկորդի բարորակ ուռուցքի հյուսվածաբանությունը կատարվում է դրա հեռացումից հետո: Որոշ դեպքերում ցուցված է գոյացության էնդոսկոպիկ բիոպսիա։ Վոկալ ֆունկցիայի, ձայնալարերի փակման և շարժունակության աստիճանի ուսումնասիրությունն իրականացվում է հնչյունագրության, ստրոբոսկոպիայի, առավելագույն հնչյունավորման ժամանակի որոշման և էլեկտրագլոտոգրաֆիայի միջոցով։ Կոկորդի բարորակ ուռուցքների տարածվածությունը ախտորոշելու համար կարող է օգտագործվել գանգի ռադիոգրաֆիա, ուլտրաձայնային, CT կամ MRI:
Բարդությունների (ձայնի և շնչառության խանգարումներ) զարգացման, ինչպես նաև չարորակ ուռուցքի հավանականության պատճառով կոկորդի բարորակ ուռուցքները պետք է հեռացվեն վիրահատական ճանապարհով։ Փոքր ֆիբրոդների և պոլիպների դեպքում դրանք հեռացվում են էնդոսկոպիկ եղանակով՝ օգտագործելով հատուկ օղակ կամ կոկորդային ֆորսպս: Նույն կերպ հեռացնում են մեկուսացված կոկորդի պապիլոմաները։ Փոքր կոկորդային կիստաներն իրենց թաղանթով կտրվում են: Եթե կոկորդի կիստաները մեծ են, ապա դրանք նախ ծակում են, և դրանցում եղած հեղուկը դուրս է ծծում, ապա բացում են կիստը և հեռացնում նրա պատերը։ Կիստայի հեռացումից հետո կրկնությունը կանխելու համար հիմքը կրիոտրացվում է։
Անոթային ծագման կոկորդի բարորակ ուռուցքների հեռացման մեթոդը կախված է ուռուցքի տարածությունից և դրա աճի բնույթից։ Տեղային հեմանգիոմաները, որոնք բնութագրվում են էկզոֆիտ աճով, հեռացվում են, որից հետո իրականացվում է ախտահարված տարածքի հակառեցիդիվ բուժում՝ դիաթերմոկոագուլյացիայի, կրիոթերապիայի կամ լազերային ճառագայթման միջոցով։ Հաշվի առնելով կոկորդի բարորակ ուռուցքների այս տեսակի տարածված բնույթը և էնդոֆիտ աճը, օգտագործվում է սկլերոզ կամ դրանք սնուցող անոթների խցանումը:
Ամենադժվար խնդիրը կոկորդի պապիլոմատոզի բուժումն է: Վիրահատությունը բաղկացած է լորձաթաղանթի փոփոխված հատվածների հեռացումից: Այն իրականացվում է վիրաբուժական մանրադիտակի միջոցով՝ առողջ հյուսվածքի սահմաններն ավելի ճշգրիտ որոշելու համար։ Պապիլոմատոզի սահմանափակ տարածքները կարող են հեռացվել դիաթերմոկոագուլյացիայի, լազերային կամ կրիոդեստրացիայի միջոցով: Ռեցիդիվները կանխելու համար վիրահատությունը պետք է ուղեկցվի հակավիրուսային և իմունոմոդուլացնող թերապիայի միջոցով: Պապիլոմատոզով երեխաների մոտ իմունիտետը բարձրացնելու համար օգտագործվում է ավտոպատվաստում և իրականացվում է դետոքսիկացիոն բուժում։ Վիրահատությունից հետո պապիլոմատոզի կրկնությունը և պապիլոմայի աճի զգալի աճը ցուցում են ցիտոստատիկ դեղամիջոցներով քիմիաթերապիայի համար:
Ժամանակին բուժման դեպքում կոկորդի բարորակ ուռուցքները մեծ մասամբ ունեն վերականգնման բարենպաստ կանխատեսումներ: Հիմնական դժվարությունը կապված է որոշ տեսակի ուռուցքների հաճախակի կրկնության հետ։ Կոկորդի բոլոր բարորակ ուռուցքներից այս առումով ամենաանբարենպաստը կոկորդի պապիլոմատոզն է, հատկապես փոքր երեխաների մոտ: Ավելի մեծ տարիքում պապիլոմատոզի ռեցիդիվները տեղի են ունենում բավականին հազվադեպ, բայց շատ դեպքերում, վիրահատությունից հետո, ձայնի ամբողջական վերականգնում տեղի չի ունենում:
Հիվանդությունների տեղեկատու
Ականջի, քթի և կոկորդի հիվանդություններ
Վերջին նորությունը
- © 2018 «Գեղեցկություն և բժշկություն»
միայն տեղեկատվական նպատակներով
և չի փոխարինում որակյալ բժշկական օգնությանը:
Աղբյուր՝ կոկորդի ուռուցքներ
Ուռուցքը կոկորդում տարբեր բնույթի նորագոյացությունների առաջացումն է, որոնք ազդում են քիթ-կոկորդի լորձաթաղանթների վրա: Բժշկության այնպիսի ճյուղ, ինչպիսին ուռուցքաբանությունն է, ընդգրկում է բացառապես իսկական ուռուցքները՝ առանց բերանի խոռոչի և կոկորդի հյուսվածքների այտուցների, այտուցների և բորբոքումների:
Հեմանգիոման բարորակ ուռուցքների տեսակներից է, որոնք բնութագրվում են պաթոլոգիական բջիջների անվերահսկելի աճով և բաժանմամբ։
Հեմանգիոման քիթ-կոկորդի ամենատարածված ուռուցքային հիվանդությունն է:
Համաճարակաբանություն
Բոլոր ուռուցքային գործընթացները, որոնք տեղի են ունենում ըմպանում, կարելի է բաժանել
- բարորակ գոյացություններ;
- չարորակ գոյացություններ.
Կոկորդի բարորակ ուռուցքը մահացու չէ մարդու համար և ախտորոշվում է շատ ավելի հաճախ, քան չարորակը: Նման նորագոյացությունները, որոնք ազդում են քիթ-կոկորդի վրա, առաջանում են հիմնականում արական սեռի պոպուլյացիայի մեջ՝ քսանից քառասունհինգ տարեկան:
Չնայած հեմանգիոմաների հարաբերական անվտանգությանը, նման ուռուցքները պահանջում են ժամանակին ախտորոշում և պատշաճ բուժում:
Հեմանգիոման կարող է վերածվել չարորակ գոյացության:
Օրինակ՝ կոկորդի պապիլոման, ժամանակին բուժման բացակայության դեպքում, 10%-ից ավելի իրավիճակներում վերածվում է քաղցկեղի։ Ընդ որում, վերածննդի գործընթացը կարող է տեղի ունենալ մեկ տարվա ընթացքում կամ ընդհանրապես չընկնել։
Հաճախ լինում են նաև իրավիճակներ, երբ ուռուցքը համեմատաբար բարորակ է, թափանցում և կուտակվում է տարբեր հյուսվածքներում։
Որոշ գործոնների առկայության դեպքում կոկորդի ուռուցքի հավանականությունը մեծանում է.
- Ծխելը բացասաբար է ազդում բոլոր ներքին օրգանների, հատկապես թոքերի վրա։ Հետևաբար, ծխողների մոտ քաղցկեղի առաջացման և զարգացման ավելի բարձր ռիսկ կա, քան չծխողները: Ծուխը և խեժը մտնում են բերանի խոռոչ և նստում լորձաթաղանթի վրա՝ առաջացնելով կոկորդի մակերեսի չորություն և գրգռում, ինչը հետագայում կարող է առաջացնել բարորակ կամ չարորակ նորագոյացություններ։ Նաև ծխախոտի ծխի մեջ պարունակվող մեծ քանակությամբ վնասակար նյութերը կարող են զգալի վնաս հասցնել առողջությանը` նվազեցնելով ընդհանուր անձեռնմխելիությունը:
- Ալկոհոլային խմիչքների չափից ավելի օգտագործումը.
- Աշխատեք շատ փոշոտ սենյակներում, որտեղ շատ մանր փոշի կա (ածուխ, ասբեստ), որը կարող է թափանցել քթի խոռոչի միջով և նստել կոկորդի լորձաթաղանթի վրա։
- Ժառանգական նախատրամադրվածությունը նույնպես մեծացնում է ուռուցքի առաջացման վտանգը։
- Բերանի խոռոչի ոչ պատշաճ հիգիենայի ընթացակարգեր.
- Վաթսուն տարեկանից բարձր տարիք:
Կոկորդի բարորակ ուռուցքները տարբերվում են չարորակներից հետևյալ բնութագրերով.
- ուռուցքի աճն ու զարգացումը տեղի է ունենում դանդաղ. այս դեպքում ուռուցքի աճը և դրա տարածումը կարող են առաջանալ ինչպես արտաքին (էկզոֆիտ զարգացում), այնպես էլ ազդակիր հյուսվածքների մեջ (էնդոֆիտիկ զարգացում);
- ոչ մի ազդեցություն մոտակա ավշային հանգույցների վրա;
- բնութագրվում է նորագոյացության հարթ մակերեսով, առանց կոպտության (այս դեպքում բացառությունը պապիլոմաներն են);
- ուռուցքի լորձաթաղանթային մակերեսը չի փոխում իր տեսքը, բայց կարող է ունենալ ավելի հստակ անոթային օրինաչափություն.
- նորագոյացությունն ունի հստակ եզրեր;
- մետաստազներ չեն առաջանում, այսինքն՝ պաթոլոգիական պրոցեսի երկրորդական ֆոկուսի ձևավորում չի առաջանում։
Մարդիկ, ովքեր կասկածում են ուռուցքի զարգացմանը, ամենից հաճախ դիմում են օտոլարինգոլոգի։ Ճշգրիտ ախտորոշում կատարելու և ուռուցքի տեսակը որոշելու համար անհրաժեշտ է հարցազրույց վերցնել հիվանդից, անցկացնել նախնական հետազոտություն և իրականացնել մի շարք ախտորոշիչ ընթացակարգեր։
- Մանրաթելային էնդոսկոպիան հիվանդի կոկորդի և բերանի խոռոչի հետազոտություն է էնդոսկոպիկ գործիքների միջոցով:
- Լարինգոսկոպիան կոկորդի տեսողական հետազոտություն է հատուկ հայելու և ռեֆլեկտորի միջոցով:
- Բիոպսիան հետազոտություն է, որի ժամանակ անհրաժեշտ է քսել կեղևի լորձաթաղանթի մակերեսը՝ վտանգավոր բջիջները հայտնաբերելու և նույնականացնելու համար:
- Ուլտրաձայնային հետազոտություն, որն իրականացվում է ավշային հանգույցների չափը որոշելու և մոտակա հյուսվածքների վերլուծության համար: Ավելի ճշգրիտ հետազոտության համար օգտագործվում են լրացուցիչ ախտորոշիչ մեթոդներ՝ համակարգչային տոմոգրաֆիա և մագնիսական ռեզոնանսային պատկերացում:
- Խորհուրդ է տրվում կատարել նաև ընդհանուր և կենսաքիմիական արյան անալիզ։
Ֆարինքսում ուռուցքների առաջացման ախտորոշիչ ընթացակարգերի արդյունքում բժիշկները տարբերում են ուռուցքների մի քանի տեսակներ. Այսպիսով, դրանցից ամենատարածվածներն են.
Բարորակ նորագոյացությունների ամենատարածված տեսակներն են պապիլոմաները և անգիոմաները:
Պապիլոման սովորաբար ներկայացված է վերին շնչուղիներում տեղայնացված մեկ կամ բազմաթիվ գոյացություններով: Արտաքին նման նոր գոյացությունները նման են ծաղկակաղամբի ծաղկաբույլերին։ Այս տեսակի նորագոյացությունները հաճախ հանգեցնում են շնչառության դժվարության, սննդի ժամանակ անհանգստություն և խոսքի ապարատի աշխատանքի խախտումներ: Հիվանդությունը պայմանավորված է մարդու պապիլոմավիրուսի վեց և տասնմեկերորդ տիպերով: Պապիլոմայի հիմնական առանձնահատկությունը անհավասար, ալիքային աճի ժամանակաշրջաններն են՝ արագ զարգացումից մինչև ամբողջական հանգստություն։
Պապիլոմայի բուժումն իրականացվում է հիմնականում վիրաբուժական եղանակով հիվանդանոցային պայմաններում:
Ժամանակակից բժշկությունը օգտագործում է նաև ոչ վիրահատական բուժման մեթոդներ՝ ֆոտոդինամիկ մեթոդ։
Երբ առաջանում է կոկորդի պախիդերմա, առաջանում է բջջային նստվածք՝ տեղայնացված կոկորդի միջին մասում գտնվող վոկալ ծալքերի վրա։ Կոկորդի պախիդերման բնութագրվում է հետևյալ ախտանիշներով.
- խռպոտություն, որը վերածվում է ձայնի ամբողջական կորստի;
- չոր անհանգստացնող հազ;
- սնունդ և թուք կուլ տալու դժվարություն;
- անձեռնմխելիության ընդհանուր նվազում, ինչպես նաև մարմնի ընդհանուր թունավորման նշանների տեսք.
- օտար առարկայի զգացում, կոկորդի կծկում:
Կոկորդի նման ուռուցք ունեցող նորագոյացություններն ունեն գորշ կառուցվածք, նման են սալերի, որոնց գույնը, կախված մաշկի կերատինացման աստիճանից, կարող է տարբեր լինել բաց մոխրագույնից մինչև դեղին և նույնիսկ վարդագույն: Պաչիդերման հաճախ չարորակ է: Վահանակների չափերը նույնպես կարող են տարբեր լինել: Հաճախ հիվանդության պատճառը կոկորդում տեղայնացված հաճախակի բորբոքային պրոցեսներն են։ Հիվանդության բնորոշ ախտանիշներից է լորձաթաղանթի կապտավուն գույնը, որը գտնվում է ուռուցքի տեղանքի շուրջ։
Կարևոր! Պաչիդերմայի զարգացման հավանականությունը մեծանում է կոկորդի մշտական գրգռման դեպքում, օրինակ՝ ծխելուց, ալկոհոլ օգտագործելուց կամ կապանների ավելորդ լարումից:
Պաչիդերման նախաքաղցկեղային վիճակ է։ Այդ իսկ պատճառով հիվանդության առաջին ախտանշանների դեպքում անհրաժեշտ է դիմել բժշկի և անցնել անհրաժեշտ հետազոտություն՝ հիվանդության պատճառը ճշտելու և ճիշտ բուժում ընտրելու համար։ Պաչիդերմայի թերապիան հիմնված է վիրահատության վրա և պահանջում է նաև հյուսվածաբանական հետազոտություն:
Անոթային ուռուցքները կամ անգիոման բավականին տարածված հիվանդություն է, որը բնութագրվում է քիթ-կոկորդի հատվածում բարորակ նորագոյացությունների ի հայտ գալով: Ավելին, նման ուռուցքները հաճախ տեղայնացվում են մարդու մարմնի տարբեր հյուսվածքներում: Անգիոմաները բարորակ նորագոյացություններ են, որոնց բուժումն իրականացվում է ինչպես վիրաբուժական, այնպես էլ դեղամիջոցների օգնությամբ։ Հնարավոր է նաև ճառագայթային թերապիայի բուժում։ Անոթային ուռուցքների երկու հիմնական տեսակ կա.
- հեմանգիոմաներ - արյան անոթներից առաջացող գոյացություններ;
- Լիմֆանգիոմաները լիմֆատիկ անոթներից գոյացություններ են:
Կոկորդի հեմանգիոման առաջացնում է վեստիբուլյար ապարատի և ձայնային ծալքերի վրա տեղակայված մազանոթների լայնացում։ Նման բարորակ գոյացությունն ամենից հաճախ չունի հստակ սահմաններ և կարող է պարուրվել կամ ցրվել: Այս տեսակի ուռուցքի հիմնական վտանգը մարդու կյանքին սպառնացող ծանր արյունահոսության մեծ հավանականությունն է։ Պայմանով, որ հիվանդությունը զարգանում է ցրված, այսինքն՝ ազդում է նաև մոտակա հյուսվածքների վրա, մոտակա օրգանների աշխատանքի խանգարման հավանականությունը մեծանում է։
Հեմանգիոմայի բնորոշ նշաններն են.
- կարմրավուն կապտավուն երանգի նորագոյացություններ;
- դանդաղ ուռուցքի աճ;
- ուռուցքի փոքր չափը.
Ախտանիշները, երբ հայտնվում է հեմանգիոմա, երկիմաստ են և որոշվում են ուռուցքի տեղակայմամբ և չափերով:
- Երբ ուռուցքը փոքր է և տեղայնացված է կոկորդի վերին հատվածում, հիվանդը հաճախ դժգոհում է չոր հազից, ինչպես նաև կծկվելու զգացումից և կոկորդում օտար առարկայի առկայությունից։ Ուռուցքի չափի մեծացման հետ ախտանշանները վատթարանում են՝ խռպոտություն, կոկորդի ցավ, հազ և, հնարավոր է, արյունը խորխի մեջ:
- Եթե հեմանգիոման տեղայնացված է ձայնային ծալքերում, այս դեպքում հիվանդը դժգոհում է ձայնի փոփոխություններից, խռպոտությունից, որը հիվանդության զարգացման ընթացքում կարող է վերածվել աֆոնիայի՝ ձայնի հնչեղության կորստի։
- Եթե խոշոր ուռուցքը տեղայնացված է կոկորդի ստորին հատվածում, ապա ուռուցքը կարող է առաջացնել շնչառության պակաս և շնչառության այլ խնդիրներ:
Ի տարբերություն հեմանգիոման, լիմֆանգիոման ավշային անոթների լայնացման արդյունք է։ Այս տեսակի բարորակ ուռուցքը բնութագրվում է գունատ դեղին գույնով: Նորագոյացությունները կարող են տեղակայվել ինչպես էպիգլոտտում, այնպես էլ ենթգլոտիկ տարածության մեջ և կոկորդային փորոքներում։
Հեմանգիոման ավելի վտանգավոր է մարդու համար, քան լիմֆանգիոման, քանի որ վերջիններիս վնասվելու դեպքում առատ արյունահոսություն չի առաջանում։ Այնուամենայնիվ, չնայած դրան, դա լիմֆանգիոման է, որն ավելի շատ անհանգստություն է առաջացնում և, հետևաբար, պահանջում է ժամանակին բուժում:
Զարգացման սկզբնական փուլերում պաթոլոգիան չունի հստակ արտահայտված ախտանիշներ, ուստի անգիոման առավել հաճախ պատահականորեն հայտնաբերվում է այլ հիվանդությունների ախտորոշման ժամանակ։ Հաճախ հեմանգիոման երկար տարիներ մնում է ոչ ակտիվ վիճակում, որից հետո սկսում է արագորեն մեծանալ չափսերով։ Արագ զարգացման խթան կարող է լինել հղիությունը կանանց մոտ, իմունիտետի կտրուկ նվազումը։
Անգիոմայի հիմնական բուժումը վիրահատական հեռացումն է կամ գալվանոկոստիկ հանգույցի օգտագործումը:
Անգիոֆիբրոման բարորակ նորագոյացությունների մեկ այլ տեսակ է, որը կարող է առաջանալ քիթ-կոկորդում: Ամենից հաճախ կոկորդի ֆիբրոման հայտնվում է դեռահաս տղաների մոտ տասը և տասնութ տարեկանում: Սեռական հասունացման ավարտից հետո անգիոֆիբրոման կարող է ինքնուրույն լուծվել:
Ֆիբրոմայի այս տեսակը բաղկացած է շարակցական հյուսվածքի մանրաթելերից և մեծ քանակությամբ մազանոթներից, որոնք կարող են տեղայնացվել քիթ-կոկորդում կամ կոկորդում։
Անգիոֆիբրոմայի աճի և զարգացման ընթացքում կարող են առաջանալ հետևյալ բնորոշ դրսևորումները.
- դեմքի ասիմետրիա;
- ուռուցքին մոտ հյուսվածքների փոփոխություններ;
- ակնագնդերի տեղաշարժ;
- նյարդային վերջավորությունների դեֆորմացիա;
- ուղեղի արյան շրջանառության խանգարում.
Քթի խոռոչում տեղայնացված անգիոֆիբրոմայի հիմնական ախտանիշները ներառում են.
- քթի մեջ սեղմվածության և խցանման զգացում, քանի որ հիվանդությունը զարգանում է, քթի միջոցով շնչելը դառնում է անհնար;
- չորություն և կոկորդի ցավ;
- հոտի բացակայություն;
- ձայնի խռպոտություն և քթի ձայն;
- «ադենոիդ դեմքի» տեսքը այտուցվածության և քթի շնչառության բացակայության հետևանքով.
- պարբերական քթի արյունահոսություն.
Հաճախ վերին շնչուղիներում տեղայնացված անգիոֆիբրոման առաջանում է թարախային օտիտի կամ սինուսիտի հետ միաժամանակ, ինչը զգալիորեն բարդացնում է ճիշտ ախտորոշման գործընթացը։
Արտաքինից անգիոֆիբրոմա ունեցող նորագոյացությունը հիշեցնում է կարմրավուն շրջան՝ խորդուբորդ կամ հարթ մակերեսով։ Ամենից հաճախ այս դեպքում վիրաբուժական միջամտությունը հնարավոր չէ։
Կոկորդի լեյկոպլակիան լորձաթաղանթի ախտահարում է, որն առաջացնում է էպիթելի հյուսվածքի կերատինացում։ Նորագոյացությունները այս դեպքում ունեն սպիտակ կամ բաց մոխրագույն երանգ: Հարկ է նշել, որ լեյկոպլակիան վերաբերում է բարորակ ուռուցքներին, որոնք ժամանակին բուժման բացակայության դեպքում կարող են վերածվել չարորակ գոյացությունների։ Ուստի լեյկոպլակիայի դեպքում անհրաժեշտ է պարբերաբար հետազոտություն անցնել՝ օգտագործելով լորձաթաղանթի ախտահարված տարածքների բիոպսիա։ Այս դեպքում նշվում է նաև կոկորդի ախտահարված հատվածի վիրահատական հեռացումը։
Մեկնաբանություններ և ակնարկներ
Բուժում պապիլոմայի կոկորդում
Ձեզ նույնպես կարող է հետաքրքրել
Էդեմա և ուռուցքներ
Ընթացիկ գներ և ապրանքներ
Հին ժողովրդական բաղադրատոմսով պատրաստված դեղամիջոց. Պարզեք, թե ինչպես է այն հայտնվել Շենկուրսկ քաղաքի զինանշանի վրա։
Հայտնի կաթիլներ հիվանդությունների կանխարգելման և իմունիտետի բարձրացման համար.
Վանական թեյ ԼՕՌ հիվանդությունների համար
Սխեմա-վարդապետ Գեորգի (Սավա) դեղատոմսի համաձայն կոկորդի և քթի հիվանդությունների կանխարգելման և բուժման համար:
Կայքի նյութերի ցանկացած օգտագործում թույլատրվում է միայն պորտալի խմբագիրների համաձայնությամբ և աղբյուրի ակտիվ հղում տեղադրելով:
Կայքում հրապարակված տեղեկատվությունը նախատեսված է միայն տեղեկատվական նպատակների համար և ոչ մի կերպ չի պահանջում անկախ ախտորոշում և բուժում: Բուժման և դեղերի վերաբերյալ տեղեկացված որոշումներ կայացնելու համար անհրաժեշտ է խորհրդակցել որակավորված բժշկի հետ: Կայքում տեղադրված տեղեկատվությունը ստացվում է բաց աղբյուրներից։ Պորտալի խմբագիրները պատասխանատվություն չեն կրում դրա ճշգրտության համար:
Բարձրագույն բժշկական կրթություն, անեսթեզիոլոգ։
Աղբյուրը` կոկորդի ուռուցքները բավականին հաճախ առաջացնում են ստենոզի զարգացում, համառ հազ և շնչառության դժվարություն: Այս նորագոյացությունները բնութագրվում են դանդաղ աճով, ոչ ինվազիվ ընթացքով, խոցերի և մետաստազների բացակայությամբ։ Կոկորդի բարորակ ուռուցքի ախտանշանները կարող են չնկատվել, ուստի դրա հայտնաբերումը երբեմն լրիվ անակնկալ է դառնում մարդու համար և անհանգստանալու պատճառ: Ըստ բժշկական վիճակագրության՝ դրանք առավել հաճախ հանդիպում են տղամարդկանց մոտ։
Կոկորդի բարորակ ուռուցքը ծագում է տարբեր հյուսվածքային կառույցներից։ Այդ կառույցները կարող են լինել նյարդերի վերջավորությունները և նյարդային կոճղերը, արյունատար անոթները, ավշային ուղիները, շարակցական հյուսվածքը, աճառը, լորձաթաղանթի գեղձային բաղադրիչները և այլն: Կոկորդի ուռուցքները կարող են լինել բնածին կամ ձեռքբերովի:
Առավել հաճախ քիթ-կոկորդ-ականջաբանության մեջ ախտորոշվում են բարորակ ուռուցքների հետևյալ տեսակները.
- կոկորդի ֆիբրոմա - շարակցական հյուսվածքի ծագման միայնակ ուռուցքներ, որոնց չափերը տատանվում են 0,5-ից մինչև 1,5 սմ, սովորաբար գնդաձև ձևի, որը գտնվում է վոկալ ծալքի վերին մասում կամ ազատ եզրում:
Կոկորդի ֆիբրոմների մակերեսը, որոնց լուսանկարները կարելի է տեսնել ներքևում, հարթ է, մոխրագույն գույնի, եթե նորագոյացության կառուցվածքում շատ արյունատար անոթներ կան, ապա այն կարմիր կլինի.
- Laryngeal papilloma-ն սնամեջ միայնակ, ավելի քիչ հաճախ բազմակի, սնկաձեւ գոյացություն է՝ լայն հիմքով։ Այս տիպի ուռուցքներն ունեն նուրբ լոբուլացված կառուցվածք և շատ նման են ծաղկակաղամբին։
Կոկորդի պապիլոմաները, որոնց լուսանկարները ներկայացված են ստորև, ունեն սպիտակավուն կամ վարդագույն գույն.
Եթե նորագոյացությունը շատ ինտենսիվ արյուն է մատակարարվում, գույնը կլինի մուգ կարմիր: Սովորաբար, կոկորդի պապիլոմաները տեղայնացված են վոկալ ծալքերի վրա, երբեմն գործընթացը կարող է տարածվել դեպի շնչափող, էպիգլոտիտ և ենթգլոտիկ շրջան;
- պոլիպները իրենց կառուցվածքում ֆիբրոդների առանձին տեսակ են, բացի շարակցական հյուսվածքի մանրաթելերից, կան բջջային տարրեր և հեղուկ. Նրանք կարող են հասնել մեծ սիսեռի չափի, ունենալ լայն հիմք, հաստ ցողուն և ավելի քիչ խիտ հետևողականություն, քան ֆիբրոդները։ Պոլիպներն առավել հաճախ տեղայնացվում են ձայնային ծալքերի առաջի մասում։
- Անգիոմաները անոթային ծագման միայնակ ուռուցքներ են, շատ դեպքերում՝ բնածին: Անոթներից բաղկացած կոկորդի հեմանգիոման կարմիր գույն ունի և կարող է վերածվել հարևան հյուսվածքների։ Կոկորդի լիմֆանգիոման ավշային անոթների ուռուցք է, ունի դեղնավուն գույն և հակված չէ բազմացման։
Ավելի քիչ տարածված են աճառային հյուսվածքի խոնդրոմները, կիստաները, լիպոմաները (ճարպային գոյացությունները) և նեյրոմաները (նյարդային ուռուցքները):
Կոկորդի բնածին ուռուցքների զարգացումը կապված է գենետիկ նախատրամադրվածության առկայության, ինչպես նաև ապագա երեխայի վրա տերատոգեն գործոնների ազդեցության հետ: Նման գործոնները ներառում են մոր վարակիչ հիվանդությունները (կարմրուկ, կարմրախտ, վիրուսային հեպատիտ, միկոպլազմոզ, ՄԻԱՎ, սիֆիլիս), ճառագայթային ազդեցությունը և հղիության ընթացքում սաղմնային դեղամիջոցների ընդունումը:
Ձեռք բերված բարորակ ուռուցքների առաջացման պատճառները ներառում են իմունային համակարգի տարբեր խանգարումներ, մարմնում հերպեսային վարակի կամ ադենովիրուսների առկայությունը, անցյալում գրիպը և կարմրուկը, քրոնիկ տոնզիլիտը, ֆարինգիտը կամ լարինգիտը, ինչպես նաև ադենոիդները: Նաև ուռուցքների առաջացումը կարող է պայմանավորված լինել գրգռիչ նյութերի երկարատև, համակարգված ինհալացիայով, ինչպիսիք են ծխախոտի ծուխը կամ մանր փոշին:
Լարինգի բարորակ ուռուցք ունեցող հիվանդների ամենատարածված և հիմնական գանգատը ձայնի փոփոխությունն է, որը կոկորդի նման ուռուցքների առկայության դեպքում դառնում է խռպոտ կամ խռպոտ։ Եթե հայտնաբերված ուռուցքներն ունեն երկար ցողուն, ապա ախտանշանների թվում կա նաև հաճախակի հազ, իսկ ձայնային փոփոխությունները լինում են ընդհատվող։
Այն դեպքում, երբ նորագոյացությունը տեղայնացված է ձայնալարերի տարածքում, դրանով իսկ խանգարելով դրանց փակմանը, նկատվում է աֆոնիա, այսինքն. ձայնի լիակատար բացակայություն. Խոշոր գոյացությունները հաճախ շնչառության դժվարություն են առաջացնում և նույնիսկ շնչահեղձություն են առաջացնում:
Ամենից հաճախ կոկորդի փոքր ուռուցքներն ասիմպտոմատիկ են, չեն խանգարում ձայնալարերի փակմանը և պատահաբար հայտնաբերվում են մարդուն այլ հիվանդության առկայության դեպքում: Լարինգի ուռուցքների ախտորոշումն իրականացվում է քիթ-կոկորդ-ականջաբանի կողմից, այն ներառում է այնպիսի պրոցեդուրաներ, ինչպիսիք են լարինգոսկոպիան, էնդոսկոպիկ բիոպսիան և հետագա հիստոլոգիական հետազոտությունը:
Վոկալ ֆունկցիայի որակը, ինչպես նաև ձայնալարերի շարժունակության և փակման աստիճանը ուսումնասիրվում են այնպիսի մեթոդների կիրառմամբ, ինչպիսիք են ստրոբոսկոպիան, հնչյունագրությունը և էլեկտրագլոտոգրաֆիան: Բացի այդ, որոշվում է առավելագույն հնչյունավորման ժամանակը։ Նաև կոկորդի բարորակ ուռուցքները ախտորոշելու համար, անհրաժեշտության դեպքում, կարող են օգտագործվել MRI, ուլտրաձայնային, գանգի ռադիոգրաֆիա կամ CT:
Անկախ հիվանդության ախտանիշների առկայությունից կամ բացակայությունից՝ կոկորդի բարորակ ուռուցքները ենթակա են բացառապես վիրաբուժական բուժման։ Այսպիսով, կոկորդի ֆիբրոմաները և փոքր պոլիպները բուժելիս դրանց ուռուցքները հեռացվում են էնդոսկոպիկ եղանակով՝ օգտագործելով կոկորդային աքցան կամ հատուկ հանգույց: Վիրահատությունը սովորաբար կատարվում է տեղային անզգայացմամբ, սակայն հնարավոր է նաև ընդհանուր անզգայացում։
Մեկուսացված կոկորդի պապիլոմաները, որոնց լուսանկարները ներկայացված են ստորև, հեռացվում են նույն ձևով.
Մեմբրանի հետ միասին կտրվում են փոքր կիստաները: Եթե դրանց չափերը զգալի են, ապա նախ կատարվում է պունկցիա և ներծծվում է դրանց պարունակությունը, իսկ հետո հեռացնում են կիստի պատերը։ Ռեցիդիվից խուսափելու համար կատարվում է կոկորդի կրիոթերապիա։
Երեխաների և մեծահասակների սահմանափակ կոկորդի պապիլոմաները կարող են հեռացվել կրիո- և լազերային ոչնչացման կամ դիաթերմոկոագուլյացիայի միջոցով: Ռեցիդիվները կանխելու համար ցանկացած վիրաբուժական բուժում պետք է ուղեկցվի իմունոմոդուլացնող թերապիայով և հակավիրուսային դեղամիջոցներով:
Անոթային ծագման ուռուցքները (հեմանգինոմաներ և լիմֆանգիոմաներ) հեռացվում են մի քանի եղանակով, և մեթոդի ընտրությունը կախված է նրանից, թե որքանով է տարածված ուռուցքը, ինչպես նաև նրա աճի բնույթն ու ինտենսիվությունը։ Տեղական հեմանգիոմաները, որոնք բնութագրվում են էկզոֆիտ աճով, սկզբում հեռացվում են, այնուհետև իրականացվում է տուժած տարածքի հակառեցիդիվ բուժում՝ օգտագործելով լազերային ճառագայթում, դիաթերմոկոագուլյացիա կամ կրիոթերապիա։ Էնդոֆիտ աճի և հեմանգիոմաների համատարած բնույթի դեպքում կիրառվում է սկլերոզի կամ ուռուցքը սնուցող անոթների խցանման մեթոդը։
Կոկորդի պապիլոմաների բուժումը ամենադժվար խնդիրն է: Վիրաբուժական միջամտությունը կոկորդում պապիլոմաների բուժման մեջ բաղկացած է լորձաթաղանթի այն հատվածների հեռացումից, որոնք փոփոխված են պապիլոմաների բազմացման արդյունքում։ Այն իրականացվում է հատուկ վիրաբուժական մանրադիտակի միջոցով, որը թույլ է տալիս ճշգրիտ բացահայտել հիվանդ և առողջ հյուսվածքների սահմանները։
Եթե հարցեր ունեք ձեր բժշկին, խնդրում ենք նրանց ուղղել խորհրդատվության էջում: Դա անելու համար սեղմեք կոճակը.
Կայքից նյութեր պատճենելիս անհրաժեշտ է ակտիվ backlink:
Կայքի բոլոր նյութերը միայն տեղեկատվական նպատակներով են:
Պահանջվում է մասնագետի խորհրդատվություն։ Հետադարձ կապ
Աղբյուրը. կոկորդում բարդ հասկացություն է, որը ներառում է նորագոյացություններ, որոնք առաջանում են կոկորդում և կոկորդում: Այս պաթոլոգիան ներառում է նաև ուռուցքներ, որոնք հայտնվում են շնչափողում և շրջակա փափուկ կամ ոսկրային հյուսվածքներում, ձայնալարերի տարածքում: Չարորակ կամ բարորակ նորագոյացություններ կարող են առաջանալ կոկորդի ցանկացած հատվածում, քանի որ կոկորդը նույնպես բաժանված է քթի խոռոչի, օրոֆարնսի և կուլ տալու բաժանմունքի, իսկ կոկորդը բաղկացած է մի քանի տեսակի հյուսվածքներից՝ շարակցական հյուսվածքից, լորձաթաղանթից, մանրաթելային աճառից: Մարդու կոկորդում կան հսկայական քանակությամբ անոթներ և նյարդային վերջավորություններ, որոնք կարող են ենթարկվել քաղցկեղի:
Քաղցկեղի դեպքում մեծ է նաև կոկորդում գտնվող ավշային հանգույցների վնասման հավանականությունը։ Բացի այդ, կոկորդի ճակատային մասում, անմիջապես մաշկի տակ, գտնվում է վահանաձև գեղձը, որը կարող է մետաստազներ տալ չարորակ նորագոյացության։ Հետազոտությունները ցույց են տալիս, որ բարորակ ուռուցքները և ուռուցքաբանությունը կոկորդի և կոկորդի հյուսվածքներում առավել հաճախ հանդիպում են քսանից քառասունհինգ տարեկան տղամարդկանց մոտ: Կեղևի և կոկորդի ձևավորումների մեծ մասը հիվանդության զարգացման վաղ փուլում ախտանշաններ չունեն և, հետևաբար, հայտնաբերվում են պատահականորեն կամ հետագա փուլերում: Ուռուցքային հիվանդությունների վաղ ախտորոշումն ու կանխարգելումը հանգեցնում են կոկորդի քաղցկեղի ընդհանուր թվի նվազմանը։
Կոկորդի ուռուցքների առաջացման ճշգրիտ պատճառները չեն հաստատվել, սակայն ապացուցված է, որ հիմնական գործոններն են.
- Ժառանգական նախատրամադրվածություն;
- Արտաքին ագրեսիվ գործոնների ազդեցությունը;
- կոկորդի քրոնիկ վարակիչ բորբոքային հիվանդություններ.
Գենետիկ գործոն է առաջանում, երբ հարազատներից մեկն արդեն հանդիպել է կոկորդի կամ կոկորդի քաղցկեղի: Արտաքին գործոնները ներառում են հետևյալը.
- ծխելը, ներառյալ պասիվ ծխելը;
- սիստեմատիկ ազդեցություն ալկոհոլի նկատմամբ;
- ածխի կամ ասբեստի փոշու, բենզոլի, նավթամթերքի կամ ֆենոլային խեժերի ինհալացիա վտանգավոր արդյունաբերություններում.
- կախվածություն կծու և աղի սննդից;
- քիմիական կամ ջերմային այրվածքների պատմություն.
Ներքին գործոնները ներառում են տարբեր քրոնիկ հիվանդություններ, ինչպիսիք են տոնզիլիտը, տոնզիլիտը, ֆարինգիտը, տրախեիտը, սինուսիտը, Էպշտեյն-Բարրի վիրուսը, վարակիչ մոնոնուկլեոզը: Ուռուցքները հաճախ առաջանում են այն մարդկանց մոտ, ովքեր իրենց աշխատանքի բնույթից ելնելով չափից շատ են լարում իրենց ձայնալարերը (հաղորդավարներ, երգիչներ, հատկապես օպերային երգիչներ, քահանաներ): Հիվանդների ութսունից իննսուն տոկոսը տղամարդիկ են, ուստի սեռը կարևոր դեր է խաղում կոկորդի ուռուցքների առաջացման գործում:
Դասակարգում
Կոկորդի և կոկորդի ուռուցքները կարող են լինել չարորակ կամ բարորակ՝ ըստ իրենց ընթացքի բնույթի: Երկուսն էլ կարող են լինել բնածին, այսինքն՝ առաջանալ ներարգանդային զարգացման ընթացքում, ինչպես նաև ձեռքբերովի, զարգանալ ողջ կյանքի ընթացքում։ Բարորակ ուռուցքները կոկորդում նկատվում են տասն անգամ ավելի հաճախ, քան չարորակները։ Կախված այն հյուսվածքներից, որոնցից առաջանում են, նման նորագոյացությունները բաժանվում են.
- պապիլոմա կոկորդում - էպիդերմիսի հյուսվածքից;
- ֆիբրոմա և պոլիպ - կապ հյուսվածքի բջիջներից;
- lymphangioma եւ hemangioma - անոթային բջիջներից;
- խոնդրոմա - պատրաստված աճառային հյուսվածքից;
- լիպոմա - ճարպային հյուսվածքից;
- նեյրոմա - նյարդային վերջավորությունների բջիջներից:
Խառը տիպը ներառում է ֆիբրոանգիոման՝ բաղկացած անոթային և թելքավոր հյուսվածքի բջիջներից, նյարդային և շարակցական հյուսվածքներից ձևավորված նեյրոֆիբրոմա և այլն։
Ամենահաճախ հանդիպող չարորակ ուռուցքը կոկորդում թիթեղաբջջային քաղցկեղն է, որը հանդիպում է դեպքերի յոթանասուն տոկոսում: Ամենից հաճախ դրանք կոկորդի կամ կոկորդի լորձաթաղանթի նորագոյացություններ են: Դեպքերի քսան տոկոսում մարդու մոտ ախտորոշվում է ոչ էպիթելային կառուցվածքի ուռուցք՝ լիմֆոմա, սարկոմա, լիմֆոսարկոմա, ադենոկարցինոմա, նեյրոէնդոկրին նորագոյացություն։ Կախված ուռուցքի չափից, մետաստազների առկայությունից և ամբողջ մարմնում քաղցկեղի պրոցեսի տարածվածությունից՝ քաղցկեղի զարգացման չորս փուլ կա.
- Առաջին փուլում նորագոյացությունը դեռ մեծ չափերի չի հասել և կարող է խոցի տեսք ունենալ։ Ուռուցքը տեղայնացված է սուպրագլոտիկ մասում, ինչը դեռ չի հանգեցրել ձայնի տեմբրի փոփոխության։
- Երկրորդ փուլում ուռուցքը կարող է ազդել շրջակա հյուսվածքների վրա՝ տարածվելով սուպրագլոտիկ մասից մինչև ենթաֆարինգիալ տարածություն։ Ձայնալարերը ձեռք են բերում անսովոր շարժում, առաջանում է խռպոտություն, իսկ շրջանային ավշային հանգույցները չեն տուժում։
- Երրորդ փուլում ուռուցքաբանական պրոցեսը տեղափոխվում է դեպի գլոտիս, ձայնալարերն այլևս չեն կարողանում նորմալ շարժվել, ախտահարվում է ուռուցքի կողքի արգանդի վզիկի մեկ ավշային հանգույցը և մեծանում է մինչև երեք սանտիմետր։
- Չորրորդ փուլը բաժանված է երեք ենթափուլերի.
- 4A – ախտահարվում է վահանաձև գեղձի աճառը, ինչպես նաև հյուսվածքները, որոնք շրջապատում են կոկորդը և կոկորդը: Ուռուցքաբանական պրոցեսը կարող է տարածվել կերակրափողի, վահանաձև գեղձի, շնչափողի վրա։ Մետաստազները տարածվում են ուռուցքի երկու կողմի ավշային հանգույցներում, ինչի արդյունքում դրանք ավելանում են ավելի քան վեց սանտիմետրով։
- 4B – առաջանում է ողնաշարի ջրանցքի, քներակ զարկերակի, կրծքավանդակի խոռոչի օրգանների և հյուսվածքների քաղցկեղ: Լիմֆյան հանգույցներում առաջանում են բազմաթիվ մետաստազներ, որոնց չափը կարող է լինել ցանկացած չափի։
- 4C - մետաստազներ են առաջանում հեռավոր օրգաններում:
Հաճախ քաղցկեղի առաջին նշաններն ի հայտ են գալիս միայն երրորդ փուլում, երբ վիրահատական միջամտությունն այլևս արդյունավետ չէ, ուստի կարևոր է պարբերաբար անցկացնել սովորական հետազոտություններ։
Ախտանիշներ
Կախված պաթոլոգիայի բնույթից, կոկորդի ուռուցքների ախտանիշները կարող են տարբեր լինել: Բարորակ նորագոյացությունների դեպքում կլինեն այնպիսի նշաններ, ինչպիսիք են կոկորդում օտար առարկայի զգացումը, ցավը, պարբերական հազը, ինչպես նաև քթով շնչելու դժվարությունը, ձայնի փոփոխությունը՝ խռպոտություն կամ քթի ձայն: Խոշոր ուռուցքները կարող են խաթարել կուլ տալու և շնչառության գործառույթը: Առավել ցայտուն են չարորակ ուռուցքների դրսեւորումները։ Դրանք ներառում են.
- սկսվում է հաճախակի չոր հազ առանց վարակիչ հիվանդության.
- առաջանում է կոկորդի ցավ, որն իր բնույթով կտրում է և կարող է ճառագայթվել ախտահարված կողմի ականջի կամ տաճարի տարածքին.
- palatine tonsils մեծանում;
- կարող է առաջանալ լսողության խանգարում;
- ձայնային ծալքի վնասումը հանգեցնում է ձայնի փոփոխության կամ դրա կորստի.
- արյունը կարող է առկա լինել խորխի մեջ, ինչը վկայում է ուռուցքի քայքայման մասին.
- բերանից տհաճ հոտ է գալիս;
- բորբոքային գործընթաց է զարգանում պարոդոնտալ հյուսվածքներում, ինչը հանգեցնում է դրանց կորստի.
- արգանդի վզիկի ավշային հանգույցները դառնում են ընդլայնված և ցավոտ;
- առաջանում է կոկորդի այտուց և Ադամի խնձորի մեծացում։
Պաթոլոգիայի զարգացման վերջին փուլերում, երբ ուռուցքը սկսում է քայքայվել, առաջանում է քաղցկեղային թունավորում, որի արդյունքում առաջանում է թուլություն, առաջանում է ենթաբեր հիպերտերմիա, անհետանում է ախորժակը և նվազում է մարմնի քաշը։ Մարդն իրեն հոգնած է զգում և չի կարողանում աշխատել:
Եթե ինչ-որ նշաններ հայտնվեն, դուք պետք է անհապաղ այցելեք բժշկի՝ ախտորոշիչ միջոցառումներ անցնելու համար։
Ախտորոշում
Եթե կոկորդում ուռուցք կա, ապա ախտորոշումը սկսվում է անամնեզ հավաքելով և հիվանդի գանգատները լսելով: Այնուհետև բժիշկը անցկացնում է պալպացիոն հետազոտություն, որի ընթացքում նա շոշափում է արգանդի վզիկի ավշային հանգույցները և հենց պարանոցը: Բժիշկը պետք է հայելիներով զննի բերանի խոռոչը, լեզուն, նշագեղձերը, ինչպես նաև քսուք վերցնի կոկորդի լորձաթաղանթից։ Եթե նախնական հետազոտության ժամանակ ուռուցքը տեսանելի չէ, բայց նկատվում է ավշային հանգույցի մեծացում, ապա կատարվում է բարակ ասեղային ասպիրացիա, որից հետո հավաքված կենսանյութն ուղարկվում է հյուսվածաբանական հետազոտության, իսկ հիվանդին՝ լրացուցիչ ախտորոշիչ միջոցառումների.
- Լարինգոսկոպիա և ֆիբրոլարինգոսկոպիա - օգնում են որոշել մակերևույթի տեղագրության փոփոխությունները, դրա գույնը և բացահայտել ափսեի առկայությունը: Պրոցեդուրայի ընթացքում կատարվում է կասկածելի հյուսվածքի նպատակային բիոպսիա։
- Տրախեոսկոպիան շնչափողի հետազոտություն է՝ ուռուցքաբանական պրոցեսի տարածվածության աստիճանը որոշելու համար։
- Վահանաձև գեղձի և արգանդի վզիկի ավշային հանգույցների ուլտրաձայնային հետազոտություն՝ մետաստազները հայտնաբերելու համար:
- Կրծքավանդակի, ծնոտի և ներուղեղային սինուսների ռենտգեն - նույն նպատակով:
- Մագնիսական ռեզոնանսը կամ համակարգչային տոմոգրաֆիան կոնտրաստային նյութի ներդրմամբ ամենատեղեկատվական մեթոդներն են ուռուցքի գտնվելու վայրը, չափը և աճի աստիճանը որոշելու համար:
Որոշելու համար, թե որքանով են ձայնալարերը անշարժացված և փոխված գլոտի ձևը, կատարվում է հնչյունական հատկությունների ուսումնասիրություն հնչյունագրության, էլեկտրագլոտոգրաֆիայի և ստրոբոսկոպիայի միջոցով։ Ընդհանուր կլինիկական պարամետրերը որոշելու, ինչպես նաև ուռուցքային մարկերների առկայության համար թեստավորելու համար պարտադիր է արյուն և մեզի ընդունում: Միայն ամբողջական հետազոտությունից հետո բժիշկը կարող է նշանակել թերապիա:
Երբ ուռուցքները հայտնվում են կոկորդում կամ կոկորդում, բուժման մեթոդները կարող են տարբեր լինել՝ կախված ուռուցքի չափից, կառուցվածքից և տեղակայությունից: Բարորակ ուռուցքների բուժման ամենաարդյունավետը վիրահատությունն է: Փոքր միայնակ պոլիպները կամ ֆիբրոիդները հեռացվում են էնդոսկոպիկ վիրահատության միջոցով՝ օգտագործելով կոկորդի աքցան կամ թակարդ: Կիստայի դեպքում կատարվում է նորագոյացության պարունակության նախնական ներծծում, որից հետո այն թաղանթի հետ միասին կտրվում է, հիմքը ենթարկվում է կրիոթերապիայի՝ ռեցիդիվը կանխելու համար։
Պապիլոմատոզի հայտնաբերման դեպքում լորձաթաղանթի պաթոլոգիկ փոփոխված հատվածը կտրվում է: Քաղցկեղի բուժումն իրականացվում է համապարփակ՝ կիրառվում է ուռուցքի վիրաբուժական հեռացում՝ քիմիական և ճառագայթային թերապիայի ավելացմամբ։ Խոշոր ուռուցքների դեպքում ժամանակավոր տրախեոստոմիայի տեղադրմամբ կարելի է կատարել կոկորդի կամ կոկորդի մասնակի հեռացում, իսկ հեռացումից հետո՝ կոկորդի վիրահատություն։
Կոկորդի բարորակ ուռուցքների կանխատեսումը շատ դեպքերում բարենպաստ է, հատկապես, եթե պաթոլոգիան հայտնաբերվել է այն ժամանակ, երբ ուռուցքը դեռ փոքր է: Եթե կոկորդի ուռուցքը չարորակ է, ապա պրոգնոստիկ տվյալները կախված են հիվանդության հայտնաբերման փուլից։ Առաջին փուլում հնգամյա գոյատևման մակարդակը մոտավորապես ութսուն տոկոս է, երկրորդ փուլում՝ մինչև յոթանասուներկու, երրորդ փուլի ուռուցքով, հիվանդների մինչև հիսունհինգ տոկոսը գոյատևում է, իսկ չորրորդում՝ հարյուրից ոչ ավելի, քան քսանհինգ հոգի: Կանխարգելիչ միջոցառումները ներառում են վատ սովորություններից հրաժարվելը, վերին շնչուղիների վարակիչ հիվանդությունների ժամանակին բուժումը և այլ պաթոլոգիական գործոններից խուսափելը:
Կայքի բոլոր նյութերը տրամադրվում են տեղեկատվական և տեղեկատու նպատակներով, պրոֆեսիոնալ բժիշկը պետք է ախտորոշի և նշանակի բուժում:
Առողջության հետ կապված ցանկացած հարցի դեպքում անհրաժեշտ է խորհրդակցել ձեր բժշկի հետ: