ยาลดน้ำตาลในช่องปากสมัยใหม่ กลุ่มเภสัชวิทยา - ยาสังเคราะห์ฤทธิ์ลดน้ำตาลและยาอื่นๆ
รายชื่อยาลดน้ำตาลในเลือดในช่องปากประกอบด้วยยาหลายสิบชนิด แท็บเล็ตเพื่อลดน้ำตาลไม่ได้ถูกกำหนดทันทีเสมอไป ในระยะเริ่มแรกของโรคมักจะเป็นไปได้ที่จะบรรลุระดับน้ำตาลในเลือดให้เป็นปกติหากผู้ป่วยโรคเบาหวานปฏิบัติตามการบำบัดด้วยอาหารที่กำหนดและออกกำลังกายเป็นประจำทุกวัน
มีเพียงแพทย์ด้านต่อมไร้ท่อที่รักษาผู้ป่วยเท่านั้นที่สามารถเลือกยาลดกลูโคสได้อย่างเพียงพอ เมื่อสั่งยาเม็ด ควรคำนึงถึงสิ่งต่อไปนี้:
- ระดับการดูดซึมในลำไส้
- ความแรงของยา
- ระยะเวลาในการกำจัดสารออกฤทธิ์ออกจากร่างกาย
- กิจกรรมของยาที่เกี่ยวข้องกับระยะการหลั่งอินซูลิน
- ความสามารถในการทนต่อยา – คำนึงถึงวิถีชีวิตและโรคร่วมด้วย
- ความเป็นไปได้ที่จะติดยาเม็ด;
- โดยที่ส่วนประกอบของยาถูกขับออกทางอวัยวะ - ตับหรือไต;
- ผลข้างเคียง.
กลไกการออกฤทธิ์ของ PSSP (คำนี้หมายถึงยาลดน้ำตาลในช่องปาก) จากกลุ่มต่าง ๆ แตกต่างกันเนื่องจากจะขึ้นอยู่กับส่วนประกอบบางอย่าง เม็ดยาลดน้ำตาลในเลือดส่วนใหญ่ทำให้ระดับกลูโคสเป็นปกติโดย:
- การกระตุ้นการหลั่งอินซูลินของต่อม
- เพิ่มประสิทธิภาพของฮอร์โมนที่ผลิต
- ลดปริมาณน้ำตาลในเลือดในอวัยวะและเลือด
การจำแนกประเภทช่วยในการเลือกยาลดกลูโคสที่เหมาะสมสำหรับโรคเบาหวานประเภท 2 ไฮไลท์:
- ซัลโฟนิลยูเรีย;
- ยาจากกลุ่มบิกัวไนด์
- สารยับยั้งอัลฟาไกลโคซิเดส;
- ยาเสพติด thiazolidinediones;
- ร่อน
เพื่อรักษาระดับน้ำตาลให้คงที่ ผู้ป่วยมักจะได้รับการบำบัดแบบผสมผสาน โดยรับ PSSP จากกลุ่มต่างๆ ยารุ่นล่าสุดมีข้อได้เปรียบเหนือยาแผนโบราณหลายประการ แต่เมื่อเลือกยาเหล่านี้ควรคำนึงถึงความแตกต่างของโรคด้วย
PSSP จากกลุ่มบิ๊กกัวไนด์
รายการยาลดน้ำตาลที่หลากหลายสำหรับโรคเบาหวานประเภท 2 ได้แก่ biguanides ซึ่งเป็นยารับประทานที่ป้องกันการขนส่งกลูโคสจากตับไปยังอวัยวะต่างๆ และเร่งการดูดซึมและสลายในเนื้อเยื่อของกล้ามเนื้อ พวกเขาไม่ได้เพิ่มการหลั่งฮอร์โมนของตัวเอง
Biguanides ยับยั้งการสืบพันธุ์ของไลโปโปรตีนและกรดซึ่งช่วยลดการเกิดการเปลี่ยนแปลงของหลอดเลือด ในขณะเดียวกันน้ำหนักก็ลดลงซึ่งมีประโยชน์อย่างยิ่งหากผู้ป่วยเบาหวานชนิดที่ 2 มีอาการอ้วน เมื่อรักษาด้วย biguanides จะไม่มีความรู้สึกหิวซึ่งส่งผลดีต่อการปฏิบัติตามการบำบัดด้วยอาหารด้วย
ข้อเสียของ biguanides คือการสะสมของกรดในเลือดซึ่งนำไปสู่ภาวะกรดคีโตซิส ยาในกลุ่มนี้ไม่ได้รับอนุญาตให้ใช้หากมีประวัติโรคหัวใจและหลอดเลือด เคยมีอาการหัวใจวาย ไตวายหรือหายใจล้มเหลว มีข้อห้ามในการแก้ไขน้ำตาลในทุกภาคการศึกษาของการตั้งครรภ์และหากผู้ป่วยโรคเบาหวานเป็นโรคพิษสุราเรื้อรัง
สารออกฤทธิ์ของ biguanides คือ metmorphine โดยมีการผลิตยาเม็ดหลายประเภทบนพื้นฐานของมัน รายการของพวกเขาประกอบด้วย:
- กลูโคฟาจ เพื่อให้บรรลุผลในการลดกลูโคสจึงใช้ยาโดยไม่หยุดชะงัก เมื่อรับประทานให้หลีกเลี่ยงการใช้แอลกอฮอล์และผลิตภัณฑ์ที่มีเอทานอล Glucophage Long มีสาร metamorphine ที่มีฤทธิ์เป็นเวลานาน
- บาโกเมต. ผลข้างเคียงมักถูกบันทึกไว้มากขึ้นเมื่อใช้ยาในการรักษาผู้ป่วยสูงอายุ
- ซิโอฟอร์. ยาลดน้ำตาลในเลือดร่วมกับการรับประทานอาหารที่มีคาร์โบไฮเดรตต่ำสามารถช่วยให้คุณลดน้ำหนักได้อย่างรวดเร็ว
- เมตฟอร์มินอาคริ กิจกรรมการรักษาเต็มรูปแบบของยาจะเกิดขึ้นได้หลังจากใช้งานไปสองสัปดาห์
Biguanides ไม่ทำให้น้ำตาลลดลงอย่างรวดเร็ว แต่ขนาดยาจะถูกเลือกเป็นรายบุคคลสำหรับผู้ป่วยแต่ละราย
อนุพันธ์ของซัลโฟนิลยูเรีย
การกระทำของยารับประทานในช่องปากฤทธิ์ลดน้ำตาลในเลือดกับซัลโฟนิลยูเรียนั้นขึ้นอยู่กับการกระตุ้นการทำงานของเซลล์เกาะเล็ก ๆ ของต่อมซึ่งส่งผลให้การผลิตอินซูลินเพิ่มขึ้น ในเวลาเดียวกัน ยา:
- ปรับปรุงความไวของตัวรับเนื้อเยื่อต่อฮอร์โมน
- ระงับการสร้างกลูโคส - การก่อตัวของกลูโคสจากไขมันและโปรตีนที่มาพร้อมกับอาหาร
- ยับยั้งการทำงานของเซลล์อัลฟ่าที่อยู่ในตับอ่อนและรับผิดชอบในการหลั่งกลูคากอนซึ่งเป็นฮอร์โมนที่มีผลตรงกันข้ามกับอินซูลิน
- ยับยั้งการปล่อยสารที่มีกลูโคสออกจากเซลล์ตับ
ยาลดความดันโลหิตชนิดซัลโฟนิลยูเรียรุ่นใหม่มีการใช้กันอย่างแพร่หลายในการรักษาผู้ป่วยโรคเบาหวาน ผลข้างเคียงที่อาจเกิดขึ้น ได้แก่ อาการคลื่นไส้ โรคทางเดินอาหารผิดปกติ แบคทีเรียผิดปกติ ปวดศีรษะ และปัญหาเกี่ยวกับไต ข้อห้ามสำหรับการใช้งาน:
- ด้วยการลดน้ำหนักตัวในผู้ป่วยอย่างต่อเนื่อง
- สำหรับการติดเชื้อเฉียบพลันและการผ่าตัด
- สำหรับโรคไตและตับที่รุนแรง
พวกมันมีผลทำให้ทารกอวัยวะพิการดังนั้นจึงไม่ได้กำหนดให้หญิงตั้งครรภ์ กลุ่มซัลโฟนิลยูเรียประกอบด้วย:
- คลอร์โพรพาไมด์ ระยะเวลาของฤทธิ์ลดน้ำตาลในเลือดคือ 24 ชั่วโมง
- ไกลเบนคลาไมด์. ใช้ในการรักษาโรคเบาหวานตั้งแต่กลางศตวรรษที่ยี่สิบ
- มานินิล. เพื่อให้บรรลุผลฤทธิ์ลดน้ำตาลในเลือดที่ยั่งยืน ควรรับประทานยาเม็ดทุกวันในเวลาเดียวกัน
- ไกลพิไซด์ กำหนดด้วยความระมัดระวังสำหรับผู้ป่วยที่ร่างกายอ่อนแอ
- กลิกลาไซด์. เพื่อป้องกันภาวะน้ำตาลในเลือดต่ำแนะนำให้กินเป็นประจำคุณไม่ควรปฏิบัติตามอาหารที่เข้มงวด
การให้ยาเกินขนาดทำให้เกิดภาวะน้ำตาลในเลือดต่ำ Sulfonylureas จะไม่ได้ผลหากเซลล์เบต้าส่วนใหญ่ตายไปแล้ว ในขณะที่พาพวกเขาไปพวกเขาก็ทานอาหาร ด้วยเหตุผลที่ไม่ทราบสาเหตุ sulfonylurea ไม่มีคุณสมบัติในการลดกลูโคสในผู้ป่วยบางราย
กลินิดส์
Glinides มีผลกระตุ้นเซลล์เบต้าของต่อม ยาช่วยรักษาระดับน้ำตาลในเลือดให้คงที่ความเสี่ยงที่ร่างกายลดลงอย่างรวดเร็วนั้นต่ำกว่ามากเมื่อเทียบกับยาซัลโฟนิลยูเรีย
คุณสมบัติในการลดน้ำตาลมีความคล้ายคลึงกับอนุพันธ์ของ sulfonylurea ไม่แนะนำให้ใช้ยาเม็ดจากทั้งสองกลุ่มพร้อมกัน
น้ำหนักจะไม่เพิ่มขึ้นเมื่อใช้ แพทย์มักกำหนดให้ผู้ป่วยโรคเบาหวานประเภท 2 เป็นยาลดกลูโคสเริ่มแรก ด้วยการใช้ glinides ที่กำหนดในระยะยาวคุณสมบัติฤทธิ์ลดน้ำตาลในเลือดจะลดลง
รายการ glinides ประกอบด้วยยาสองชนิด:
- รีพากลิไนด์;
- นาเทกลิไนด์
เม็ดแรกมีอยู่ในแท็บเล็ต Novonorm ส่วนเม็ดที่สองใน Starlix Repaglinide ซึ่งแตกต่างจาก nateglinide ยังช่วยลดภาวะน้ำตาลในเลือดสูงที่ปรากฏขึ้นหากผู้ป่วยโรคเบาหวานหิวเป็นเวลานาน
Glinides ไม่มีข้อจำกัดด้านอายุ และมักรับประทานร่วมกับ PSSP อื่นๆ ใช้ด้วยความระมัดระวังหากคุณเป็นโรคตับ ยาเหล่านี้ไม่ได้กำหนดไว้สำหรับโรคเบาหวานที่ต้องพึ่งอินซูลิน
ยาจากกลุ่มไทอาโซลิดิเนดิโอเนส
Thiazolidinediones หรือ glitazones ช่วยเพิ่มความไวของตัวรับเนื้อเยื่อต่ออินซูลิน การผลิตกลูโคสถูกระงับและในขณะเดียวกันการบริโภคก็เพิ่มขึ้น มีหลักฐานว่ากลิตาโซนสามารถลดความเสี่ยงในการเกิดโรคของหัวใจและหลอดเลือดได้ แต่ถึงกระนั้นก็ตาม thiazolidinediones ไม่ค่อยถูกกำหนดในการรักษาผู้ป่วยโรคเบาหวานเนื่องจากในทุกขั้นตอนของการรักษาพวกเขาสามารถ:
- ส่งผลให้น้ำหนักตัวเพิ่มขึ้นสาเหตุหลักมาจากการสะสมของของเหลวในร่างกาย อาการบวมน้ำมักกระตุ้นให้เกิดภาวะหัวใจล้มเหลว
- ส่งเสริมการแตกหัก เมื่อรับประทานกลิตาโซน เนื้อเยื่อกระดูกจะบางลง ความหนาแน่นของมันจะลดลง และการบาดเจ็บเพียงเล็กน้อยก็ทำให้เกิดรอยแตกได้ ดังนั้นจึงไม่มีการจ่ายยาให้กับสตรีในช่วงวัยหมดประจำเดือนหรือหากผู้ป่วยตรวจพบปัจจัยเสี่ยงแล้ว
- ทำให้เกิดกลาก ในระหว่างการรักษาด้วยกลิตาโซน ผู้ป่วยบางรายอาจประสบกับการเปลี่ยนแปลงของผิวหนัง
รายชื่อ thiazolidinediones ได้แก่ Rosiglitazone (Avandia, Roglit) และ Pioglitazone (Actos, Diaglitazone) ใช้สำหรับภาวะไตวาย
PSSP - สารยับยั้งอัลฟากลูโคซิเดส
ผลการลดน้ำตาลของสารยับยั้งอัลฟากลูโคซิเดสตามการวิจัยทางการแพทย์มีความสัมพันธ์กับการดูดซึมส่วนประกอบคาร์โบไฮเดรตในอาหารในลำไส้ที่บกพร่อง ส่งผลให้ระดับน้ำตาลในเลือดสูงไม่พัฒนา สารยับยั้งเอนไซม์ไม่ทำให้น้ำหนักตัวเพิ่มขึ้น แต่มีผลข้างเคียง:
- การหยุดชะงักของกระบวนการย่อยอาหาร
- การก่อตัวของก๊าซเพิ่มขึ้น
- ท้องเสีย.
ปฏิกิริยาที่ไม่พึงประสงค์สามารถหลีกเลี่ยงได้หากคุณปฏิบัติตามกฎการบริหาร การรักษาด้วยสารยับยั้งอัลฟากลูโคซิเดสเริ่มต้นด้วยขนาดที่ต่ำ รับประทานยาเม็ดลดน้ำตาลพร้อมกับมื้ออาหาร แนะนำให้รับประทานอาหาร - จำกัด ปริมาณคาร์โบไฮเดรตที่ย่อยได้ไม่ดี ปริมาณจะเพิ่มขึ้นเรื่อย ๆ - มากถึง 25 มก. ต่อสัปดาห์ เมื่อใช้สารยับยั้งอย่างถูกต้อง ผลข้างเคียงจะลดลง โดยปกติจะเกิดขึ้นภายในหนึ่งเดือน
สารออกฤทธิ์ของสารยับยั้งเอนไซม์คืออะคาร์โบสโดยผลิตยา Voglibose, Miglitol, Glucobay เป็นหลัก
ยาลดน้ำตาลในเลือดรุ่นล่าสุด

ยาลดน้ำตาลในเลือดรุ่นใหม่มีประสิทธิภาพสูงและมีผลข้างเคียงน้อย รายการของพวกเขารวมถึงสารยับยั้ง dipeptidyl peptidase ภายใต้อิทธิพลของพวกเขาการผลิต incretin ซึ่งเป็นฮอร์โมนที่ส่งผลต่อการสร้างอินซูลินจะถูกเปิดใช้งาน
ยาลดน้ำตาลในเลือดรุ่นใหม่ใช้ทั้งแบบอิสระและร่วมกับยาลดความดันโลหิตชนิดอื่น ไม่ทำให้น้ำหนักเพิ่มขึ้นและสามารถทนต่อการรักษาในระยะยาวได้ดี ตัวแทน:
- จานูเวีย. รับประทานยาเม็ดขนาด 25, 50 หรือ 100 มก. วันละครั้งพร้อมหรือหลังอาหารทันที ยานูเวียช่วยเพิ่มการหลั่งอินซูลินเฉพาะในกรณีที่น้ำตาลในร่างกายเพิ่มขึ้นเท่านั้น ดังนั้นหลังจากรับประทานยาแล้วจึงไม่มีความเสี่ยงต่อภาวะน้ำตาลในเลือดต่ำ การใช้ยาไม่เพียงแต่สามารถรักษาโรคเบาหวานเท่านั้น แต่ยังป้องกันภาวะแทรกซ้อนจากโรคเบาหวานอีกด้วย
- กัลวัส. เพิ่มการหลั่งของโพลีเปปไทด์ เพิ่มความไวของเซลล์เกาะเล็ก มีประสิทธิภาพด้วยการยึดมั่นในการออกกำลังกายและการบำบัดอาหารไปพร้อมๆ กัน
การจำแนกประเภทของยาเม็ดลดน้ำตาลสมัยใหม่ยังรวมถึงยาทางเลือกด้วย ซึ่งรวมถึง DiabeNot ยาเป็นธรรมชาติที่สร้างขึ้นบนพื้นฐานของส่วนประกอบของพืชส่งเสริม:
- การกระตุ้นเบต้าเซลล์
- การทำให้กระบวนการเผาผลาญเป็นปกติ
- ทำความสะอาดน้ำเหลืองและเลือด
- เสริมสร้างภูมิคุ้มกัน
การทดลองทางคลินิกได้พิสูจน์แล้วว่า DiabeNot ช่วยลดน้ำตาลในร่างกายและป้องกันภาวะแทรกซ้อน การรับประทานยาจะช่วยฟื้นฟูการทำงานของตับอ่อนและเซลล์ตับและไม่ก่อให้เกิดอาการไม่พึงประสงค์ รับประทานแคปซูลวันละสองครั้ง
ยาลดน้ำตาลในเลือดในระหว่างตั้งครรภ์
หลังการตั้งครรภ์ การรักษาด้วย PSSP มีข้อห้ามในสตรี ส่วนประกอบของยาลดน้ำตาลส่วนใหญ่จะแทรกซึมเข้าไปในรกซึ่งอาจส่งผลเสียต่อพัฒนาการของทารกในครรภ์
ผู้ป่วยโรคเบาหวานหลังปฏิสนธิจะถูกถ่ายโอนไปยังการรักษาด้วยอินซูลิน ฮอร์โมนจะถูกเลือกในปริมาณที่สอดคล้องกับ PSSP ที่ใช้ก่อนหน้านี้
มีความจำเป็นต้องตรวจสอบระดับน้ำตาลอย่างต่อเนื่องหญิงตั้งครรภ์ควรได้รับการตรวจเลือดและปัสสาวะเป็นประจำ ระยะของโรคเบาหวานในระหว่างตั้งครรภ์ยังขึ้นอยู่กับอาหารและการออกกำลังกายด้วย
ตามหลักการแล้ว ผู้หญิงที่เป็นโรคเบาหวานควรวางแผนการตั้งครรภ์ล่วงหน้า
- คุณสมบัติที่ทำให้ทารกอวัยวะพิการของยาลดน้ำตาลในเลือดปรากฏชัดเจนในสัปดาห์แรกหลังการปฏิสนธิซึ่งนำไปสู่การตายของตัวอ่อน
- หากผู้หญิงวางแผนที่จะคลอดบุตร แพทย์ที่เข้ารับการรักษาสามารถส่งเธอไปรับการรักษาด้วยอินซูลินล่วงหน้าได้
ยาลดน้ำตาลสำหรับผู้ป่วยโรคเบาหวานได้รับการคัดเลือกจากแพทย์ ทางเลือกที่เป็นอิสระของพวกเขานั้นยากและทำให้เกิดโรคแทรกซ้อนที่ไม่พึงประสงค์ ในระยะเริ่มแรกของการรักษาผู้ป่วยควรติดตามความเป็นอยู่ของเขาอย่างใกล้ชิดและทำการตรวจระดับน้ำตาลในเลือดอย่างต่อเนื่อง การสั่งยาลดน้ำตาลกลูโคสไม่ได้เป็นข้อบ่งชี้ในการหยุดรับประทานอาหาร หากไม่ปฏิบัติตามข้อจำกัดด้านอาหาร การรักษา PSSP จะไม่เกิดประโยชน์
ในระหว่างโรคเบาหวานประเภท 2 การหลั่งอินซูลินบกพร่องหรือความต้านทานต่ออินซูลินส่วนปลายจะปรากฏขึ้น โรคเรื้อรังนี้ซึ่งส่วนใหญ่มักดำเนินไปโดยไม่คำนึงถึงวิธีการรักษาสามารถทำให้เกิดโรคต่าง ๆ ของอวัยวะสำคัญได้ การดื้อต่ออินซูลินเป็นการตอบสนองทางชีวภาพที่ไม่มีประสิทธิภาพของเซลล์ต่อการทำงานของอินซูลิน แม้ว่าความเข้มข้นจะเป็นไปตามมาตรฐานทางสรีรวิทยาก็ตาม

กลยุทธ์ของมาตรการทางการแพทย์ที่ใช้สำหรับการรักษาด้วยยามีวัตถุประสงค์เพื่อทำให้กระบวนการทางชีววิทยาที่เป็นสาเหตุของโรคเป็นปกติ ความต้านทานต่ออินซูลินลดลง และการทำงานของเซลล์ β ดีขึ้น

หนึ่งในเงื่อนไขหลักสำหรับการรักษาโรคให้ประสบความสำเร็จคือการตรวจพบโรคได้เร็วที่สุด การวินิจฉัยสมัยใหม่ทำให้สามารถระบุความเบี่ยงเบนในขั้นตอนของการหยุดชะงักของการตอบสนองที่ถูกต้องของเซลล์ต่อการเพิ่มระดับน้ำตาลในเลือด

หลังการวินิจฉัยจะใช้การบำบัดเชิงรุกซึ่งทำให้สามารถบรรลุค่าระดับน้ำตาลในเลือดเป้าหมายในเวลาที่สั้นที่สุด สามารถใช้การบำบัดแบบเดี่ยวและแบบผสมผสานได้ โดยแพทย์ที่เข้ารับการรักษาจะตัดสินใจโดยเฉพาะขึ้นอยู่กับระยะและลักษณะของโรค

หลังจากการตรวจสุขภาพเป็นประจำ คุณสามารถปรับเปลี่ยนวิธีการได้ตามผลการทดสอบที่ได้รับ นอกจากนี้หากจำเป็น จะทำการบำบัดด้วยอินซูลิน เพื่อชดเชยการหยุดชะงักของการเผาผลาญคาร์โบไฮเดรต
ตัวชี้วัดในการสั่งจ่ายยาบำบัด กลุ่มยา
หลังจากเริ่มใช้ยาความน่าจะเป็นที่การหลั่งอินซูลินกลับคืนสู่ค่าปกติจะลดลงอย่างมีนัยสำคัญโดยส่วนใหญ่แล้วต่อมจะฝ่ออย่างสมบูรณ์ เมื่อได้รับการวินิจฉัยแล้ว จะมีการพยายามรับประทานอาหาร เพิ่มการออกกำลังกาย และการเปลี่ยนแปลงวิถีชีวิตในระยะแรก เฉพาะในกรณีที่ความพยายามที่จะรักษาโรคด้วยวิธีเหล่านี้ไม่ได้ผลจึงกำหนดให้การรักษาด้วยยา

ยารับประทานแบ่งออกเป็นสามประเภท
| ยา | คำอธิบาย |
|---|---|
| สารคัดหลั่ง | มีความสามารถในการเพิ่มการหลั่งอินซูลินอย่างมีนัยสำคัญโดยเลือกความเข้มข้นที่เหมาะสมในเลือดโดยการเปลี่ยนขนาดยา ระยะเวลาของเอฟเฟกต์อาจสั้นหรือยาวนาน กลุ่มแรกประกอบด้วย glinides กลุ่มที่สองประกอบด้วยอนุพันธ์ของซัลโฟนิลยูเรีย |
| สารออกฤทธิ์ที่ช่วยลดความต้านทานต่ออินซูลินทำให้เซลล์สามารถตอบสนองต่ออินซูลินในเลือดได้อย่างเพียงพอ | สารออกฤทธิ์ ได้แก่ thiazolidinediones และ biguanides |
| ป้องกันการดูดซึมกลูโคสในลำไส้ | ไม่เข้าสู่กระแสเลือดและถูกกำจัดออกจากร่างกายตามธรรมชาติ ยากลุ่มนี้รวมถึงสารยับยั้งα-glucosidase |

การสั่งยาเฉพาะเจาะจงสามารถทำได้หลังจากได้รับการวินิจฉัยที่ถูกต้องแล้วเท่านั้น การออกฤทธิ์ของสารออกฤทธิ์ต้องสอดคล้องกับสาเหตุของโรคเบาหวานประเภท 2 และมุ่งเป้าไปที่การกำจัดมัน มีรายการยาที่ใช้บ่อยที่สุด
สารคัดหลั่ง (สารกระตุ้นอินซูลิน)
ยาที่ได้รับความนิยมมากนั้นผลิตขึ้นโดยใช้ซัลโฟนิลยูเรียและมีประสิทธิผลและอัตราการดูดซึมแตกต่างกัน ต้องใช้ปริมาณที่เข้มงวด การให้ยาเกินขนาดอาจทำให้เกิดภาวะน้ำตาลในเลือดต่ำ นี่เป็นภาวะทางพยาธิวิทยาที่เกิดจากความเข้มข้นของกลูโคสในเลือดลดลงอย่างรวดเร็ว ระยะที่ไม่รุนแรงนั้นมีลักษณะเป็นผิวสีซีดเหงื่อออกและอัตราการเต้นของหัวใจเพิ่มขึ้น ในรูปแบบที่รุนแรง ความสับสน ความบกพร่องในการพูด การสูญเสียการเคลื่อนไหวและการปฐมนิเทศจะปรากฏขึ้น ผู้ป่วยอาจตกอยู่ในอาการโคม่า

เซลล์เบต้าของตับอ่อนถูกกระตุ้นโดยสารออกฤทธิ์ซึ่งนำไปสู่การหลั่งอินซูลินเพิ่มขึ้น ระยะเวลาของการออกฤทธิ์ถูกจำกัดด้วยความมีชีวิตของเซลล์
- ข้อดี.พวกเขามีผลการรักษาที่เด่นชัดลด HbA1C ลง 2% กระตุ้นการหลั่งสูงสุดในช่วงต้น มีเพียงช่องโพแทสเซียมเท่านั้นที่ถูกบล็อก ผู้ป่วยที่รับประทานยาดังกล่าวไม่จำเป็นต้องเปลี่ยนมาใช้อินซูลินในระยะของโรคหลอดเลือดหัวใจ
- ข้อบกพร่อง.ในระหว่างการบริหารจะรู้สึกหิวมากขึ้นและน้ำหนักของผู้ป่วยจะเพิ่มขึ้นอย่างรวดเร็ว
ข้อห้ามได้แก่ การตั้งครรภ์และให้นมบุตร การขาดเบต้าเซลล์อย่างเห็นได้ชัด การทำงานของต่อมไทรอยด์ฝ่อ

ยาแผนปัจจุบันเป็นของรุ่นที่สองและมีผลลดน้ำตาลที่เด่นชัด เผาผลาญโดยเซลล์ตับไม่มีผลเสียต่อไต ปริมาณสูงสุดต่อวันต้องไม่เกิน 20 มก. สำหรับผู้สูงอายุ ขนาดยาจะลดลงเหลือ 10 มก. รับประทานยาเม็ดวันละสองครั้ง โดยปรับขนาดยาโดยคำนึงถึงความรุนแรงของโรค ประเมินผลหลังจากใช้อย่างต่อเนื่องเป็นเวลา 4 สัปดาห์ หากการเปลี่ยนแปลงเชิงบวกไม่เพียงพอ ควรเปลี่ยนไปใช้การรักษาแบบผสมผสาน

อยู่ในอันดับที่สองในแง่ของความถี่ในการสั่งยา โดยจำลองการหลั่งอินซูลินสูงสุดในระยะแรก และไม่เพียงแต่สามารถลดระดับน้ำตาลในเลือดเท่านั้น แต่ยังปรับปรุงพารามิเตอร์ทางรีโอโลจีอีกด้วย มีผลดีต่อการไหลเวียนโลหิต ป้องกันการเกิดโรคจอประสาทตา และมีคุณสมบัติต้านอนุมูลอิสระ สามารถใช้ได้วันละครั้งหรือสองครั้งขึ้นอยู่กับระยะของโรค ผลแรกจะพิจารณาหนึ่งสัปดาห์หลังจากเริ่มการบริหาร อนุญาตให้เพิ่มปริมาณรายวันได้หลังจากการตรวจปัสสาวะและเลือดเท่านั้น ปริมาณสูงสุดต้องไม่เกิน 320 มก./วัน

เป็นยารุ่นที่ 3 ปล่อยอินซูลินเป็นเวลา 24 ชั่วโมง สามารถกำหนดให้เป็นโรคกล้ามเนื้อหัวใจตายได้ หลังการให้ยาจะไม่สะสมในร่างกายและถูกขับออกทางปัสสาวะและอุจจาระ รับประทานวันละครั้ง โดยเพิ่มระดับและขนาดยาเริ่มต้นคือ 1 มก. ประสิทธิผลของการดำเนินการจะได้รับการประเมินหลังจากผ่านไปหนึ่งสัปดาห์ของการรักษา การเปลี่ยนแปลงปริมาณของยาที่กำหนดจะได้รับอนุญาตหลังจากการตรวจปัสสาวะและเลือดเท่านั้น เมื่อเปลี่ยนมาใช้ยาตัวอื่น ไม่สามารถระบุความสัมพันธ์ที่แน่นอนระหว่างขนาดของยาที่แตกต่างกันได้
สารยับยั้งอัลฟ่า-กลูโคซิเดส

ในประเทศของเราจากตระกูลยาที่มีประสิทธิภาพเหล่านี้มียาเพียงตัวเดียวเท่านั้นที่ผ่านการลงทะเบียนของรัฐ - อะคาร์โบส อะคาร์โบสทำหน้าที่เป็นตัวกรอง ป้องกันไม่ให้คาร์โบไฮเดรตเชิงซ้อนถูกดูดซึมเข้าสู่กระแสเลือด จับกับเอนไซม์ในลำไส้เล็กและป้องกันไม่ให้โพลีแซ็กคาไรด์ที่ซับซ้อนสลายตัว นี้จะช่วยป้องกันการพัฒนาของน้ำตาลในเลือดสูง

อะคาร์โบส - แท็บเล็ต
- ข้อดี.ไม่ส่งผลต่อระดับกลูโคสและไม่กระตุ้นการผลิต มีผลดีต่อน้ำหนักตัวผู้ป่วยเริ่มลดน้ำหนักส่วนเกินได้ปานกลาง ผลที่ได้เกิดขึ้นเนื่องจากการที่กลูโคสแคลอรี่สูงเข้าสู่ร่างกายในปริมาณที่น้อยกว่ามาก ในทางปฏิบัติได้รับการพิสูจน์แล้วว่าเป็นผลมาจากการใช้อะคาร์โบสในระยะยาวความก้าวหน้าของหลอดเลือดหลอดเลือดจะช้าลงอย่างมีนัยสำคัญเพิ่มการซึมผ่านและการทำงานของกล้ามเนื้อเรียบของผนังเส้นเลือดฝอยดีขึ้น ยาไม่ดูดซึมเข้าสู่กระแสเลือดซึ่งช่วยลดการเกิดโรคของอวัยวะภายใน
- ข้อบกพร่อง.ในลำไส้เนื่องจากมีคาร์โบไฮเดรตจำนวนมากที่ไม่ได้รับการประมวลผลโดยเอนไซม์การหมักจึงเริ่มขึ้นซึ่งอาจทำให้ท้องอืดและท้องร่วงได้ ประสิทธิผลของยาน้อยกว่าอนุพันธ์ของเมตฟอร์มินและซัลโฟนิลยูเรียมาก
ห้ามใช้ในผู้ป่วยโรคตับแข็ง ลำไส้อักเสบต่างๆ ภาวะไตวาย และสตรีมีครรภ์และให้นมบุตร แทบไม่มีผลข้างเคียงเลย
รับประทานก่อนมื้ออาหาร ขนาดเริ่มต้นคือ 3 เท่า 50 มก. หลังจากรับประทานยาเป็นเวลา 4 สัปดาห์ คุณควรหยุดพักจากการรักษา

pseudotetrasaccharide ที่มีต้นกำเนิดจากจุลินทรีย์ ส่งผลต่อปริมาณกลูโคสที่ดูดซึม และรักษาระดับน้ำตาลในเลือดให้คงที่ตลอดทั้งวัน ความเข้มข้นสูงสุดเกิดขึ้น 2 ชั่วโมงหลังการให้ยาและถูกขับออกทางลำไส้ (50%) และไต (50%) ตรวจสอบประสิทธิภาพหลังจากการรักษาด้วยยาเป็นเวลา 4 สัปดาห์ ตามตัวชี้วัดปริมาณรายวันสามารถเพิ่มเป็น 200 มก. สามครั้งต่อวัน ไม่แนะนำให้ใช้ร่วมกับตัวดูดซับ

มันเป็นสารยับยั้งอัลฟากลูโคเซียดซึ่งเป็นยาลดน้ำตาลในเลือด ขนาดยาเริ่มต้นสูงถึง 25 มก. สามครั้งต่อวัน ประสิทธิภาพจะถูกตรวจสอบหลังจากผ่านไปประมาณ 4-8 สัปดาห์ จากการทดสอบในห้องปฏิบัติการ ปริมาณยาจะถูกปรับขนาดและสามารถเพิ่มเป็น 100 มก. ต่อครั้ง ผลข้างเคียงอาจรวมถึงท้องอืด ท้องเสีย ท้องอืด และไม่ค่อยมีผื่นที่ผิวหนัง ไม่แนะนำให้ใช้กับโรคลำไส้ลำไส้เล็กอุดตันและโรคแผลในกระเพาะอาหาร ลดความพร้อมของโพรพาโนลอลและรานิทิดีน

สารยับยั้งการแข่งขันของอัลฟา-กลูโคส ซึ่งสลายโพลีแซ็กคาไรด์ ยับยั้งการสร้างและการดูดซึมกลูโคสลดความเข้มข้นในเลือด ไม่มีผลเสียต่อกิจกรรมของβ-glucosidase ยาจะถูกดูดซึมเข้าสู่กระแสเลือดอย่างช้าๆ ซึ่งช่วยลดความเสี่ยงของการเกิดปฏิกิริยาเชิงลบ และถูกขับออกจากร่างกายอย่างรวดเร็วทางอุจจาระ ห้ามมิให้กำหนดให้ผู้ป่วยที่มีอาการโคม่าเบาหวานหลังการผ่าตัดที่ซับซ้อนและสภาวะทางพยาธิวิทยาของลำไส้
การเตรียมกลิตาโซน
ยาในปัจจุบันใช้ยาสองชนิดในกลุ่มนี้: ไพโอกลิตาโซนและโรซิกลิตาโซน

สารออกฤทธิ์จะกระตุ้นตัวรับในเซลล์กล้ามเนื้อและเนื้อเยื่อไขมัน ซึ่งทำให้ปริมาณอินซูลินที่ผลิตเพิ่มขึ้น เนื้อเยื่อส่วนปลายเริ่มตอบสนองได้ดีขึ้นต่อการมีอยู่ของอินซูลินภายนอก

- ข้อดี.พวกเขาถือเป็นยาที่มีประสิทธิภาพมากที่สุดในบรรดายารับประทาน โดยการปิดกั้นการสลายไขมันในเลือด ปริมาณของกรดไขมันอิสระจะลดลง และเนื้อเยื่อจะถูกกระจายไปยังเนื้อเยื่อใต้ผิวหนัง ส่วนผสมออกฤทธิ์จะเพิ่มเปอร์เซ็นต์ของไลโปโปรตีนความหนาแน่นสูงและลดระดับไตรกลีเซอไรด์
- ข้อบกพร่อง.ส่งผลเสียต่อการทำงานของระบบหัวใจและหลอดเลือด การบำบัดเดี่ยวจะช่วยลดระดับทางสรีรวิทยาของ HbA1C การใช้เป็นเวลานานอาจทำให้น้ำหนักเพิ่มขึ้น
ใช้เป็นยาตัวเดียวหรือใช้ร่วมกับยาอื่น ๆ บางครั้งก็ทำให้เกิดการกักเก็บของเหลวในร่างกาย โรคโลหิตจาง และเอนไซม์ตับผิดปกติ


ได้รับการพิสูจน์แล้วว่ามีประสิทธิภาพในระหว่างการบำบัดเดี่ยวสำหรับผู้ป่วยที่มีน้ำหนักเกิน โดยกระตุ้นตัวรับแกมมา เพิ่มอัตราการใช้กลูโคส ปรับปรุงการควบคุมความเข้มข้นในพลาสมา การบริโภคในปริมาณสูงสุดในระยะยาวอาจทำให้มองเห็นไม่ชัดและนอนไม่หลับ บางครั้งมีส่วนทำให้เกิดโรคติดเชื้อในระบบทางเดินหายใจ

กระตุ้นตัวรับ γ ที่เกี่ยวข้องในกระบวนการลดความเข้มข้นของน้ำตาลในเลือด และลดปริมาณไตรกลีเซอไรด์ มีการดูดซึมสูงถูกขับออกจากร่างกายของผู้ป่วยผ่านทางน้ำดีความเข้มข้นสูงสุดในเลือดจะเกิดขึ้นหลังจาก 24 ชั่วโมง ต้องใช้เวลาเจ็ดวันจึงจะถึงความเข้มข้นที่สมดุล ไม่แนะนำสำหรับสตรีมีครรภ์และสตรีมีครรภ์

เพิ่มความไวของตัวรับเนื้อเยื่อไขมันต่ออินซูลิน รักษาและฟื้นฟูการทำงานทางสรีรวิทยาของเซลล์เบต้า ลดระดับกรดไขมันลงอย่างมากและปรับปรุงการควบคุมระดับน้ำตาลในเลือด ผู้ป่วยที่แพ้ยา rosiglitazone มารดาให้นมบุตร และสตรีมีครรภ์ไม่ควรรับประทาน
1.5ขอแนะนำให้สั่งยาเม็ดลดกลูโคสเมื่อผู้ป่วยมีระดับน้ำตาลในร่างกายสูงอย่างต่อเนื่องตลอดจนเมื่อวินิจฉัยว่าเป็นโรคเบาหวานช้า
หรือเนื่องมาจากขาดผลเป็นเวลานานหลังการรักษาตามที่แนะนำไว้ก่อนหน้านี้
โปรดทราบว่ายาเหล่านี้ไม่ได้ใช้เพื่อรักษาโรคเบาหวานประเภท 1 และแนะนำให้ใช้ด้วยความระมัดระวังอย่างยิ่งในระหว่างตั้งครรภ์
ใจโอนเอียงและอาการ
ผู้ที่มีความเสี่ยงต่อการเกิดโรคเบาหวานประเภท 2 มากที่สุดคือ:
- เป็นผู้นำวิถีชีวิตแบบพาสซีฟ
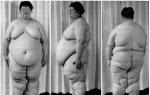
- ผู้ที่ทุกข์ทรมานจากโรคอ้วนและการกินมากเกินไป
- ที่มีความโน้มเอียงทางพันธุกรรมต่อการสะสมของไขมันสะสมประเภทอวัยวะภายใน (โรคอ้วนในช่องท้อง) - ไขมันส่วนเกินสะสมอยู่ที่ลำตัวส่วนบนและบริเวณหน้าท้องและรูปร่างจะเหมือนแอปเปิ้ล
การพัฒนาโรคเบาหวานประเภท 2 ยังได้รับการอำนวยความสะดวกจากการขาดน้ำเป็นเวลานานและโรคติดเชื้อบ่อยครั้ง
อาการเพิ่มเติมนอกเหนือจากน้ำหนักเกิน (20% ของปกติ) ได้แก่:
- ความดันโลหิตสูง;
- การพึ่งพาคาร์โบไฮเดรตในอาหารอย่างเจ็บปวด
- ติดตามการกินมากเกินไป;
- ปัสสาวะบ่อย
- ความกระหายที่ไม่รู้จักพอ;
- ความอ่อนแอ;
- รู้สึกเหนื่อยล้าอย่างต่อเนื่อง
ในรูปแบบขั้นสูงของโรคเบาหวานประเภท 2 ผู้ป่วยที่มีน้ำหนักเกินจะเริ่มลดน้ำหนักอย่างอธิบายไม่ได้
ตามสถิติพบว่ามากกว่า 80% ของผู้ที่เป็นเบาหวานชนิดที่ 2 เป็นผู้สูงอายุ
การวินิจฉัย
โรคเบาหวานใช้ชีวิตสมกับชื่อที่ "หวาน" ของมัน ในสมัยโบราณแพทย์ใช้ปัจจัยนี้ในการวินิจฉัย - จานรองปัสสาวะของผู้ป่วยเบาหวานดึงดูดตัวต่อและผึ้ง การวินิจฉัยสมัยใหม่ขึ้นอยู่กับการกำหนดระดับน้ำตาลแบบเดียวกัน:
- การตรวจเลือดในขณะท้องว่างจะแสดงระดับกลูโคสในกระแสเลือด
- การตรวจปัสสาวะจะแสดงภาพระดับคีโตนและน้ำตาล
นอกจากนี้ ยังมีการทดสอบความทนทานต่อกลูโคส (GTT) - 3 วันก่อนการทดสอบ อาหารที่มีคาร์บอนสูงจะถูกแยกออกจากอาหาร จากนั้นหลังจากการอดอาหาร 8 ชั่วโมง สารละลายน้ำ 250 กรัม และปราศจากน้ำพิเศษ 75 กรัม กลูโคสเมาแล้ว ก่อนและหลัง 2 ชั่วโมง เลือดดำจะถูกถ่ายทันทีเพื่อตรวจความผิดปกติของการเผาผลาญคาร์โบไฮเดรต
การรักษาด้วยบิกัวไนด์
ยาในกลุ่มนี้ โดยเฉพาะบิกัวไนด์ จะป้องกันการปล่อยกลูโคสออกจากตับ ในขณะเดียวกันก็รับประกันการดูดซึมและการขนส่งน้ำตาลที่ดีขึ้นในระดับเซลล์และในเนื้อเยื่ออ่อนของร่างกายมนุษย์
โรคเบาหวานได้กลายเป็นปัจจัยเพิ่มเติมในการคัดเลือกโดยธรรมชาติ - คนเกียจคร้านเสียชีวิตและคนที่มีระเบียบวินัยและทำงานหนักจะมีชีวิตอยู่อย่างมีความสุขตลอดไป แต่เมื่อรักษาโรคเบาหวานประเภท 2 ในผู้ป่วยสูงอายุ แพทย์ไม่เพียงต้องเผชิญกับปัญหาสังคมเท่านั้น เช่น สถานะทางเศรษฐกิจและสังคมที่ต่ำ และบ่อยครั้งที่ต้องอาศัยอยู่ตามลำพัง แต่ยังต้องเผชิญกับโรคเรื้อรังร่วมด้วย
นอกจากนี้ตามกฎแล้วผู้ป่วยสูงอายุและคนชราจะไม่รวมอยู่ในการทดลองทางคลินิกและมีการพัฒนาสูตรการรักษาโดยไม่คำนึงถึงลักษณะของกลุ่มอายุเหล่านี้
กลยุทธ์การรักษาโรคเบาหวานประเภท 2 ควรเป็นแบบรุก ผสมผสานกัน และมีเป้าหมายเพื่อลดการตอบสนองทางชีวภาพของเซลล์ร่างกายต่ออินซูลินที่ไม่เพียงพอ และฟื้นฟูการทำงานของ β-cells ในตับอ่อน การบำบัดโรคเบาหวานประเภท 2 ดำเนินการตามรูปแบบต่อไปนี้:
- ระดับแรก - โภชนาการอาหาร
- ระดับที่สอง - อาหารเมตฟอร์มิน (Siofor);
- ระดับที่สาม - อาหาร, ออกกำลังกายบำบัดด้วยเมตฟอร์มิน;
- ระดับที่สี่ - การบำบัดด้วยการออกกำลังกายด้วยอาหาร การรักษาด้วยยาที่ซับซ้อน
ระดับน้ำตาลในเลือดสูงอาจทำให้เกิดโรคแทรกซ้อนร้ายแรงได้:
- การติดเชื้อในช่องคลอดเรื้อรังในสตรีและความอ่อนแอในผู้ชาย
- หัวใจวาย, โรคหลอดเลือดสมอง, อาการโคม่าระดับน้ำตาลในเลือด;
- เนื้อตายเน่าตามด้วยการตัดแขนขาส่วนล่าง;
- โรคระบบประสาทเบาหวาน;
- ตาบอด;
- ภาวะไตวายอย่างรุนแรงและส่งผลร้ายแรง
หากสังเกตเห็นอาการของโรคเบาหวานควรปรึกษาผู้เชี่ยวชาญทันที
เป้าหมายเชิงกลยุทธ์ของการรักษาคือการบรรลุระดับน้ำตาลในเลือดให้เป็นปกติ ซึ่งอยู่ที่ 4.6 มิลลิโมล/ลิตร หยุดน้ำตาลเพิ่มขึ้น และป้องกันภาวะแทรกซ้อน
โปรแกรมการรักษาสมัยใหม่ประกอบด้วยสี่ประเด็นหลัก:
- อาหารที่สมดุล.
- อาหารที่สมดุลและการออกกำลังกายอย่างกระตือรือร้น
- อาหารและการออกกำลังกายเป็นยารักษาโรคเบาหวานที่เพิ่มความไวของร่างกายต่ออินซูลิน
- อาหารยาอินซูลินสำหรับโรคเบาหวาน (ในบางกรณีการรักษาจะเกิดขึ้นโดยไม่ต้องใช้ยาดังกล่าว)
ส่วนใหญ่แล้วการรักษาโรคเบาหวานประเภท 2 เริ่มต้นด้วยการบำบัดแบบเดี่ยว โดยปกติจะเป็นการรับประทานอาหารหรือรับประทานยาเล็กน้อย
จะมีการกำหนดวิธีการรักษาเพิ่มเติมเมื่อวิธีการพื้นฐานไม่ได้ให้ผลการรักษาที่ต้องการเท่านั้น ปัญหาหลักคือยาตัวหนึ่งมักจะไม่สามารถแก้ปัญหาทั้งหมดได้ ดังนั้นแพทย์จึงถูกบังคับให้สั่งการรักษาร่วมกับยาหลายชนิด
อย่างไรก็ตาม นักวิทยาศาสตร์สมัยใหม่สามารถพัฒนายาที่สามารถทดแทนยาที่มีประสิทธิภาพหลายชนิดได้ในคราวเดียว ยาลดน้ำตาลในเลือดแบบรวมมักจะปลอดภัยกว่ายาเดี่ยวมากเนื่องจากไม่ทำให้เกิดผลข้างเคียง
หนึ่งในยาผสมที่ได้รับความนิยมมากที่สุดคือ Glibomet มีการกำหนดไว้หากการรักษาด้วยยาที่อธิบายไว้ข้างต้นไม่ประสบผลสำเร็จ ยาดังกล่าวมักไม่ได้สั่งจ่ายให้กับผู้ป่วยโรคเบาหวานประเภท 1 เด็ก หรือผู้ที่มีภาวะไตหรือตับวาย นอกจากนี้ยาเหล่านี้ไม่สามารถใช้ในระหว่างตั้งครรภ์และให้นมบุตรได้
ห้ามรักษาตัวเองไม่ว่าในกรณีใดๆ ห้ามปรับขนาดยาหรือเปลี่ยนไปใช้ยาอื่น ไว้วางใจผู้เชี่ยวชาญที่มีประสบการณ์ แล้วอาการของคุณจะดีขึ้น
- สารลดน้ำตาลในเลือดสำหรับโรคเบาหวานดังกล่าวช่วยในการผลิตและส่งอินซูลินเข้าสู่กระแสเลือดได้มากขึ้น
- ยานี้ยังเพิ่มความไวของเนื้อเยื่ออวัยวะซึ่งช่วยให้คุณได้รับอินซูลินในปริมาณที่ต้องการ
- ซัลโฟนาไมด์จะเพิ่มจำนวนตัวรับอินซูลินในเซลล์
- ยาลดน้ำตาลในเลือดช่วยสลายและลดการสร้างกลูโคสในตับ
เป็นเวลานานที่ผู้ป่วยโรคเบาหวานใช้ยารุ่นแรก เพื่อให้เป็นไปตามข้อกำหนดรายวันสำหรับยา ผู้ป่วยต้องใช้ซัลโฟนาไมด์ตั้งแต่ 0.5 ถึง 2 กรัม ซึ่งเป็นปริมาณที่ค่อนข้างสูง ปัจจุบันมีการพัฒนายารุ่นที่สองที่มีประสิทธิภาพมากขึ้น
ปริมาณของพวกเขามีขนาดเล็กกว่ามากซึ่งนำไปสู่ผลข้างเคียงน้อยลง
ตามกฎแล้วยาดังกล่าวจะส่งผลต่อร่างกายเป็นเวลา 6-12 ชั่วโมง รับประทานครั้งละ 0.5 เม็ด ก่อนหรือหลังอาหาร วันละสองครั้ง
ในบางกรณีแพทย์กำหนดให้รับประทานยาสามครั้งต่อวันเพื่อให้ระดับน้ำตาลในเลือดลดลงทีละน้อย
นอกจากจะลดน้ำตาลในเลือดแล้ว ยาดังกล่าวยังมีประโยชน์ต่อหลอดเลือด ปรับปรุงการไหลเวียนของเลือด และป้องกันความเสียหายต่อหลอดเลือดขนาดเล็ก รวมถึงยาลดน้ำตาลรุ่นที่สองซึ่งจะถูกกำจัดออกจากร่างกายอย่างรวดเร็วและไม่ทำให้ไตเครียดปกป้องอวัยวะภายในจากการพัฒนาภาวะแทรกซ้อนเนื่องจากโรคเบาหวานประเภท 2
ในขณะเดียวกัน สารลดน้ำตาลในเลือด เช่น ซัลโฟนาไมด์ มีข้อเสีย:
- ยานี้อาจไม่เหมาะสำหรับผู้ป่วยทุกราย
- พวกเขาพยายามไม่สั่งจ่ายยาให้กับผู้สูงอายุที่ค่อย ๆ กำจัดยาออกจากร่างกาย มิฉะนั้นยาอาจสะสมในร่างกายซึ่งมักนำไปสู่ภาวะน้ำตาลในเลือดและอาการโคม่า
- ซัลโฟนาไมด์สามารถเสพติดได้เมื่อเวลาผ่านไปเนื่องจากห้าปีหลังจากใช้ยาความไวของตัวรับเนื้อเยื่อต่อผลกระทบลดลง ส่งผลให้ตัวรับสูญเสียประสิทธิภาพ
ลักษณะเชิงลบของยาคือความจริงที่ว่าซัลโฟนาไมด์ลดระดับน้ำตาลในเลือดอย่างรวดเร็วซึ่งอาจนำไปสู่ปฏิกิริยาฤทธิ์ลดน้ำตาลในเลือด ภาวะน้ำตาลในเลือดต่ำอย่างรุนแรงเกิดจากยาของกลุ่มคลอโพรพาไมด์และไกลเบนคลาไมด์ ด้วยเหตุนี้จึงจำเป็นต้องปฏิบัติตามปริมาณที่แพทย์สั่งอย่างเคร่งครัดไม่ใช่รักษาตัวเอง
สิ่งสำคัญคือต้องจำไว้ว่าการอดอาหารบ่อยๆ การดื่มแอลกอฮอล์ การออกกำลังกายที่หนักหน่วง และการรับประทานแอสไพรินสามารถนำไปสู่ภาวะน้ำตาลในเลือดได้ ดังนั้นก่อนที่คุณจะเริ่มใช้ยาคุณต้องปรึกษาแพทย์ของคุณเกี่ยวกับการมีข้อห้าม
ยาลดกลูโคสดังกล่าวมีผลแตกต่างต่อร่างกาย ส่งผลให้เนื้อเยื่อของกล้ามเนื้อดูดซึมน้ำตาลได้เร็วขึ้น ผลของบิกัวไนเดสสัมพันธ์กับผลต่อตัวรับของเซลล์ ซึ่งช่วยเพิ่มการผลิตอินซูลิน และช่วยปรับระดับน้ำตาลในเลือดให้เป็นปกติ
แท็บเล็ตสำหรับโรคเบาหวานประเภท 2 ถูกกำหนดเพื่อรักษาความเข้มข้นของน้ำตาลในเลือดให้อยู่ในขอบเขตที่ใกล้เคียงกับระดับทางสรีรวิทยา การชดเชยการเผาผลาญคาร์โบไฮเดรตอย่างเข้มงวดทำให้สามารถชะลอการลดลงของมวลของเซลล์เบต้าตับอ่อนและลดโอกาสเกิดภาวะแทรกซ้อนได้
American College of Endocrinology และ American Association of Clinical Endocrinology ได้กำหนดเป้าหมายฮีโมโกลบินระดับน้ำตาลในเลือดไว้ที่ 6.5% หรือน้อยกว่า ค่ากลูโคสขณะอดอาหารไม่ควรเกิน 5.5 มิลลิโมล/ลิตร และ 7.8 มิลลิโมล/ลิตร หลังรับประทานอาหาร 2 ชั่วโมง
Biguanides เพื่อลดระดับน้ำตาลในเลือด
ยา biguanide ชนิดเดียวที่ได้รับการอนุมัติให้ใช้ในประเทศต่างๆ คือ Metmorphine (Glucophage) คุณสมบัติการลดกลูโคสของยามีความเกี่ยวข้องกับการยับยั้งการสร้างกลูโคสและไกลโคจีโนไลซิสในตับเนื่องจากการผลิตกลูโคสลดลง
เมตมอร์ฟีนช่วยลดความต้านทานต่ออินซูลินในเซลล์ตับและเนื้อเยื่อส่วนปลาย (ไขมันและกล้ามเนื้อ) ผลกระทบนี้เกิดขึ้นได้โดยการเพิ่มประสิทธิภาพการทำงานของอินซูลิน
ยานี้ทำให้จำนวนตัวรับฮอร์โมนในเซลล์เนื้อเยื่อเพิ่มขึ้นและเพิ่มความไว
การบำบัดด้วยอินซูลิน
กลไกการออกฤทธิ์ของยาประเภทนี้คือไปกระตุ้นการผลิตฮอร์โมนที่ต่อม ประสิทธิผลของยาเกี่ยวข้องโดยตรงกับความเข้มข้นของน้ำตาล ยิ่งสูงก็จะผลิตฮอร์โมนมากขึ้น
ตัวแทนหลักของกลุ่มนี้คือ NovoNorm และ Starlix ซึ่งเป็นของแท็บเล็ตรุ่นล่าสุดและมีลักษณะพิเศษในระยะสั้น คุณต้องทานยาสองสามนาทีก่อนมื้ออาหาร
ตามกฎแล้วในกรณีส่วนใหญ่ยาเหล่านี้ได้รับการแนะนำให้ใช้เป็นส่วนหนึ่งของการรักษาที่ซับซ้อน พวกเขามีผลข้างเคียงเล็กน้อย เช่น ปวดท้อง ท้องร่วง และอาการแพ้
คุณสมบัติการใช้และปริมาณของยา:
- ปริมาณของ NovoNorm จะถูกเลือกเป็นรายบุคคลเสมอ โดยปกติจะกำหนดให้รับประทานวันละ 3 ถึง 4 ครั้งทันทีก่อนมื้ออาหาร ยาออกฤทธิ์ได้อย่างราบรื่นดังนั้นโอกาสที่กลูโคสจะลดลงอย่างรวดเร็วจึงลดลงเหลือศูนย์
- ความเข้มข้นสูงสุดของสารออกฤทธิ์ของยา Starlix จะสังเกตได้ในเลือด 1 ชั่วโมงหลังจากรับประทานยาเม็ด ในเวลานี้มีการสังเกตผลสูงสุดของยาซึ่งกินเวลานานถึงแปดชั่วโมง
สำหรับโรคเบาหวานประเภท 2 โดยเฉพาะในผู้ป่วยสูงอายุ คุณไม่ควรปฏิเสธการฉีดอินซูลิน การบำบัดด้วยอินซูลินที่สมดุลไม่เพียงแต่ช่วยให้ได้รับการชดเชยการเผาผลาญคาร์โบไฮเดรตอย่างรวดเร็ว แต่ยังช่วยให้ตับและตับอ่อนได้พักผ่อนเป็นระยะอีกด้วย
ผู้ป่วยที่เป็นเบาหวานชนิดที่ 2 ในระหว่างที่มีโรคติดเชื้อจะต้องได้รับการฉีดอินซูลิน เพื่อป้องกันโรคเบาหวานชนิดที่ 2 พัฒนาเป็นเบาหวานชนิดที่ 1
ดังที่เราได้กล่าวไปแล้ว การรักษาที่เลือกอย่างเหมาะสมช่วยลดความเสี่ยงของการเกิดภาวะแทรกซ้อนของโรคอื่น ๆ อันเนื่องมาจากโรคเบาหวานได้อย่างมาก ดังนั้นเมนูอาหารและโภชนาการของคุณจะต้องเป็นไปตามบรรทัดฐานและกฎเกณฑ์ทั้งหมด
โปรแกรมอาหารที่มีประสิทธิภาพสำหรับโรคเบาหวานประเภท 2:
- กินอาหารส่วนเล็กๆ อย่างน้อย 5-6 ครั้งต่อวัน และพยายามให้แน่ใจว่าแต่ละส่วนต่อจากนี้มีขนาดเล็กกว่าส่วนก่อนหน้าเล็กน้อย สิ่งนี้จะเริ่มต้นกระบวนการทางธรรมชาติในการทำลายเนื้อเยื่อไขมัน และผลที่ตามมาคือน้ำหนักส่วนเกินจะหายไป
- ผู้ที่มีโรคอ้วนรุนแรงควรรับประทานอาหารแคลอรี่ต่ำโดยได้รับไม่เกิน 1,800 กิโลแคลอรี
- จำกัดการบริโภคคาร์โบไฮเดรตที่ย่อยง่ายและรวดเร็ว (น้ำผึ้ง ผลไม้หวาน และน้ำตาล) ให้มากที่สุด
- เพิ่มปริมาณเส้นใยหยาบของคุณ ควรรับประทานสูงสุด 20 ถึง 40 กรัมต่อวัน
- แยกไขมันอิ่มตัวออกจากอาหารและบริโภคไขมันอิ่มตัวเชิงเดี่ยว
- โปรตีนในอาหารประจำวันควรมีอย่างน้อย 0.8 กรัม/กก. ของน้ำหนักตัว (หากมีโรคไตต้องลดจำนวนนี้ลงอีก)
- จำกัด ปริมาณเกลือ (มากถึง 3 กรัมต่อวัน) ซึ่งจะช่วยหลีกเลี่ยงความเสี่ยงในการเกิดโรคไตและความดันโลหิตสูง
- เพิ่มคุณค่าอาหารของคุณด้วยอาหารที่มีแร่ธาตุและธาตุจำนวนมาก และในฤดูหนาวและฤดูใบไม้ผลิ ให้ใช้วิตามินรวม
นอกเหนือจากการบำบัดด้วยอาหารแล้ว ผู้ป่วยยังได้รับการออกกำลังกายประเภทเดียวกัน เช่น การเดินในที่ที่มีอากาศบริสุทธิ์ การเดินแข่ง ว่ายน้ำ จ๊อกกิ้งเบา ๆ ปั่นจักรยาน ฯลฯ
นอกเหนือจากการปรับปรุงสภาพของโรคเบาหวานและแนวทางการรักษาแล้ว การออกกำลังกายยังก่อให้เกิดการเปลี่ยนแปลงเชิงบวกของโรคต่างๆ เช่น โรคหัวใจและหลอดเลือด ความดันโลหิต ระบบการเผาผลาญที่ดีขึ้น และโรคหลอดเลือด
โปรดทราบว่าไม่เพียงแต่ในระหว่างการพลศึกษาจะมีการเปลี่ยนแปลงในเชิงบวกเกิดขึ้น อีกไม่กี่ชั่วโมงหลังการออกกำลังกาย ความเป็นอยู่ของคุณจะดีขึ้นและคงที่ ระดับน้ำตาลในเลือดสามารถลดลงอย่างมีนัยสำคัญหากระดับน้ำตาลในเลือดน้อยกว่า 14 มิลลิโมล/ลิตร
หากระดับนี้สูงกว่าที่ระบุไว้แสดงว่ามีข้อห้ามทางร่างกายเนื่องจาก ผู้ป่วยได้รับสิ่งที่ตรงกันข้ามกับผลลัพธ์ที่คาดหวัง - คีโตเจเนซิสเพิ่มขึ้นและปริมาณน้ำตาลเพิ่มขึ้น
หากระดับน้ำตาลในเลือดอยู่ที่ 5.0 มิลลิโมล/ลิตร คุณก็ไม่ควรออกกำลังกายเช่นกัน
ผู้ที่มีตัวชี้วัดทำให้พวกเขามีวิถีชีวิตที่กระฉับกระเฉงจำเป็นต้องวัดระดับน้ำตาลในเลือดและความดันโลหิตก่อน ระหว่าง และหลังการออกกำลังกาย
การวินิจฉัยโรคเบาหวานประเภท 2
เพื่อป้องกันการโจมตีและการพัฒนาของโรคเบาหวานประเภทนี้ แพทย์แนะนำให้ทำการตรวจคัดกรองสำหรับผู้ที่:
- อายุมากกว่า 40 ปี เมื่อความเสี่ยงของโรคเบาหวานประเภท 2 เพิ่มขึ้น
- ด้วยวิถีชีวิตแบบอยู่ประจำที่
- สตรีมีครรภ์ที่ให้กำเนิดบุตรที่มีน้ำหนักมากกว่า 4 กิโลกรัม
- ทนทุกข์ทรมานจากความดันโลหิตสูง;
- โรคหลอดเลือดหัวใจ
- มีระดับน้ำตาลในเลือดขณะอดอาหาร
แม้ว่าตลาดยาสมัยใหม่จะเสนอยาลดกลูโคสจำนวนมากให้กับผู้ป่วยที่เป็นเบาหวานชนิดที่ 2 แต่ด้วยความช่วยเหลือของพวกเขาจึงแทบจะเป็นไปไม่ได้เลยที่จะบรรลุระดับน้ำตาลในเลือดในระยะยาว การบำบัดด้วยอินซูลินช่วยรักษาระดับน้ำตาลที่ปลอดภัยเป็นเวลานาน
ตามกฎแล้วการบำบัดจะถูกกำหนดเมื่อไม่บรรลุผลการรักษาตามที่ต้องการโดยใช้อาหาร
การดื้อต่ออินซูลินและวิธีการรักษา
อาการอย่างหนึ่งของโรคเบาหวานประเภท 2 คือการดื้อต่ออินซูลิน - สูญเสียความไวของเซลล์และเนื้อเยื่อของร่างกายต่ออินซูลิน
การดื้อต่ออินซูลินนำไปสู่:
- โรคอ้วนเพิ่มขึ้น
- การเสื่อมสภาพของโปรไฟล์คอเลสเตอรอลและการก่อตัวของแผ่นคอเลสเตอรอลบนผนังหลอดเลือด
- ความเสี่ยงที่เพิ่มขึ้นของลิ่มเลือด
- เพื่อทำให้รูของหลอดเลือดแดงแคบลง
หากผู้ป่วยเกิดภาวะดื้อต่ออินซูลิน จำเป็นต้องรับประทานอาหารคาร์โบไฮเดรตต่ำ ซึ่งจะทำให้ความเป็นอยู่ดีขึ้นภายใน 5 ถึง 6 สัปดาห์ และการทดสอบควรแสดงให้เห็นว่าระดับคอเลสเตอรอลชนิดดีเพิ่มขึ้นและไม่ดี คอเลสเตอรอลลดลงและปริมาณไตรกลีเซอไรด์ก็ลดลงด้วย ซึ่งแสดงให้เห็นว่าไม่มีความเสี่ยงต่อโรคหลอดเลือด
ในบทความนี้ คุณจะได้เรียนรู้ข้อมูลโดยละเอียดเกี่ยวกับโรคเบาหวานประเภท 2 ได้แก่ สาเหตุของโรคนี้ วิธีการ และประสิทธิผลของการรักษา http://pro-diabet.com/tipy-diabeta/diabet-2-tipa/saxarnyj-diabet- 2-tipa.html
ไม่มีวิธีการที่กำหนดไว้อย่างชัดเจนในการรักษาภาวะดื้อต่ออินซูลิน แต่ด้วยการรับประทานอาหารและออกกำลังกายเป็นประจำ คุณสามารถทำให้สภาพร่างกายกลับมาเป็นปกติได้ มักใช้การรักษาด้วยยา
ปัจจุบัน เภสัชภัณฑ์สามารถนำเสนอยาที่มีประสิทธิภาพเพื่อกระตุ้นการผลิตอินซูลินได้
การหลั่งอินซูลิน
เพื่อให้การรักษาโรคเบาหวานประเภท 2 มีประสิทธิภาพมากขึ้น ร่วมกับการเพิ่มขึ้นของระดับน้ำตาลในเลือดขณะอดอาหารปานกลางหรือเล็กน้อย มักใช้สารคัดหลั่งอินซูลินที่ออกฤทธิ์ยาวและระยะสั้นต่างๆ บางครั้งยาดังกล่าวใช้สำหรับโรคเฉียบพลันที่เกิดขึ้นกับภูมิหลังของโรคเบาหวานและในระดับเริ่มต้นของโรคเบาหวาน
แพทย์ควรสั่งยาทั้งหมดโดยพิจารณาจากลักษณะของโรคและภาวะแทรกซ้อนในรำลึก เมื่อมีการจ่ายยาบางชนิด ความถี่ในการตรวจระดับน้ำตาลในเลือดอาจเพิ่มขึ้น
ยาหลักสำหรับการรักษาโรคเบาหวานประเภท 2:
- อนุพันธ์ของซัลโฟนิลยูเรีย (glimepiride, glibenclamide, chlorpropamide, tolbutamide ฯลฯ ) ทุกวันนี้ยาเหล่านี้เป็นยาที่ใช้กันอย่างแพร่หลาย แต่มีคุณสมบัติสองประการ: กระตุ้นการผลิตอินซูลินโดยตับอ่อน แต่ยังช่วยลดความต้านทานต่อยาในเนื้อเยื่อส่วนปลาย ผู้ป่วยสามารถยอมรับอนุพันธ์ทั้งหมดได้ในเชิงบวก แต่บางครั้งก็ทำให้เกิดภาวะน้ำตาลในเลือดต่ำ
- Biguanides หรือ metformin - เพิ่มความไวในเนื้อเยื่อส่วนปลาย (ตับ กล้ามเนื้อ และเนื้อเยื่อไขมัน) ต่อฮอร์โมน เมื่อใช้เมตฟอร์มิน ความต้องการอินซูลินของผู้ป่วยจะลดลง ส่งผลให้น้ำหนักลดลงและการเผาผลาญไขมันดีขึ้น แต่ผู้ป่วยบางรายเมื่อรับประทานยาต้องทนทุกข์ทรมานจากความผิดปกติของกระเพาะอาหารและลำไส้
- อนุพันธ์ของ Thiazolidinone ช่วยเพิ่มการทำงานของตัวรับอินซูลินและลดระดับกลูโคสและช่วยทำให้โปรไฟล์ไขมันเป็นปกติ
- สารยับยั้ง Dipeptidyl leptidiase ทำให้เกิดความไวของเซลล์เบต้าต่อกลูโคสเพิ่มขึ้นซึ่งช่วยเพิ่มการหลั่งอินซูลิน
- Incretin ปรับปรุงการทำงานของเซลล์เบต้าและการหลั่งอินซูลิน
บ่อยครั้งที่แพทย์กำหนดโปรแกรมการรักษาแบบผสมผสานสำหรับผู้ป่วยเบาหวานชนิดที่ 2 โดยสั่งยาสองตัว (บางครั้งมากกว่าสองตัว) ซึ่งทำให้เกิดภาวะแทรกซ้อนน้อยลงและให้การเปลี่ยนแปลงเชิงบวกในระยะยาว
ตามกฎแล้วการพัฒนาการบำบัดด้วยยาเริ่มต้นด้วยการบำบัดแบบเดี่ยว - ใบสั่งยาของยาตัวหนึ่งและยาอื่น ๆ จะถูกเพิ่มขึ้นอยู่กับผลลัพธ์ของการรักษา
ยายุคใหม่
อุตสาหกรรมยาไม่หยุดนิ่ง มีการสังเคราะห์ยาใหม่ทุกปีเพื่อต่อสู้กับโรคเบาหวานประเภท 2 เมื่อเร็ว ๆ นี้มีสิ่งที่เรียกว่าสารยับยั้ง dipeptidyl peptidase ซึ่งช่วยเพิ่มการสังเคราะห์อินซูลิน แต่ในขณะเดียวกันก็ "เน้น" ที่ปริมาณน้ำตาลในเลือด
ในร่างกายที่มีสุขภาพดี ฮอร์โมนมากกว่า 75% ผลิตขึ้นภายใต้อิทธิพลของฮอร์โมนจำเพาะ ซึ่งจัดกลุ่มตามระดับอินเครติน
สารดังกล่าวกระตุ้นกระบวนการที่ช่วยปล่อยกลูโคสออกจากตับและผลิตฮอร์โมนโดยเซลล์ตับอ่อน ยาใหม่ล่าสุดสามารถใช้เป็นยาเดี่ยวหรือรวมไว้ในการรักษาที่ซับซ้อนได้
ควรรับประทานยาระหว่างหรือหลังอาหาร พวกเขาได้รับการยอมรับอย่างดีจากผู้ป่วย ตัวแทนที่โดดเด่นของกลุ่มนี้คือแท็บเล็ตต่อไปนี้:
- จานูเวียเป็นยาในรูปแบบเม็ดเคลือบ รับประทานยาเม็ดวันละครั้งไม่กระตุ้นให้น้ำหนักเพิ่มขึ้นและช่วยรักษาระดับน้ำตาลให้เป็นปกติในขณะท้องว่างและหลังมื้ออาหาร มีข้อสังเกตว่ายายับยั้งการลุกลามของพยาธิวิทยาและลดโอกาสเกิดภาวะแทรกซ้อน
- Galvus เป็นยาที่ช่วยกระตุ้นการทำงานของตับอ่อน แนะนำให้ใช้เป็นการรักษาแบบเดี่ยวและเสริมอาหารเพื่อสุขภาพและการออกกำลังกายที่เหมาะสมที่สุด สามารถกำหนดร่วมกันได้
ราคาของแท็บเล็ต Januvia เริ่มต้นที่ 3,000 รูเบิล ขึ้นอยู่กับผู้ผลิตและจำนวนแท็บเล็ตในแพ็คเกจราคาอาจเพิ่มขึ้น และสำหรับ Galvus ราคาอยู่ที่ 800-1600 รูเบิล
diabetes.guru
ในบางกรณีของโรคเบาหวานประเภท 2 การรับประทานอาหารและการออกกำลังกายอย่างสม่ำเสมอคือทั้งหมดที่จำเป็นต่อการจัดการระดับน้ำตาลในเลือดอย่างเหมาะสม แต่คนส่วนใหญ่ต้องการยาลดกลูโคส รวมถึงอินซูลิน เพื่อรักษาระดับน้ำตาลในเลือดให้อยู่ในค่าเป้าหมาย
โปรดทราบว่าแม้ว่าส่วนนี้จะอธิบายโดยย่อเกี่ยวกับยาลดกลูโคส แต่ก็ไม่ควรเป็นแนวทางในการดำเนินการสำหรับคุณ ข้อมูลนี้ยังไม่เพียงพอในการเลือกยาที่คุณต้องการ
เฉพาะแพทย์ที่เข้ารับการรักษาซึ่งมีข้อมูลที่ครอบคลุมเกี่ยวกับคุณสมบัติของยาและผลข้างเคียงตลอดจนลักษณะของโรคเบาหวานของคุณเท่านั้นที่สามารถตัดสินใจได้อย่างถูกต้องเกี่ยวกับการสั่งจ่ายยาที่เหมาะกับคุณ
ส่วนนี้ให้ข้อมูลเกี่ยวกับยาที่ใช้กับโรคเบาหวานประเภท 2 เท่านั้น
การเตรียมอินซูลินจะกล่าวถึงในหัวข้อพิเศษ ยาลดน้ำตาลในเลือดที่ใช้เฉพาะกับโรคเบาหวานประเภท 2 แบ่งออกเป็น 6 กลุ่ม ยาของแต่ละกลุ่มบรรลุเป้าหมายการรักษาที่เฉพาะเจาะจงซึ่งช่วยลดความผิดปกติของการเผาผลาญบางอย่างที่เป็นลักษณะของโรคเบาหวานประเภท 2 ในเรื่องนี้ ให้เราพิจารณาคุณสมบัติของโรคเบาหวานประเภท 2 ว่าเป็นโรคทางเมตาบอลิซึมก่อน
4.1. คุณสมบัติของการปรากฏตัวของโรคเบาหวานประเภท 2 ที่กำหนดการรักษา
ในโรคเบาหวานประเภท 2 ความผิดปกติหลักที่ทุกอย่างเริ่มต้นคือการละเมิดความไวของเนื้อเยื่อที่ขึ้นอยู่กับอินซูลินต่ออินซูลิน - ตับ, เนื้อเยื่อไขมันและกล้ามเนื้อ ในกรณีนี้ ตับอ่อนจะผลิตอินซูลินมากกว่าปกติเพื่อเอาชนะภาวะไม่รู้สึกอินซูลิน
แต่ถ้าระดับน้ำตาลในเลือดสูงขึ้น (นี่เป็นสัญญาณของโรคเบาหวาน) แสดงว่ายังมีอินซูลินไม่เพียงพอที่จะเอาชนะความไม่รู้สึกตัวได้ อย่างไรก็ตาม แพทย์เรียกภาวะไม่รู้สึกอินซูลินในคำเดียวว่า "การดื้อต่ออินซูลิน"
เป็นผลให้ในช่วงเวลาของการวินิจฉัยโรคเบาหวานประเภท 2 มีทั้งความต้านทานต่ออินซูลินและการผลิตอินซูลินไม่เพียงพอ (ซึ่งตามที่ระบุไว้แล้วอาจเป็นปกติหรือเกินบรรทัดฐานด้วยซ้ำ)
เมื่อการผลิตอินซูลินไม่ลดลง แต่ยังไม่เพียงพอที่จะทำให้ระดับน้ำตาลในเลือดเป็นปกติ สิ่งนี้เรียกว่า "การขาดอินซูลินเชิงสัมพันธ์"
1. ตับเริ่มส่งกลูโคสเข้าสู่กระแสเลือดในปริมาณที่เพิ่มขึ้น
ยาลดความอ้วนที่ได้รับความนิยมและผ่านการทดสอบมายาวนานที่สุดคือยาที่มีเมตฟอร์มิน - Siofor, Glucophage และอื่น ๆ การวินิจฉัยโรคเบาหวานประเภท 2 ในระยะเริ่มต้น การยึดมั่นในหลักการโภชนาการคาร์โบไฮเดรตต่ำ และการใช้ยาเมตฟอร์มินเป็นประจำ ช่วยให้หลีกเลี่ยงการใช้ยาเพิ่มเติมและการฉีดฮอร์โมน
นอกจากนี้ Siofor ยังช่วยลดความดันโลหิตซิสโตลิกและไดแอสโตลิกได้อย่างสมบูรณ์แบบ ไม่เพียงแต่ในผู้ป่วยโรคเบาหวานเท่านั้น นอกจากนี้แท็บเล็ตที่มีเมตฟอร์มินยังประสบความสำเร็จในการรับมือกับการทำให้วงจรของผู้หญิงเป็นปกติและช่วยฟื้นฟูการทำงานของระบบสืบพันธุ์ของสตรี
ซิโอฟอร์
แท็บเล็ตยอดนิยมและราคาไม่แพงพร้อมเมตฟอร์มินในประเทศ CIS ผลิตโดย Menarini-Berlin Chemie (เยอรมนี) และเป็นอะนาล็อกของ Glucophage สำหรับผู้สูงอายุที่มีอายุมากกว่า 65 ปีและผู้ที่ออกกำลังกายอย่างหนัก แนะนำให้ใช้ Siofor ด้วยความระมัดระวัง - มีความเสี่ยงสูงที่จะเกิดภาวะกรดแลคติค
Glucophage และ Glucophage® Long
- ยาดั้งเดิมและตัวแรกที่ใช้เมตฟอร์มิน (ไดเมทิลบิกัวไนด์) ผู้สร้างเภสัชกรชาวปารีส Jean Stern เดิม (1960) ตั้งชื่อยาของเขาว่า Glucophage ซึ่งแปลตามตัวอักษรว่าเป็นการบริโภคกลูโคส พื้นฐานของการผลิตเมตฟอร์มินคือกาเลจินซึ่งเป็นสารสกัดดอกลิลลี่ฝรั่งเศสชนิดหนึ่ง
- สารสกัดจากกาเลก้า:
- ลดการดูดซึมคาร์โบไฮเดรตในระบบทางเดินอาหาร
- ลดการผลิตกลูโคสในตับ
- เพิ่มความไวของอินซูลินของเนื้อเยื่อส่วนปลาย;
- เพิ่มการนำน้ำตาลไปใช้ประโยชน์โดยเซลล์ของร่างกาย
ตามสถิติพบว่าใน 25% ของผู้ป่วยโรคเบาหวานเมตฟอร์มินทำให้เกิดอาการไม่พึงประสงค์จากระบบทางเดินอาหาร:
- คลื่นไส้;
- รสโลหะในปาก
- อาเจียน, อาการจุกเสียดในลำไส้;
- ท้องอืด;
- ท้องเสีย.
ผู้ป่วยเพียงครึ่งหนึ่งเท่านั้นที่สามารถรับมือกับอาการเหล่านี้ได้ ดังนั้นจึงมีการสร้างเทคโนโลยี - ระบบการแพร่กระจาย GelShield ซึ่งทำให้สามารถเปิดตัวการผลิตแท็บเล็ตที่ออกฤทธิ์เป็นเวลานานโดยไม่มีผลข้างเคียง - Glucophage® Long
ต้องขอบคุณ "อุปกรณ์พิเศษ" ที่ทำให้สามารถรับประทานแคปซูลเหล่านี้ได้วันละครั้ง โดยให้เมตฟอร์มินที่ช้าลง สม่ำเสมอยิ่งขึ้น และยาวนานขึ้น โดยไม่ทำให้ความเข้มข้นในพลาสมาในเลือดเพิ่มขึ้นอย่างกะทันหันในช่วงแรก
ข้อห้าม
ข้อห้ามในการใช้ Siofor และ Glucophage:
- การตั้งครรภ์;
- ไตและตับวาย
- ภาวะขาดออกซิเจนในระบบทางเดินหายใจและ/หรือระบบหัวใจและหลอดเลือด
- หัวใจวาย, โรคหลอดเลือดหัวใจตีบ, ภาวะหัวใจเต้นผิดจังหวะ;
- อุบัติเหตุหลอดเลือดสมอง
- ภาวะกดดันและเครียด
- ช่วงหลังผ่าตัด
- การติดเชื้อและการบาดเจ็บรุนแรง
- ภาวะขาดโฟลิกและธาตุเหล็ก
- พิษสุราเรื้อรัง.
ยารุ่นใหม่
สวัสดีผู้อ่านประจำและแขกของบล็อก! หัวข้อของการรักษาโรคเบาหวานนั้นกว้างมากและไม่จำกัดเพียงการรักษาด้วยยา แต่บ่อยครั้งที่ปัญหาใหญ่อยู่ตรงจุดนี้
วันนี้ฉันจะพูดถึงยารับประทานที่ลดน้ำตาลในเลือดคุณจะได้รับการจำแนกประเภทที่สมบูรณ์พร้อมชื่อยาเม็ดที่ดีที่สุดสำหรับโรคเบาหวาน
บทความนี้เป็นเพียงภาพรวมเพราะไม่สามารถพูดถึงรายละเอียดทั้งหมดในหน้าเดียวได้ ดังนั้นฉันจึงตัดสินใจทำสิ่งนี้: ฉันพูดสั้น ๆ เกี่ยวกับยานี้หรือยานั้นและให้ลิงก์ไปยังบทความที่อธิบายทุกอย่างอย่างละเอียดทันที ไปที่ลิงก์และรับข้อมูลเพิ่มเติมเกี่ยวกับสารลดน้ำตาลในเลือด
ยาลดน้ำตาลในเลือดมีบทบาทอย่างมากในชีวิตของผู้ที่เป็นเบาหวานชนิดที่ 2 จะไม่สับสนในความหลากหลายและเลือกยาลดกลูโคสที่เหมาะสมได้อย่างไร? บทความของฉันจะช่วยให้คุณทราบว่า "ใครไปที่ไหน" และ "อะไรเป็นอะไร" ในเรื่องนี้
วิธีทำความเข้าใจชื่อยาลดน้ำตาลในเลือด
พื้นฐานของการบำบัดคือยาลดน้ำตาลกลูโคสสำหรับเบาหวานชนิดที่ 2 รายการกองทุนค่อนข้างกว้าง
ส่วนใหญ่จะใช้สำหรับโรคเช่นเบาหวานประเภท 2 ช่วยให้ผู้ป่วยดังกล่าวสามารถรักษาระดับน้ำตาลในเลือดให้เป็นปกติได้
นอกเหนือจากการเยียวยาเหล่านี้แล้ว แพทย์ยังกำหนดมาตรการอื่นๆ ที่จะช่วยลดน้ำตาลด้วย นั่นคือการรักษาจะครอบคลุมและรวมถึงการรับประทานอาหารที่มีแคลอรี่ต่ำและการออกกำลังกาย
ควรสังเกตว่าแผนการรักษาควรได้รับการพัฒนาโดยแพทย์ที่เข้ารับการรักษาโดยเฉพาะโดยพิจารณาจากลักษณะของโรคและลักษณะเฉพาะของผู้ป่วย
ยา Incretin หรือที่เรียกว่า GLP-1 เป็นยารุ่นใหม่สำหรับการรักษาโรคเบาหวานประเภท 2 ยาเหล่านี้มีประสิทธิภาพมากในการควบคุมระดับน้ำตาลในเลือด
การเตรียมการที่มี incretin GLP-1 เป็นรูปแบบการบำบัดที่ทันสมัยสำหรับการรักษาโรคเบาหวานประเภท 2 ด้านล่างนี้เป็นรายการยาลดกลูโคสรุ่นใหม่สำหรับโรคเบาหวานประเภท 2
ยาลดน้ำตาลในเลือดสำหรับโรคเบาหวาน - ผลเพิ่ม (GLP-1)
โรคเบาหวานประเภท 2 มักมีปัญหาในการควบคุมระดับน้ำตาลในเลือดภายหลังตอนกลางวัน ในกรณีนี้ ยาที่เพิ่มขึ้นจะช่วยลดระดับน้ำตาลในเลือดหลังรับประทานอาหารโดยไม่ทำให้เกิดภาวะน้ำตาลในเลือดต่ำ
ยา Incretin เป็นรูปแบบใหม่ของการบำบัดสำหรับการรักษาโรคเบาหวานประเภท 2 และได้รับการอนุมัติให้ใช้ในสหรัฐอเมริกาเป็นครั้งแรกในปี 2548 ในปี 2014 พวกเขาปรากฏตัวในรัสเซียและยูเครน
สารยับยั้ง DPP-4 บางครั้งเรียกผิดว่ายาอินครีติน แต่สารยับยั้ง DPP-4 อยู่ในกลุ่มยาที่เรียกว่า gliptynami
ยาลดโรคเบาหวานสำหรับเบาหวานชนิดที่ 2: รายการและวัตถุประสงค์
เรามาดูวัตถุประสงค์และผลของยาอินครีตินกันดีกว่า
ยา Incretin ใช้ในการรักษาโรคเบาหวานประเภท 2 เมื่อการรับประทานอาหารและการออกกำลังกายตลอดจนยาลดกลูโคสอื่น ๆ ไม่ได้ให้ผลตามที่ต้องการ มักใช้ร่วมกับยาต้านเบาหวานชนิดอื่น ได้แก่ เมตฟอร์มินและไทอาโซลิดิเนไดโอน
ยา Incretin ใช้ร่วมกับอินซูลินที่ออกฤทธิ์สั้นและปานกลาง เหล่านี้เป็นยาสำหรับฉีดเข้าใต้ผิวหนัง แต่ไม่ใช่อินซูลิน
ยาลดน้ำตาลในเลือดใหม่ - ฮอร์โมนอินครีตินคืออะไร
ยา Incretin ที่มีอยู่ในตลาดภายในประเทศได้รับการอนุมัติจากประเทศในสหภาพยุโรป
ทุกวันนี้ยาดังกล่าวไม่ค่อยพบเห็นได้ทั่วไปในรัสเซียเนื่องจากมีราคาแพง ในขณะเดียวกันในต่างประเทศ ยาเหล่านี้ได้รับความนิยมอย่างมากในหมู่ผู้ป่วยโรคเบาหวานเนื่องจากมีประสิทธิภาพสูง ที่มีชื่อเสียงที่สุดคือยารักษาโรคกลูโคเบย์
รับประทานยาเช่น Manilin สำหรับโรคเบาหวานก่อนมื้ออาหารครึ่งชั่วโมง Glucobay รับประทานก่อนมื้ออาหารเท่านั้นคุณสามารถรับประทานได้พร้อมกับอาหารคำแรก หากผู้ป่วยลืมรับประทานยาก่อนมื้ออาหารอนุญาตให้รับประทานยาหลังอาหารได้แต่ไม่เกิน 15 นาทีต่อมา
ไม่ว่าในกรณีใดเมื่อผู้ป่วยลืมรับประทานยาลดกลูโคสห้ามเพิ่มขนาดยาในอนาคต คุณต้องดื่มยาตามขนาดที่แพทย์สั่งเท่านั้น
เมตฟอร์มินมักใช้เพื่อรักษาโรคเบาหวาน ขณะนี้คือ “มาตรฐานทองคำ” ในการรักษา “โรคหวาน” มีการศึกษาวิจัยระดับนานาชาติอย่างจริงจังหลายสิบครั้งซึ่งแสดงให้เห็นประสิทธิภาพอันมหาศาลของยาได้อย่างน่าเชื่อถือ
ข้อดีหลักๆ เมื่อเทียบกับยาอื่นๆ คือ:
- ผลฤทธิ์ลดน้ำตาลในเลือดที่เด่นชัด โดยการลดความต้านทานของเนื้อเยื่อส่วนปลายต่ออินซูลิน ยานี้ช่วยให้เซลล์ดูดซึมกลูโคสได้ตามปกติ ซึ่งจะช่วยลดความเข้มข้นในเลือด
- อาการไม่พึงประสงค์จำนวนน้อย อย่างไรก็ตาม เราไม่สามารถพูดถึงการขาดหายไปโดยสิ้นเชิงของพวกเขาได้
- ผู้ป่วยยอมรับได้ดี
- ง่ายและใช้งานได้จริง
ยานี้มีอยู่ในแท็บเล็ตขนาด 500 มก. ปริมาณรายวันคือ 1,000 มก. แบ่งเป็น 2 ขนาดหลังมื้ออาหาร สิ่งสำคัญคือต้องดื่มผลิตภัณฑ์ด้วยน้ำอย่างน้อย 200 มล.
รายชื่อยาที่ใช้สำหรับ "อาการป่วยรสหวาน" จริงๆ แล้วยาวกว่านั้นมาก แต่นักวิทยาศาสตร์ยังคงค้นหาสูตรทางเคมีที่สดใหม่อยู่ตลอดเวลา
ตัวอย่างคือยาลดกลูโคสชนิดใหม่สำหรับโรคเบาหวานประเภท 2:
- ตัวเอกคล้ายกลูคากอนเปปไทด์-1 (GLP-1) ลิรากลูไทด์ส่วนใหญ่ส่งผลต่อการเผาผลาญไขมันและลดน้ำหนักของผู้ป่วย ดังนั้นจึงเป็นไปได้ที่จะเพิ่มความไวของเนื้อเยื่อต่ออินซูลิน ในขั้นตอนนี้ ยาดังกล่าวไม่รวมอยู่ในเกณฑ์วิธีการรักษาทางคลินิกมาตรฐาน แต่กำลังได้รับความนิยมอย่างรวดเร็วในฐานะอาหารเสริมสำหรับการรักษาโรคแบบดั้งเดิม มีการบริหารเหมือนฮอร์โมนตับอ่อนโดยใช้ปากกาเข็มฉีดยาพิเศษ ปริมาณยาเริ่มต้นคือ 0.6 มก. ต่อวันโดยฉีดเข้าใต้ผิวหนังครั้งที่ 1 เพิ่มเติมตามคำแนะนำของแพทย์
- สารยับยั้ง Dipeptidyl peptidase-4 (DPP-4) Sitagliptin จะเพิ่มปริมาณของสาร incretin พิเศษซึ่งกระตุ้นการทำงานของเซลล์ B โดยเพิ่มการสังเคราะห์ฮอร์โมนของตัวเอง ด้วยเหตุนี้ระดับน้ำตาลในเลือดจึงลดลง มีจำหน่ายในแท็บเล็ตขนาด 25-50 มก. บรรทัดฐานรายวันคือ 100 มก. ใน 2 ปริมาณโดยไม่คำนึงถึงปริมาณอาหาร
อย่างที่คุณเห็นจำนวนยาที่มีประสิทธิภาพสำหรับโรคเบาหวานประเภท 2 นั้นมีมาก สิ่งสำคัญคืออย่าสับสนและปฏิบัติตามคำแนะนำทั้งหมดของแพทย์ของคุณ ด้วยยาที่คัดสรรมาอย่างดี คุณสามารถควบคุมระดับน้ำตาลในเลือดได้อย่างสมบูรณ์และรับประกันคุณภาพชีวิตที่ดีเยี่ยม
อาหารและการออกกำลังกายมีบทบาทสำคัญในการรักษาโรคเบาหวานประเภท 2 หากวิธีการรักษาเหล่านี้ช่วยให้คุณมีชีวิตรอดได้อย่างน้อยสองสามปีแรกหลังจากตรวจพบโรค ก็มีโอกาสที่จะมีชีวิตอยู่ต่อไปได้โดยไม่ต้องรับประทานยาลดกลูโคส
แน่นอนว่าไม่ใช่ทุกคนที่สามารถรักษาระดับน้ำตาลในเลือดให้เป็นปกติได้โดยการรับประทานอาหารและการออกกำลังกาย บางคนถูกบังคับให้ใช้ยาพิเศษทันทีหลังจากยืนยันการวินิจฉัยแล้ว
สิ่งนี้เกิดขึ้นเมื่อตรวจพบโรคช้าเพราะบางครั้งโรคเบาหวานประเภท 2 มักเกิดขึ้นโดยไม่มีอาการเป็นเวลานาน ดังนั้นจึงเป็นเรื่องสำคัญมากที่จะต้องวินิจฉัยกระบวนการทางพยาธิวิทยาตั้งแต่เนิ่นๆ และใช้การรับประทานอาหาร การฝึกร่างกาย และยาเพื่อทำให้อาการของคุณเป็นปกติ
ยาเม็ดลดน้ำตาล
ใครบ้างที่ถูกระบุว่าใช้ยาซัลโฟนาไมด์?
ยาลดน้ำตาลในเลือดประเภทนี้กำหนดไว้ในกรณีต่อไปนี้:
- ในการรักษาโรคเบาหวานประเภท 1 หากการรับประทานอาหารเพื่อการรักษาไม่ทำให้ระดับน้ำตาลในเลือดลดลงและผู้ป่วยไม่มีน้ำหนักเกิน
- สำหรับโรคเบาหวานประเภท 1 หากผู้ป่วยอ้วน
- สำหรับโรคเบาหวานประเภท 1 ที่ไม่เสถียร
- หากผู้ป่วยไม่รู้สึกถึงผลของการรักษาด้วยอินซูลินสำหรับโรคเบาหวานประเภท 1
ในบางกรณี ซัลโฟนาไมด์จะถูกกำหนดร่วมกับอินซูลิน นี่เป็นสิ่งจำเป็นเพื่อปรับปรุงผลของอินซูลินในร่างกายและเปลี่ยนโรคเบาหวานที่ไม่เสถียรให้อยู่ในรูปแบบที่เสถียร
ซัลโฟนาไมด์รุ่นแรกสามารถรับประทานได้ทั้งก่อน ระหว่าง และหลังมื้ออาหาร ในกรณีนี้จะมีการกำหนดขนาดยาเป็นรายบุคคล ก่อนที่คุณจะเริ่มรับประทานยาคุณต้องศึกษาคำแนะนำอย่างละเอียด
ใช้ยาลดกลูโคสประเภทนี้ด้วยความระมัดระวังอย่างยิ่งในปริมาณที่เข้มงวด เนื่องจากการรับประทานยาในปริมาณที่ไม่ถูกต้องอาจทำให้ระดับน้ำตาลในเลือดลดลงอย่างรวดเร็ว ภูมิแพ้ คลื่นไส้ อาเจียน การหยุดชะงักของกระเพาะอาหารและตับ และลดลง ในจำนวนเม็ดเลือดขาวและฮีโมโกลบิน
เนื้อหา
ปัจจุบันมียาลดกลูโคสแบบรับประทานที่ช่วยให้ผู้ป่วยโรคเบาหวานหลีกเลี่ยงการฉีดอินซูลินแม้ว่าจะมีน้ำหนักเกินก็ตาม ร้านขายยามียาให้เลือกมากมายที่ช่วยให้ผู้ป่วยรักษาระดับน้ำตาลในเลือดที่ต้องการ สำหรับผู้ที่ผลิตอินซูลินไม่เพียงพอ การเรียนรู้เกี่ยวกับคุณสมบัติและผลกระทบของยาที่รับประทานอยู่จะเป็นประโยชน์ ซึ่งจะช่วยให้พวกเขาต่อสู้กับโรคได้อย่างมีสติ
ยาลดน้ำตาลในเลือด
ในปี 2559 ตามสถิติขององค์การอนามัยโลก ผู้ป่วยโรคเบาหวานในประชากรผู้ใหญ่ของโลกคิดเป็น 8.5% ไม่ใช่เรื่องบังเอิญที่นักวิทยาศาสตร์ทั่วโลกร่วมมือกันสร้างยาที่มีประสิทธิภาพในการป้องกันโรคนี้ ยาลดน้ำตาลในเลือดเป็นยาที่สร้างขึ้นบนพื้นฐานของสารเคมีที่สามารถกระตุ้นการหลั่งอินซูลินโดยตับอ่อนชะลอการผลิตกลูโคสโดยตับหรือกระตุ้นการใช้น้ำตาลโดยเนื้อเยื่อของร่างกายมนุษย์
การจำแนกประเภทของยา
ตารางเปรียบเทียบประเภทหลักของยาลดกลูโคสจะช่วยให้คุณเข้าใจยาต้านเบาหวานจำนวนมากที่เภสัชวิทยานำเสนอ:
|
ข้อดี |
ข้อบกพร่อง |
ชื่อทางการค้าของยา |
||
|
อนุพันธ์ของซัลโฟนิลยูเรีย |
ใช้สำหรับเบาหวานประเภท 1 และ 2; เข้ากันได้กับปริมาณอินซูลินหรือยาลดน้ำตาลในเลือดประเภทอื่น บางส่วนถูกขับออกทางลำไส้ มีฤทธิ์ลดน้ำตาลในเลือดสูงถึง 2%; ยารุ่นที่สามจะหลั่งอินซูลินถึงจุดสูงสุดอย่างรวดเร็ว |
กระตุ้นความรู้สึกหิว เพิ่มน้ำหนัก; ยารุ่นที่สองเพิ่มความเสี่ยงต่อการเกิดภาวะกล้ามเนื้อหัวใจตายเมื่อรับประทาน มีผลข้างเคียงจากภาวะน้ำตาลในเลือดต่ำ |
มานินิล, ไกลเบนคลาไมด์, อะซิโตเฮกซาไมด์, อะมาริล |
|
|
ภายในครึ่งชั่วโมงหลังรับประทานยาจะทำให้เกิดการหลั่งอินซูลิน ไม่ช่วยเพิ่มความเข้มข้นของอินซูลินระหว่างมื้ออาหาร ไม่กระตุ้นการพัฒนาของกล้ามเนื้อหัวใจตาย |
มีอายุการใช้งานสั้น ส่งเสริมการเพิ่มน้ำหนักในผู้ป่วยโรคเบาหวาน ไม่ให้ผลเมื่อรับประทานเป็นเวลานาน มีฤทธิ์ลดน้ำตาลในเลือดสูงถึง 0.8% มีภาวะน้ำตาลในเลือดต่ำเป็นผลข้างเคียง |
โนโวนอร์ม, สตาร์ลิกซ์ |
||
|
บีกัวนิเดส |
อย่ากระตุ้นความรู้สึกหิว กระตุ้นการสลายไขมัน ทำให้เลือดบางลง มีผลการเผาผลาญน้ำตาล 1.5-2%; ลดระดับคอเลสเตอรอล |
ส่งเสริมการสร้างกรดแลคติคทำให้เกิดพิษต่อร่างกาย |
อะแวนดาเมต, กลูโคฟาจ, ซิโอฟอร์, เมตโฟแกมมา |
|
|
กลิตาโซน |
ลดปริมาณกรดไขมันในเลือด ลดความต้านทานต่ออินซูลินได้อย่างมีประสิทธิภาพ |
มีฤทธิ์ลดน้ำตาลในเลือดสูงถึง 1.4%; เพิ่มความเสี่ยงต่อการเสียชีวิตจากโรคหลอดเลือดและหัวใจ มีส่วนทำให้น้ำหนักตัวของผู้ป่วยเพิ่มขึ้น |
อัคตอส, อวานดี, ปิโอกลาร์, โรกลิท |
|
|
สารยับยั้งอัลฟ่า-กลูโคซิเดส |
ไม่นำไปสู่การพัฒนาภาวะน้ำตาลในเลือด; ลดน้ำหนักของผู้ป่วย ลดหลอดเลือดหลอดเลือด |
มีฤทธิ์ลดน้ำตาลในเลือดสูงถึง 0.8% |
มิกลิทอล, อะคาร์โบส |
|
|
การเลียนแบบ Incretin |
ไม่มีความเสี่ยงต่อภาวะน้ำตาลในเลือดต่ำ ไม่ส่งผลกระทบต่อน้ำหนักตัวของผู้ป่วย ลดความดันโลหิตได้ปานกลาง |
มีฤทธิ์ลดน้ำตาลในเลือดต่ำ (มากถึง 1%) |
องกลิซา, กัลวัส, จานูเวีย |
อนุพันธ์ของซัลโฟนิลยูเรีย
ยาลดน้ำตาลสำหรับโรคเบาหวานประเภท 2 ที่ได้จากซัลโฟนาไมด์โดยการกระตุ้นเซลล์ตับอ่อนให้ผลิตอินซูลินอยู่ในกลุ่มอนุพันธ์ของซัลโฟนิลยูเรีย ยาที่ใช้ซัลโฟนาไมด์มีฤทธิ์ต้านการติดเชื้อ แต่เมื่อใช้แล้วจะพบว่ามีฤทธิ์ลดน้ำตาลในเลือด คุณสมบัตินี้กลายเป็นเหตุผลให้นักวิทยาศาสตร์พัฒนาอนุพันธ์ของซัลโฟนิลยูเรียซึ่งสามารถลดระดับน้ำตาลในเลือดได้ ยาในกลุ่มนี้สามารถแยกแยะได้หลายรุ่น:
- รุ่นที่ 1 – Tolbutamide, Acetohexamide, Chlorpropamide ฯลฯ
- รุ่นที่ 2 - Glibenclamide, Glisoxepide, Glipizide ฯลฯ
- รุ่นที่ 3 – Glimepiride
ยาต้านเบาหวานรุ่นใหม่แตกต่างจากสองรุ่นก่อนหน้าในระดับกิจกรรมที่แตกต่างกันของสารหลักซึ่งทำให้สามารถลดขนาดยาเม็ดได้อย่างมีนัยสำคัญและลดโอกาสของอาการทางการรักษาที่ไม่พึงประสงค์ กลไกการออกฤทธิ์ของยา sulfonylurea มีดังนี้:
- เพิ่มผลของอินซูลิน
- เพิ่มกิจกรรมที่ละเอียดอ่อนของตัวรับเนื้อเยื่อต่ออินซูลินและจำนวน
- เพิ่มอัตราการใช้กลูโคสในกล้ามเนื้อและตับยับยั้งการปลดปล่อย
- กระตุ้นการดูดซึมและออกซิเดชันของกลูโคสในเนื้อเยื่อไขมัน
- ระงับเซลล์อัลฟ่า - คู่อริอินซูลิน;
- มีส่วนทำให้ธาตุแมกนีเซียมและธาตุเหล็กในเลือดเพิ่มขึ้น
ไม่แนะนำให้ใช้ยาเม็ดลดน้ำตาลระดับ sulfonylurea เป็นเวลานานเนื่องจากความเป็นไปได้ที่ผู้ป่วยจะเกิดความต้านทานต่อยาซึ่งจะช่วยลดผลการรักษา อย่างไรก็ตาม สำหรับโรคเบาหวานประเภท 1 วิธีการนี้จะปรับปรุงระยะของโรคและนำไปสู่ความสามารถในการลดความต้องการอินซูลินในแต่ละวันของร่างกาย
มีการกำหนดยาลดน้ำตาลในเลือด Sulfonylurea หาก:
- ผู้ป่วยมีน้ำหนักตัวเพิ่มขึ้นหรือเป็นปกติ
- คุณไม่สามารถกำจัดโรคด้วยการรับประทานอาหารเพียงอย่างเดียว
- โรคนี้กินเวลาน้อยกว่า 15 ปี
ข้อห้ามในการใช้ยา:
- โรคโลหิตจาง;
- การตั้งครรภ์;
- โรคไตและตับ
- โรคติดเชื้อ
- ความรู้สึกไวต่อส่วนประกอบที่มีอยู่ในยา
ผลข้างเคียงที่เกิดขึ้นเมื่อรับประทานยาเม็ดลดกลูโคสประเภทนี้:
- ความเสี่ยงต่อภาวะน้ำตาลในเลือดต่ำ
- แบคทีเรียผิดปกติ;
- ภาวะโซเดียมในเลือดต่ำ;
- โรคตับอักเสบ cholestatic;
- ปวดศีรษะ;
- ผื่น;
- ความผิดปกติขององค์ประกอบเลือด
กลินิดส์
ยาออกฤทธิ์สั้นที่สามารถเพิ่มการหลั่งอินซูลินอย่างรวดเร็วผ่านการทำงานของตับอ่อน จึงควบคุมระดับน้ำตาลในเลือดหลังอาหารได้อย่างมีประสิทธิภาพ จัดอยู่ในประเภทไกลไนด์ หากน้ำตาลในเลือดสูงเกิดขึ้นในขณะท้องว่าง ไม่แนะนำให้ใช้ glinides เนื่องจากจะไม่สามารถหยุดได้ ยาลดกลูโคสเหล่านี้ถูกกำหนดให้กับผู้ป่วยหากความเข้มข้นของกลูโคสในเลือดไม่สามารถทำให้เป็นปกติได้ด้วยการออกกำลังกายและการรับประทานอาหารเพียงอย่างเดียว
ควรรับประทานยาประเภทนี้ก่อนมื้ออาหารเพื่อป้องกันไม่ให้ระดับน้ำตาลในเลือดเพิ่มขึ้นอย่างรวดเร็วในระหว่างการย่อยอาหาร และถึงแม้ว่าจะต้องรับประทานยาที่เกี่ยวข้องกับไกลไนด์บ่อยๆ แต่ก็ช่วยกระตุ้นการหลั่งอินซูลินในร่างกายได้อย่างมีประสิทธิภาพ ข้อห้ามในการใช้กองทุนเหล่านี้ ได้แก่ :
- เบาหวานชนิดที่ 1;
- โรคไตเรื้อรัง;
- การตั้งครรภ์และให้นมบุตร
- การรบกวนอย่างรุนแรงในการทำงานของตับ
- ความรู้สึกไวต่อส่วนประกอบของยา
- อายุของผู้ป่วยคืออายุต่ำกว่า 15 ปี และมากกว่า 75 ปี
เมื่อรักษาด้วย glinides มีความเป็นไปได้ที่จะเกิดภาวะน้ำตาลในเลือดต่ำ มีหลายกรณีที่ผู้ป่วยมีความบกพร่องทางการมองเห็นเนื่องจากความผันผวนของระดับน้ำตาลในเลือดในระหว่างการใช้ยาเม็ดลดกลูโคสเหล่านี้ในระยะยาว ผลที่ไม่พึงประสงค์ระหว่างการรักษาด้วย glinides ได้แก่:
- ความรู้สึกคลื่นไส้และอาเจียน;
- ผื่นที่ผิวหนังเป็นอาการของโรคภูมิแพ้;
- ท้องเสีย;
- อาการปวดข้อ

เมกลิติไนด์
ยาของกลุ่ม meglitinide อยู่ในกลุ่ม glinide และแสดงด้วยยา repaglinide (Novonorm) และ nateglinide (Starlix) กลไกการออกฤทธิ์ของแท็บเล็ตเหล่านี้ขึ้นอยู่กับผลกระทบต่อตัวรับพิเศษที่เปิดช่องแคลเซียมในเยื่อหุ้มเซลล์เบต้าเนื่องจากการที่แคลเซียมไหลเข้ามาทำให้เกิดการหลั่งอินซูลินเพิ่มขึ้น ส่งผลให้ระดับน้ำตาลในเลือดลดลงหลังรับประทานอาหาร โอกาสของภาวะน้ำตาลในเลือดต่ำระหว่างมื้ออาหารสองมื้อจะลดลง
การใช้แท็บเล็ต Novonorm หรือ Starlix ในการรักษาโรคเบาหวานส่งเสริมการผลิตอินซูลินที่มีประสิทธิภาพมากกว่าเมื่อผู้ป่วยใช้ยาเม็ดอนุพันธ์ซัลโฟนิลยูเรียลดน้ำตาล การออกฤทธิ์ของ Novonorm จะเกิดขึ้นหลังจากผ่านไป 10 นาทีซึ่งจะช่วยป้องกันการดูดซึมกลูโคสส่วนเกินหลังจากที่ผู้ป่วยรับประทานอาหาร กิจกรรมของ Starlix จะหายไปอย่างรวดเร็วและระดับอินซูลินจะเท่าเดิมหลังจากผ่านไป 3 ชั่วโมง ความสะดวกในการใช้ยาเหล่านี้คือไม่จำเป็นต้องรับประทานโดยไม่มีอาหาร
บีกัวนิเดส
ยาลดน้ำตาลในเลือด biguanides เป็นอนุพันธ์ของ guanidine พวกมันต่างจากอนุพันธ์ของซัลโฟนิลยูเรียและไกลไนด์ตรงที่ไม่กระตุ้นให้เกิดการปล่อยอินซูลินเนื่องจากการทำงานของตับอ่อนมากเกินไป Biguanides สามารถชะลอการสร้างกลูโคสในตับ เพิ่มประสิทธิภาพกระบวนการใช้น้ำตาลในเนื้อเยื่อของร่างกาย ซึ่งจะช่วยลดความต้านทานต่ออินซูลิน ยาลดกลูโคสกลุ่มนี้ส่งผลต่อการเผาผลาญคาร์โบไฮเดรตโดยชะลอการดูดซึมกลูโคสในลำไส้ของมนุษย์
เมตฟอร์มินอยู่ในกลุ่มบิ๊กกัวไนด์ แพทย์สั่งยาลดน้ำตาลประเภทนี้ให้กับผู้ป่วยที่มีภาวะแทรกซ้อนจากโรคเบาหวานและต้องการลดน้ำหนัก ในกรณีนี้ปริมาณของเมตฟอร์มินจะค่อยๆเพิ่มขึ้นโดยเลือกให้เป็นผลลัพธ์ที่ต้องการ ผู้ป่วยที่เป็นโรคเบาหวานประเภท 1 จะได้รับเมตฟอร์มินร่วมกับปริมาณอินซูลินที่ต้องการ ไม่ควรใช้ยานี้หาก:
- โรคหลอดเลือดหัวใจ
- อายุต่ำกว่า 15 ปี;
- การดื่มแอลกอฮอล์
- โรคไตและตับ
- การตั้งครรภ์และให้นมบุตร
- ภาวะวิตามินบีต่ำ;
- ภาวะหายใจล้มเหลว
- โรคติดเชื้อเฉียบพลัน
ข้อห้ามของสารลดน้ำตาลในเลือดนี้คือ:
- ความผิดปกติของระบบทางเดินอาหาร
- คลื่นไส้;
- โรคโลหิตจาง;
- ความเป็นกรด;
- พิษของกรดแลคติค
- ในกรณีที่ให้ยาเกินขนาด – ภาวะน้ำตาลในเลือดต่ำ
ยากลิตาโซน
ยาลดกลูโคสประเภทถัดไปคือกลูตาโซน โครงสร้างทางเคมีของมันขึ้นอยู่กับวงแหวนไทอาโซลิดีน ซึ่งเป็นสาเหตุว่าทำไมพวกมันจึงถูกเรียกว่าไทอาโซลิดิเนดิโอเนส ตั้งแต่ปี 1997 มีการใช้ pioglitazone และ rosiglitazone แบบเม็ดลดน้ำตาลในเลือดเป็นยาต้านเบาหวานในกลุ่มนี้ กลไกการออกฤทธิ์เหมือนกับของ biguanides นั่นคือมันขึ้นอยู่กับการเพิ่มความไวของเนื้อเยื่อส่วนปลายและตับต่ออินซูลินและลดการสังเคราะห์ไขมันในเซลล์ Glitazones ช่วยลดความต้านทานต่ออินซูลินของเนื้อเยื่อได้ดีกว่าเมโทรฟอร์มิน
ผู้หญิงที่รับประทานกลิตาโซนควรเพิ่มการคุมกำเนิด เนื่องจากยาเหล่านี้กระตุ้นการตกไข่แม้ในระยะเริ่มแรกของวัยหมดประจำเดือน ความเข้มข้นสูงสุดของสารออกฤทธิ์ของยาเหล่านี้ในร่างกายของผู้ป่วยจะสังเกตได้ 2 ชั่วโมงหลังการบริหารช่องปาก ผลข้างเคียงของยานี้ ได้แก่:
- ภาวะน้ำตาลในเลือดต่ำ;
- ความเสี่ยงต่อการแตกหักของกระดูกท่อ
- ตับวาย;
- โรคตับอักเสบ;
- การกักเก็บของเหลวในร่างกาย
- หัวใจล้มเหลว;
- โรคโลหิตจาง
ไม่ควรกำหนด Glitazones สำหรับ:
- โรคตับ
- อาการบวมน้ำจากแหล่งกำเนิดใด ๆ
- การตั้งครรภ์และให้นมบุตร
- โรคเบาหวานประเภท 1
การเลียนแบบ Incretin
ยาลดกลูโคสชนิดใหม่อีกประเภทหนึ่งคือการเลียนแบบ Incretin กลไกการออกฤทธิ์ขึ้นอยู่กับการปิดกั้นการทำงานของเอนไซม์ที่ทำลายสารออกฤทธิ์ทางชีวภาพที่เพิ่มขึ้นซึ่งส่งเสริมการผลิตอินซูลินที่ตับอ่อน เป็นผลให้ผลของฮอร์โมน incretin ยืดเยื้อการผลิตกลูโคสจากตับลดลงและการเทลงในกระเพาะอาหารช้าลง
การเลียนแบบ Incretin ประกอบด้วย 2 กลุ่ม: ตัวเร่งปฏิกิริยาตัวรับโพลีเปปไทด์-1 ที่คล้ายกลูคากอน (ตัวเร่งปฏิกิริยา GLP-1) และตัวยับยั้ง dipeptidyl peptidase 4 ตัวเร่งปฏิกิริยา GLP-1 รวมถึงยาเช่น exenatide, liraglutide ยาเหล่านี้เหมาะสำหรับผู้ป่วยที่เป็นโรคอ้วนเนื่องจากการรักษาด้วยยาเหล่านี้ไม่ส่งผลต่อน้ำหนักตัวของผู้ป่วย มีความเสี่ยงต่ำที่จะเกิดภาวะน้ำตาลในเลือดต่ำด้วยการรักษาด้วยยาเม็ดลดน้ำตาลในเลือดเพียงอย่างเดียว
ห้ามใช้สารเลียนแบบอินครีตินกับโรคเรื้อรังของลำไส้ ไต และสตรีมีครรภ์ ผลข้างเคียงที่ไม่พึงประสงค์ของแท็บเล็ต ได้แก่:
- ปวดท้อง;
- ท้องเสีย;
- คลื่นไส้;
- ผื่นที่ผิวหนัง;
- ปวดศีรษะ;
- คัดจมูก.

สารยับยั้ง DPP 4
ยาลดน้ำตาลในเลือด dipeptidyl peptidase 4 inhibitors อยู่ในกลุ่มของการเลียนแบบ incretin พวกเขาแสดงโดยยา vildagliptin, Sitagliptin, Saxagliptin คุณภาพที่มีคุณค่าของพวกเขาคือการปรับปรุงระดับน้ำตาลในเลือดเนื่องจากการฟื้นฟูการทำงานของตับอ่อนตามปกติของผู้ป่วย ข้อห้ามและผลข้างเคียงของยาเหล่านี้เหมือนกับยาเลียนแบบอินเครติน
ยาผสม
แพทย์หันไปสั่งยาลดน้ำตาลกลูโคสรวมกันหากการรักษาด้วยโรคเบาหวานเพียงอย่างเดียวไม่ได้ผลตามที่ต้องการ ยาตัวหนึ่งบางครั้งไม่สามารถรับมือกับปัญหาสุขภาพของผู้ป่วยหลายประการที่มาพร้อมกับโรคได้ ในกรณีนี้ ยาลดน้ำตาลในเลือดหนึ่งตัวที่รวมกันจะแทนที่ยาหลายชนิดเพื่อลดระดับน้ำตาลในเลือดของผู้ป่วย ในกรณีนี้ความเสี่ยงของผลข้างเคียงจะลดลงอย่างมาก แพทย์พิจารณาว่าการใช้ยาไทอาโซลิดิเนดิโอเนสร่วมกับเมตฟอร์มินในยาเม็ดลดกลูโคสร่วมกันจะมีประสิทธิภาพสูงสุด
ที่มีประสิทธิภาพมากที่สุดเป็นอันดับสองคือการรวมกันของซัลโฟนิลยูเรียและบิ๊กกัวไนด์ ตัวอย่างของการรวมกันดังกล่าวคือแท็บเล็ต Glibomet มีการกำหนดไว้เมื่อการรักษาด้วยยาเดี่ยวที่มีส่วนประกอบอย่างใดอย่างหนึ่ง (biguanide หรือ sulfonylurea) ไม่ได้ผลลัพธ์ตามที่ต้องการ ยานี้มีข้อห้ามในเด็กและสตรีมีครรภ์ ผู้ที่มีความบกพร่องทางไตและการทำงานของตับ ฤทธิ์ลดน้ำตาลในเลือดเกิดขึ้น 1.5 ชั่วโมงหลังรับประทานยาและใช้เวลานานถึง 12 ชั่วโมง การรับประทานยานี้ไม่ส่งผลต่อน้ำหนักของผู้ป่วย
ราคายาลดกลูโคส
ระดับราคาของยาลดน้ำตาลในเลือดในมอสโกแตกต่างกันไปดังนั้นจึงคุ้มค่าที่จะเปรียบเทียบราคายาในร้านขายยาในภูมิภาคต่าง ๆ ของเมืองหลวงและพิจารณาข้อเสนอการจัดส่ง:
|
ชื่อยา |
ชื่อร้านขายยา |
ราคาถู) |
|
|
อนุพันธ์ของซัลโฟนิลยูเรีย |
มานินิล 3.5 มก |
เอเล็กซิร์ฟาร์ม |
|
|
โนโวนอร์ม 1 มก |
เอเล็กซิร์ฟาร์ม |
||
|
บีกัวนิเดส |
ซิโอฟอร์ 850 มก |
หัวใจ |
|
|
กลิตาโซน |
พิโอกลาร์ 30 มก |
TRIKA บน Sokolinka แซมซั่น-ฟามา |
|
|
สารยับยั้งอัลฟ่า-กลูโคซิเดส |
อะคาโบส 50 มก |
เมืองหลวงบน Tolbukhina |
|
|
การเลียนแบบ Incretin |
กัลวัส 50 มก |
เอเล็กซิร์ฟาร์ม |
ในการรักษาโรคเบาหวานประเภท 2 ส่วนใหญ่จะใช้ยาลดน้ำตาลในเลือดในช่องปาก ช่วงของการเยียวยาค่อนข้างกว้างและแต่ละวิธีก็มีข้อห้ามและข้อจำกัดของตัวเอง
พื้นฐานของการบำบัดคือยาลดน้ำตาลกลูโคสสำหรับเบาหวานชนิดที่ 2 รายการกองทุนค่อนข้างกว้าง ส่วนใหญ่จะใช้สำหรับโรคเช่นเบาหวานประเภท 2 ช่วยให้ผู้ป่วยดังกล่าวสามารถรักษาระดับน้ำตาลในเลือดให้เป็นปกติได้ นอกเหนือจากการเยียวยาเหล่านี้แล้ว แพทย์ยังกำหนดมาตรการอื่นๆ ที่จะช่วยลดน้ำตาลด้วย นั่นคือการรักษาจะครอบคลุมและรวมถึงการรับประทานอาหารที่มีแคลอรี่ต่ำและการออกกำลังกาย ควรสังเกตว่าแผนการรักษาควรได้รับการพัฒนาโดยแพทย์ที่เข้ารับการรักษาโดยเฉพาะโดยพิจารณาจากลักษณะของโรคและลักษณะเฉพาะของผู้ป่วย
การจัดหมวดหมู่
ยาแต่ละชนิดมีข้อห้ามและผลข้างเคียงค่อนข้างหลากหลายรวมถึงขนาดและสูตรการใช้ยาที่แตกต่างกัน ซึ่งหมายความว่าการนัดหมายควรดำเนินการโดยผู้เชี่ยวชาญ
ผู้ป่วยโรคเบาหวานทุกคนรู้ดีว่ามียาลดน้ำตาลกลูโคสสำหรับโรคเบาหวานประเภท 2 หลายชนิด รายชื่อค่อนข้างกว้างขวาง และตัวยาเองก็ให้ความช่วยเหลือผู้ป่วยดังกล่าวได้ดีมาก สามารถใช้ทั้งสำหรับการบำบัดเดี่ยวนั่นคือโรคจะได้รับการรักษาด้วยสารชนิดเดียวและสำหรับการบำบัดแบบผสมผสานนั่นคือสามารถใช้แท็บเล็ตหลาย ๆ เม็ดได้ สามารถรวมเข้ากับอินซูลินได้
ซัลโฟนิลยูเรีย
กลไกการออกฤทธิ์ขึ้นอยู่กับการลดความเข้มข้นของไกลโคเจนในเซลล์ตับ ผลอีกอย่างหนึ่งคือการกระตุ้นการผลิตอินซูลินโดยการฟื้นฟูเซลล์ส่วนท้ายของตับอ่อน ตัวแทนที่มีชื่อเสียงที่สุดของกลุ่มนี้คือ Diabeton, Amaryl, Maninil โดยปกติแล้วจะรับประทานวันละครั้ง
บีกัวนิเดส

ยาประเภทหนึ่งที่ถูกค้นพบเมื่อนานมาแล้ว ปัจจุบันสารออกฤทธิ์ที่ใช้กันอย่างแพร่หลายที่สุดคือเมตฟอร์มินบนพื้นฐานของการผลิตยาเช่น Siofor, Glucophage และอื่น ๆ มักใช้ร่วมกับยาอื่นๆ พวกเขาแสดงให้เห็นถึงการใช้ไม่เพียง แต่ในโรคเบาหวานประเภท 2 เท่านั้น แต่ยังรวมถึงเงื่อนไขอื่น ๆ ที่มาพร้อมกับระดับน้ำตาลในเลือดที่เพิ่มขึ้น เช่น กลุ่มอาการเมตาบอลิซึมหรือโรคอ้วนขั้นรุนแรง
ภายใต้อิทธิพลของเมตฟอร์มินความไวของร่างกายต่ออินซูลินจะเพิ่มขึ้นและการดูดซึมน้ำตาลในลำไส้จะลดลง ปริมาณอินซูลินที่ผลิตได้ไม่เพิ่มขึ้น โดยปกติแล้วแนะนำให้รับประทานยาเม็ดเหล่านี้ในช่วงครึ่งแรกของวัน หนึ่งในคุณสมบัติที่เป็นประโยชน์ของยาคือการฟื้นฟูการเผาผลาญไขมันให้เป็นปกติ
กลินิดส์
ตัวแทน: Novonorm, Starex พวกเขามักจะถือเป็นการบำบัดแบบเสริม กลไกการออกฤทธิ์ขึ้นอยู่กับการรักษาเสถียรภาพของกระบวนการเมแทบอลิซึมและชีวเคมีที่เกิดขึ้นที่ส่วนท้ายของตับอ่อน
ขอแนะนำให้ใช้ glinides เป็นส่วนหนึ่งของการบำบัดที่ซับซ้อนเนื่องจากไม่ได้ผลในตัวเอง ผลข้างเคียงประการหนึ่งคือปริมาณเนื้อเยื่อไขมันเพิ่มขึ้น แพทย์ไม่ชอบที่จะใช้มันเป็นเวลานานเนื่องจากประสิทธิภาพลดลงเมื่อเวลาผ่านไป
โพเทนทิเอเตอร์อินซูลิน

ยาเหล่านี้เพิ่มความไวของเซลล์ต่ออินซูลินโดยส่งผลต่อตัวรับ นอกจากนี้ภายใต้อิทธิพลของพวกเขาไลเปสจะถูกบล็อกและความเข้มข้นของกรดไขมันลดลง ควรสังเกตว่าประสิทธิผลของพวกเขาค่อนข้างต่ำกว่ายาอื่น ๆ ที่เป็นของยาลดน้ำตาลรุ่นที่สอง ผลข้างเคียงประการหนึ่งอาจทำให้น้ำหนักเพิ่มขึ้น ตัวแทนของกลุ่มคือ กลิตาโซน
สารยับยั้ง
สารเหล่านี้ช่วยลดระดับแป้งและซูโครสและยังกระตุ้นกระบวนการย่อยอาหารซึ่งช่วยลดโอกาสที่จะเกิดภาวะน้ำตาลในเลือดสูงหลังรับประทานอาหาร เนื่องจากการดูดซึมคาร์โบไฮเดรตลดลงอย่างมาก คุณจึงสามารถลดน้ำหนักได้ นี่เป็นข้อได้เปรียบที่ไม่อาจปฏิเสธได้สำหรับผู้ป่วยที่เป็นโรคเบาหวานประเภท 2 ผลกระทบนี้จะมีผลดีต่อระบบหัวใจและหลอดเลือดด้วย
ควรสั่งยาในกลุ่มนี้ร่วมกับอาหารที่เหมาะสมโดยไม่รวมอาหารที่เป็นอันตรายทั้งหมด หากไม่ปฏิบัติตามอาหารอาการอาหารไม่ย่อยอย่างรุนแรงจะเกิดขึ้นพร้อมกับอาการท้องร่วงและท้องอืด ยาที่มีชื่อเสียงที่สุดคือ Acarbose และ Glucobay
นอกจากกลุ่มที่อธิบายไว้ข้างต้นแล้ว ยังมีกลุ่มอื่นๆ อีกด้วย จนถึงปัจจุบัน ยารุ่นที่สี่ได้รับการพัฒนาและออกสู่ตลาดแล้ว ซึ่งยาที่ได้รับความนิยมมากที่สุดคือ Januvia และ Galvus ลักษณะเฉพาะของพวกเขาคือนอกเหนือจากการลดระดับน้ำตาลในเลือดและน้ำหนักตัวแล้วยังป้องกันการเกิดภาวะน้ำตาลในเลือดต่ำอีกด้วย
ส่วนผสมออกฤทธิ์บางชนิดอาจมีกรดนิโคตินิก ช่วยให้สามารถกระตุ้นการทำงานของเซลล์ที่ผลิตอินซูลิน ซึ่งท้ายที่สุดจะนำไปสู่การฟื้นฟูระดับน้ำตาลในเลือดและการเผาผลาญคาร์โบไฮเดรตให้เป็นปกติ
ข้อดีของผลิตภัณฑ์รุ่นที่สี่

ควรสังเกตว่าโรคเบาหวานประเภท 2 ค่อนข้างควบคุมพยาธิสภาพได้ยาก โดยเฉพาะอย่างยิ่งสำหรับผู้ป่วยที่ไม่ปฏิบัติตามคำแนะนำของแพทย์ที่เข้ารับการรักษาเกี่ยวกับไลฟ์สไตล์ของตนเอง
ยารุ่นใหม่ทำให้สามารถควบคุมโรคนี้ได้และช่วยป้องกันการเกิดภาวะแทรกซ้อน นอกจากนี้ยังมีข้อสังเกตถึงผลของการป้องกันตับอ่อนนั่นคือการพร่องอย่างรวดเร็วจะไม่เกิดขึ้นซึ่งสังเกตได้จากการใช้ยารุ่นที่สองส่วนใหญ่ในระยะยาว
ยารุ่นใหม่ส่วนใหญ่มีส่วนประกอบของนิโคตินและฮอร์โมน สิ่งนี้ช่วยให้เราสามารถต่อต้านด้านลบบางประการของการใช้สารยาดังกล่าวได้
แพทย์จะต้องคำนึงว่าร่างกายของผู้ป่วยโรคเบาหวานอ่อนแอลงอย่างมากและคุณสมบัติในการป้องกันก็ลดลงอย่างมาก ซึ่งหมายความว่าความรุนแรงของผลข้างเคียงอาจสูงกว่าที่คาดไว้ในตอนแรกเล็กน้อย ดังนั้นจึงจำเป็นต้องเลือกวิธีการรักษาโรคนี้ด้วยความระมัดระวังอย่างยิ่ง พื้นฐานในการเลือกการรักษาคือตัวบ่งชี้ระดับน้ำตาลในเลือด, ฮีโมโกลบินไกลโคซิเลต, วิถีการดำเนินชีวิตและลักษณะเฉพาะของผู้ป่วยแต่ละราย
สถานการณ์ เช่น การตั้งครรภ์ สมควรได้รับความสนใจเป็นพิเศษ เนื่องจากอาจเป็นอันตรายต่อทารกในครรภ์ได้ โดยปกติเมื่อมันเกิดขึ้น แพทย์ต่อมไร้ท่อมักชอบเปลี่ยนสตรีมีครรภ์ไปรับการรักษาด้วยอินซูลิน เพราะยาส่วนใหญ่สามารถผ่านอุปสรรครกและส่งผลเสียต่อการก่อตัวและพัฒนาการของทารก

ต้องคำนึงว่ายาเม็ดไม่สามารถทำให้ระดับน้ำตาลในเลือดเป็นปกติได้อย่างรวดเร็ว โดยเฉพาะอย่างยิ่งหากมีการชดเชยโรคเบาหวาน การรักษาโรคเกี่ยวข้องกับแนวทางที่ครอบคลุม ในตอนแรกต้องกำหนดยาในปริมาณที่น้อยที่สุดและควรเพิ่มขนาดยาภายใต้การดูแลอย่างระมัดระวังของผู้เชี่ยวชาญ
เป้าหมายหลักของการใช้ผลิตภัณฑ์รุ่นใหม่คือทำให้การเผาผลาญคาร์โบไฮเดรตเป็นปกติ ควรสังเกตว่าพวกเขามักจะค่อนข้างแพง เพื่อเพิ่มประสิทธิภาพในการรักษาและลดโอกาสที่จะเกิดผลข้างเคียง อาจมีการกำหนดยาหลายตัวในขนาดต่ำพร้อมกัน บางครั้งจำเป็นต้องหยุดยาหลายชนิดเนื่องจากอาการไม่พึงประสงค์ที่เกิดขึ้นอย่างต่อเนื่อง และในบางกรณี เมื่อไม่สามารถชดเชยโรคด้วยยาเม็ดได้อย่างเพียงพอ ผู้ป่วยจะต้องถูกย้ายไปยังการรักษาด้วยอินซูลิน
ยาลดน้ำตาลรุ่นใหม่มีกลุ่มหลากหลายที่น่าประทับใจ ผลิตภัณฑ์ทั้งหมดมีประสิทธิภาพสูงและมีความกระตือรือร้น เพื่อให้ได้ผลลัพธ์ที่ดีที่สุดขอแนะนำให้รับประทานยาเม็ดพร้อมของเหลวปริมาณมาก เป็นการดีที่สุดที่จะใช้น้ำเพื่อการนี้
ผู้ป่วยควรเข้าใจว่าโรคเบาหวานประเภท 1 ไม่สามารถรักษาด้วยยาเม็ดได้ เพื่อชดเชยพยาธิสภาพนี้ จำเป็นต้องมีการบำบัดทดแทนอินซูลินจากภายนอก
ข้อห้าม
ข้อห้ามหลักสำหรับการใช้สารลดน้ำตาลในเลือดทุกรุ่นมีดังนี้
- โรคไตพร้อมกับอาการของภาวะไตวายเรื้อรังทั้งทางคลินิกและตามการทดสอบในห้องปฏิบัติการ
- โรคตับ โดยเฉพาะโรคที่มีทรานซามิเนสและบิลิรูบินเพิ่มขึ้น
- ระยะเวลาของการตั้งครรภ์และให้นมบุตรมีจำกัด แต่แพทย์โรคเบาหวานต้องการถ่ายโอนผู้ป่วยดังกล่าวไปรับการรักษาด้วยอินซูลิน
หากมีการละเมิดคำแนะนำทางการแพทย์ อาจเกิดผลกระทบเช่นการเพิ่มของน้ำหนักมากเกินไปและอาการป่วยซึ่งมาพร้อมกับอาการท้องเสีย บางครั้งปัญหาผิวหนังเกิดขึ้น - มีอาการคัน, ผื่น, ระคายเคือง
กฎพื้นฐานสำหรับการทานยาเม็ด
กฎพื้นฐานประการหนึ่งเมื่อเริ่มการรักษาโรคเบาหวานประเภท 2 คือปริมาณเริ่มต้นขั้นต่ำ เมื่อเวลาผ่านไป หากระดับน้ำตาลในเลือดลดลงไม่เพียงพอ แพทย์ที่เข้ารับการรักษาจะเพิ่มขนาดยา โดยไม่มีผลข้างเคียง ขอแนะนำให้รวมยาเข้ากับอาหารที่มีแคลอรี่ต่ำและกายภาพบำบัด
โรคเบาหวานสามารถจำแนกได้ด้วยตัวเลือกหลักสูตรต่างๆ ดังนั้นการบำบัดควรมุ่งเป้าไปที่การแก้ไขสภาวะทางพยาธิวิทยาที่เกิดขึ้นทั้งหมด การเพิ่มการผลิตอินซูลินควบคู่ไปกับการเพิ่มความไวของเนื้อเยื่อผ่านทางยาสามารถทำได้ด้วยการบำบัดแบบผสมผสานเท่านั้น มันสำคัญมากที่จะต้องคำนึงถึงลักษณะเฉพาะส่วนบุคคลและความชอบด้านอาหารของผู้ป่วยเพื่อบรรเทาอาการของโรคให้มากที่สุด